INTRODUCCION
Las úlceras genitales pueden deberse a múltiples causas, siendo las más frecuentes las de etiología infecciosa, tumoral y física. La coexistencia de lesiones genitales en una pareja obliga a descartar como primera opción la transmisión sexual, que no siempre es la causa.
La dermatitis artefacta, aunque poco frecuente, es una de las causas de úlceras cutáneas. Pertenece al grupo de las psicodermatosis y se define como un síndrome psicocutáneo en el que los pacientes se autoinfligen lesiones cutáneas, de una forma consciente o no, como medio para satisfacer una necesidad psíquica de la que en la mayoría de las ocasiones no son conscientes 1. El rasgo más característico y que la distingue del resto de patologías psicocutáneas es la negación de la causalidad de las lesiones 1-8.
Se trata de una patología de difícil manejo y diagnóstico, en la que el primer paso debe ser la exclusión de otras posibles dermatosis que pudieran explicar las lesiones que presenta el paciente.
DESCRIPCION DEL CASO
Un varón de 78 años y una mujer de 73, pareja, acudieron a nuestro hospital por lesiones genitales de evolución indefinida, aproximadamente un año. Referían haber estado ingresados en varias ocasiones en otros hospitales, aunque no aportaban ningún tipo de informe. La mujer había sido ya ingresada 4 meses antes en nuestro servicio por el mismo motivo y, además de la lesión genital, presentaba también otra de características similares en el dorso de la lengua.
Como antecedentes personales del varón encontramos un infarto de miocardio antiguo, hipertrofia benigna de próstata y demencia frontal. La mujer padecía diabetes mellitus tipo 2, problemas lumbares crónicos y prolapso vesical tras histerectomía antigua, aunque no recordaba su causa. En ninguno de los 2 casos existía alergia medicamentosa conocida, ingesta de medicamentos relacionados con el cuadro clínico, ni otras patologías susceptibles de producir inmunodepresión.
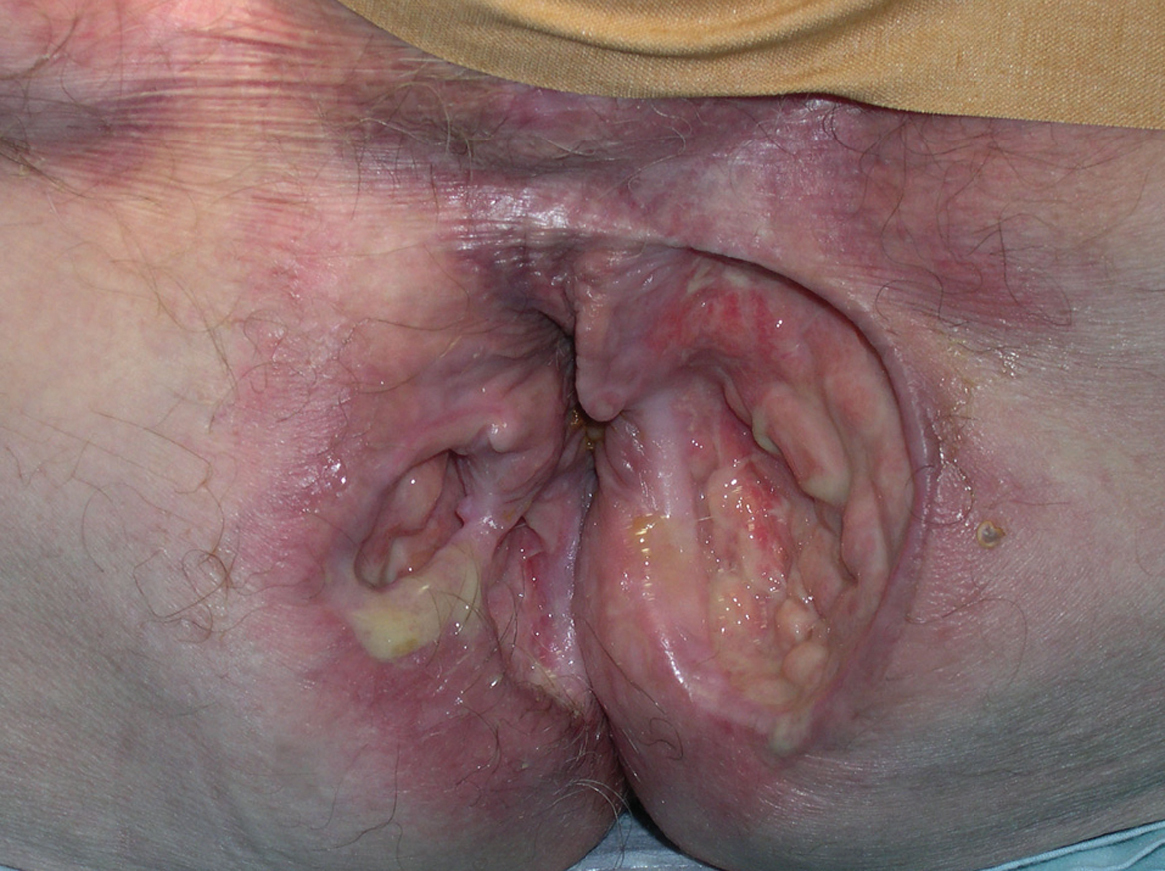
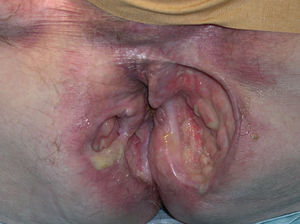
A la exploración física del varón se observaban tres úlceras en la región perianal y glútea de 10 x 7, 6 x 6 y 5 x 5 cm de diámetro (fig. 1). Se trataba de úlceras profundas, llegando en algunas zonas hasta tejido celular subcutáneo, de bordes pseudoepiteliomatosos aunque perfectamente delimitados de la piel sana adyacente, malolientes y fondo con mezcla de tejido de granulación y esfacelos. Las dos úlceras de menor tamaño aparecían unidas por una zona de piel sana. Las lesiones eran escasamente dolorosas a pesar de su gran aparatosidad.
Fig. 1.--Varón. Úlceras perianales profundas y de bordes netos.
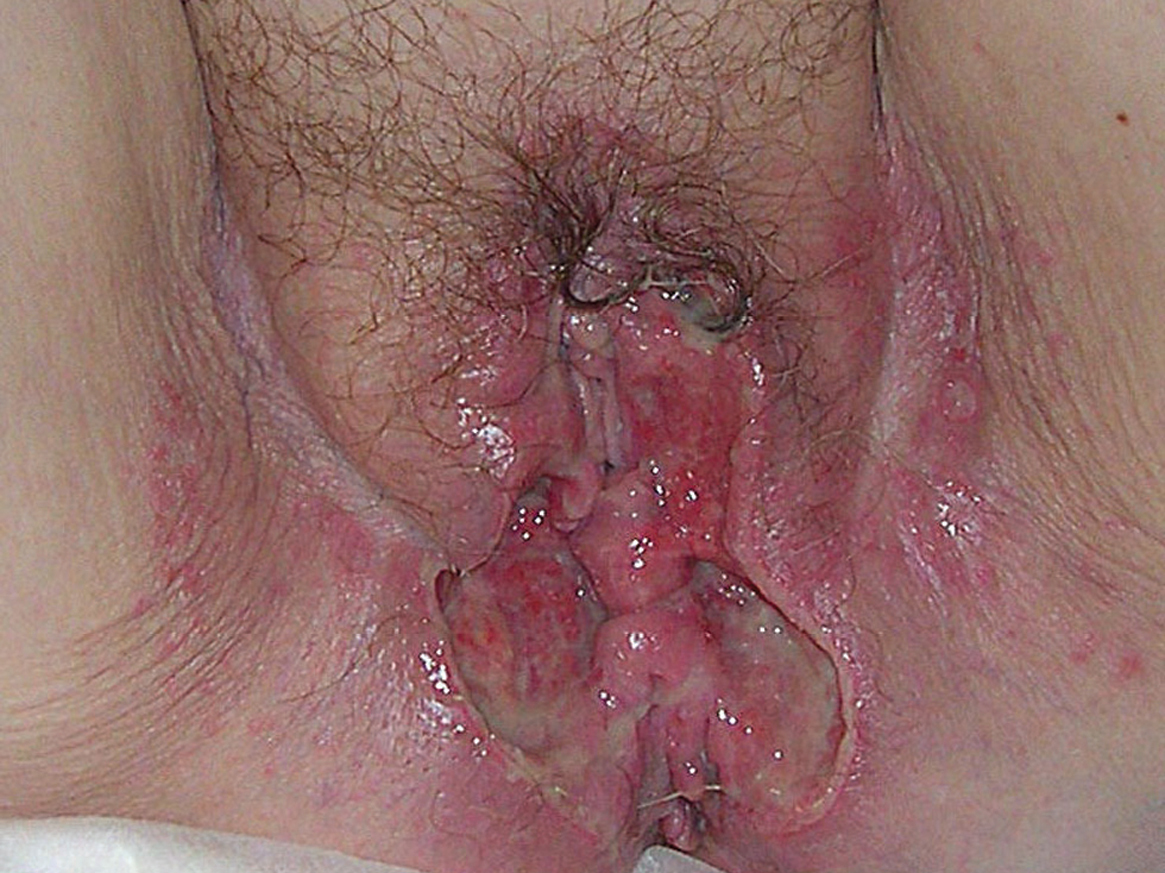
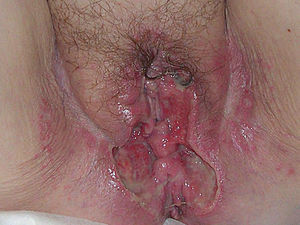
La mujer presentaba una úlcera vulvar que afectaba a mitad inferior de ambos labios mayores y periné, en forma de alas de mariposa (fig. 2). La lesión presentaba las mismas características morfológicas que las de su marido, en cuanto a bordes, fondo y sintomatología asociada, excepto que en este caso se podía apreciar en el fondo de la úlcera secreción espesa y de coloración verdosa. La paciente también presentaba, a diferencia de su marido, una úlcera de 3 x 1 cm de diámetro, profunda y de bordes netos en el dorso de la lengua. En ella no se apreciaban signos de infección. En ninguno de los 2 casos se palpaban adenopatías locorregionales, ni existía fiebre ni mal estado general. En la exploración del resto del tegumento no se apreciaban otras lesiones cutáneas.
Fig. 2.--Lesiones simétricas en la mujer.
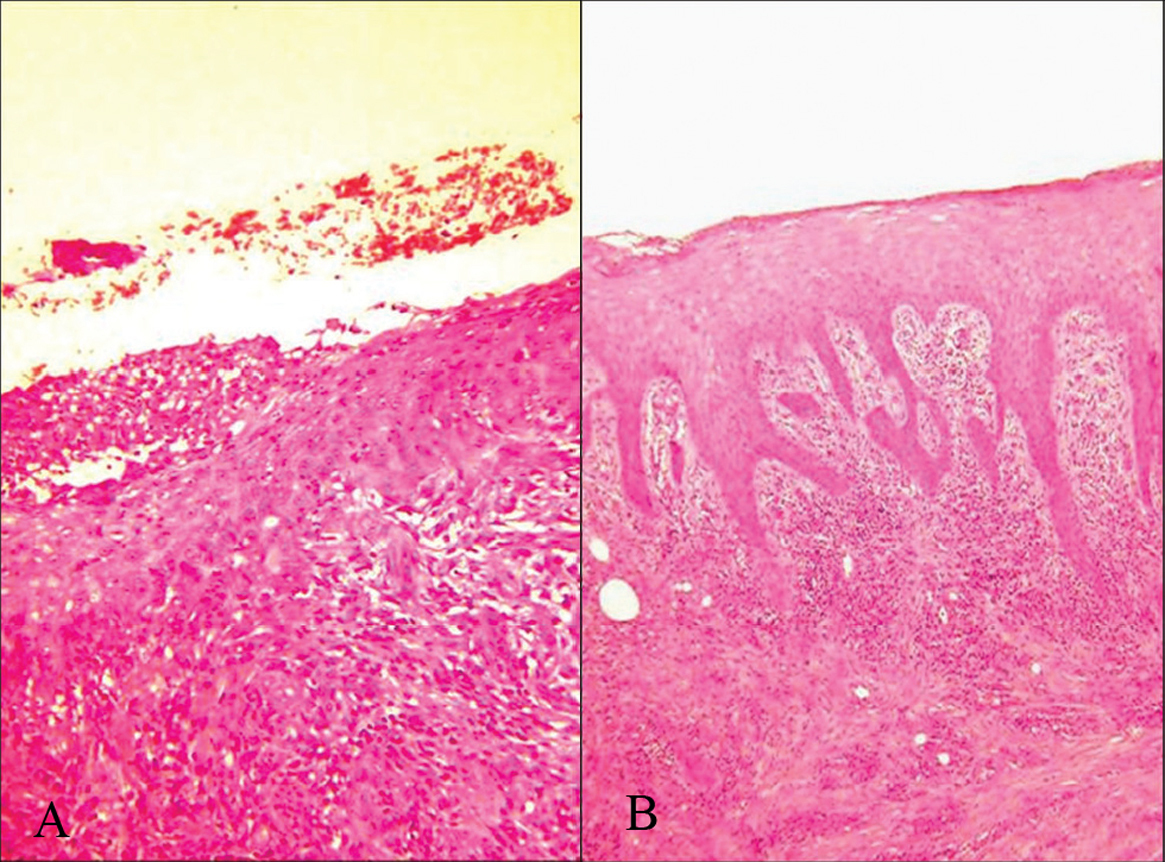
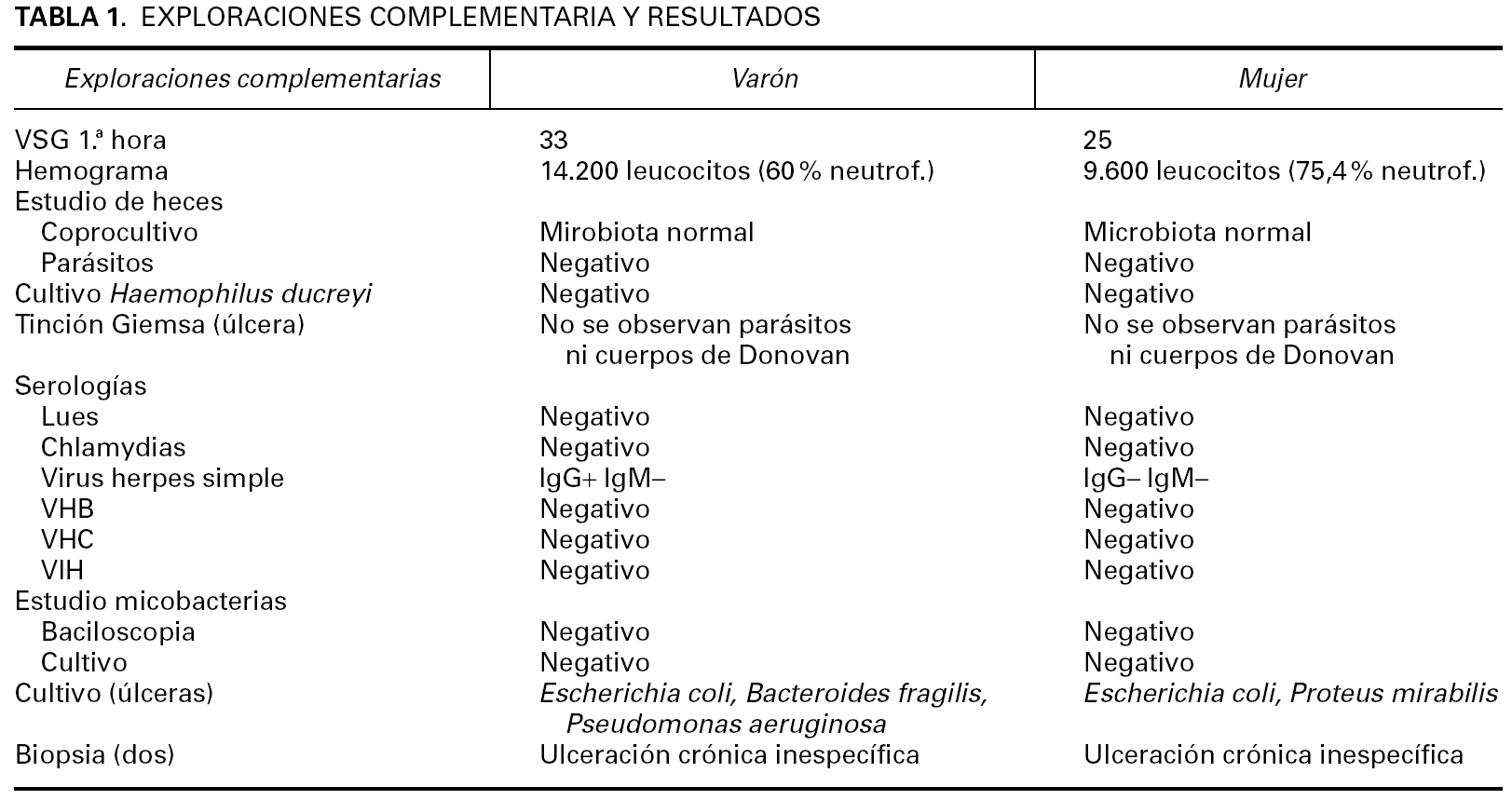
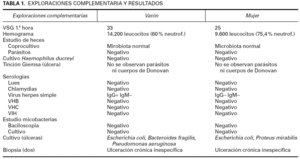
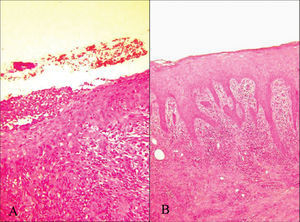
En las pruebas complementarias de ambos pacientes destacaban (tabla 1): velocidad de sedimentación de 33 y 25 en la primera hora, hemograma con ligera leucocitosis pero sin desviación a la izquierda y bioquímicas normales. Los coprocultivos rutinarios y cultivos especiales de heces resultaron negativos, no detectándose parásitos en heces. El cultivo para Haemophilus ducreyi fue negativo. En la tinción de Giemsa de una muestra de la úlcera no se observaron parásitos ni cuerpos de Donovan. Las serologías para lúes y Chlamydia resultaron negativas, al igual que las de virus de la hepatitis B (VHB), C (VHC) y virus de la inmunodeficiencia humana (VIH). La serología para el virus herpes sólo resultó ser positiva para títulos de IgG en el caso del varón. Las baciloscopias y el cultivo para micobacterias fueron negativos. En los cultivos de las úlceras existía contaminación bacteriana por Escherichia coli, Bacteroides fragilis y Pseudomonas aeruginosa en el caso del varón, y por E. coli y Proteus mirabilis en la muestra de la mujer. Se realizaron en cada caso dos biopsias, la primera del centro de la lesión y la segunda de uno de los bordes. Los hallazgos fueron inespecíficos, con destrucción epidérmica e importante reacción inflamatoria de linfocitos, neutrófilos y células plasmáticas en la dermis subyacente y sin hallazgos característicos de otras patologías productoras de úlceras cutáneas. En el examen de uno de los bordes de la lesión que presentaba el varón destacaba el hallazgo de hiperplasia pseudoepiteliomatosa (fig. 3).
Fig. 3.--A) Úlcera superficial con abundante infiltrado inflamatorio inespecífico. B) Borde de la úlcera donde se observa intensa hiperplasia pseudoepiteliomatosa. (Hematoxilina-eosina, x10.)
Al ingreso, tras recoger las muestras necesarias para realizar los estudios complementarios, se instauró tratamiento local con povidona yodada, agua oxigenada, pomada triantibiótica y lavados con suero fisiológico, además de azitromicina intravenosa durante 3 días. En el caso de la mujer, sólo se realizaron las curas locales anteriormente descritas. No se pudo realizar cura oclusiva por problemas obvios en dicha zona.
Durante su estancia en el hospital llamó la atención la gran indiferencia ante los síntomas de su enfermedad, la gran dificultad para datar el comienzo de las lesiones y los pocos datos aportados sobre su evolución. La paciente confesó que se aplicaban diariamente una crema de corticoides para curar las lesiones. Las úlceras evolucionaron más favorablemente tras trasladar a los pacientes a habitaciones diferentes, aunque el personal de enfermería detectó que tras las curas locales los pacientes se escondían para manipular los apósitos y el material utilizado para las curas.
Tras la sospecha de dermatitis artefacta se solicitó valoración psiquiátrica. Dicha valoración confirmó la demencia frontal en el varón, mientras que en la mujer no se detectaron alteraciones del pensamiento, conciencia ni afectividad, aunque se mostraba introvertida con respecto a su enfermedad. Negaba cualquier problema en sus relaciones familiares, aspecto que fue desmentido durante la entrevista con los hijos. Se solicitó otra valoración al Servicio de Otorrinolaringología por perforación timpánica tras encontrar al paciente con un diente de ajo en la oreja.
Al alta hospitalaria los pacientes rechazaron tratamiento quirúrgico reconstructor y continuaron con las curas locales y revisiones periódicas. La evolución del cuadro clínico fue satisfactoria, con la completa cicatrización de las úlceras a los 2 meses.
DISCUSION
La dermatitis artefacta es un trastorno facticio que se engloba dentro de las psicodermatosis 1-8. La frecuencia de esta patología se estima entre el 0,05 y el 0,5 % de los pacientes dermatológicos 2, aunque probablemente estas cifras subestimen a las reales. Es un trastorno más frecuente en las mujeres, aunque la proporción varía según los estudios realizados, situándose entre 3:1 y 20:1 2,3. Este amplio rango de diferencia se debe a que muchos de los trabajos realizados incluyen junto a la dermatitis artefacta otros trastornos facticios 3. Aparece con mayor frecuencia en adolescentes y adultos jóvenes, sobre todo entre los 14 y 25 años, aunque puede aparecer a cualquier edad 2-6. La principal causa de la dermatitis artefacta suele ser una respuesta desadaptativa a un episodio de estrés psicosocial. Estos pacientes suelen presentar trastornos de la personalidad, de los que el más frecuente es la personalidad limítrofe 3.
No existen criterios diagnósticos de la dermatitis artefacta, sino una serie de claves que nos pueden acercar a un diagnóstico de probabilidad. El primer paso consiste en excluir otras dermatosis que pudieran explicar las lesiones del paciente. Las úlceras facticias suelen aparecer perfectamente delimitadas de la piel sana adyacente y localizadas en zonas accesibles, sobre todo a la mano dominante 2,6. Suelen ser similares entre sí, simétricas y mejoran con la oclusión de la zona; puede ayudar marcar los bordes del apósito para comprobar que no se han retirado. Las lesiones no suelen parecerse a otras dermatosis, y pueden dibujar los objetos con los que se las han producido. Este hecho no se cumple cuando una dermatosis previa es perpetuada o simulada 3. Uno de los datos característicos de la dermatitis artefacta es la negación de la causalidad de las lesiones 1-8. Los pacientes suelen recurrir a otros profesionales, en ocasiones con lesiones en otras localizaciones, ante la más mínima insinuación de este hecho 6. En muchas ocasiones, a pesar de la gran aparatosidad de las lesiones, suelen ser poco dolorosas y el paciente muestra gran indiferencia hacia las mismas 2. Otro hallazgo de gran trascendencia para el diagnóstico son los vacíos de la anamnesis 5, es decir, la ignorancia en cuanto al comienzo y desarrollo de las lesiones junto con la pobreza de signos y síntomas previos a la aparición de las mismas. Otro dato importante es la llamada «profecía melodramática» 2, en la que los pacientes son capaces de adivinar el lugar exacto donde va a aparecer la nueva lesión.
En el caso que presentamos, se cumplen muchos de estos hallazgos, siendo de especial relevancia los vacíos de la anamnesis. Los pacientes no conocían con exactitud cuando comenzaron las lesiones; e incluso existían importantes incongruencias al formular de nuevo las mismas preguntas en torno a este hecho. En ningún momento se confrontó a los pacientes con el diagnóstico de sospecha, manteniendo una relación fluida con los mismos. Junto a este hecho, la separación de los pacientes en habitaciones diferentes y el establecimiento de un ambiente familiar más fluido con sus hijos, dio lugar a una clara mejoría de las lesiones.
El pronóstico de la dermatitis artefacta 3 es incierto. Pocos son los estudios que han estimado el índice de curación de la enfermedad. Sneddon, siguió a 33 pacientes con esta patología durante más de 20 años, comprobando que aproximadamente un tercio de los mismos continuaban produciéndose lesiones. Observó que este hecho estaba directamente relacionado con la presencia de circunstancias adversas en la vida de estos pacientes y que la mayoría presentaba trastornos de la personalidad subyacentes, sobre todo de tipo limítrofe.
El tratamiento 2,4,5,7 de este tipo de pacientes debe ser combinado entre el dermatólogo y el psiquiatra. Es fundamental que exista una buena relación médico-paciente y evitar en todo lo posible la confrontación del paciente con la verdadera causa de sus lesiones. El manejo del paciente consiste en tratamiento psicoterápico, ansiolíticos, antidepresivos o antipsicóticos y tratamiento dermatológico de las lesiones que presenten 3, y por lo que el dermatólogo, que suele ser el primer profesional al que acude el paciente debe ser el nexo de unión entre éste y el psiquiatra.
Declaración de conflicto de intereses
Declaramos no tener ningún conflicto de intereses.
Correspondencia:
Jesús Hernández-Gil. Servicio de Dermatología.
Hospital Clínico Universitario San Cecilio.
Avda. Madrid, 9. 18012 Granada. España.
jesu139@yahoo.es.
Recibido el 16 de julio de 2005.
Aceptado el 8 de septiembre de 2005.