Un varón de 51 años, con antecedentes personales de hipertensión arterial, asma bronquial y alergia a la aspirina y a la amoxicilina, acudió a la consulta de urgencias de Dermatología por una erupción cutánea pruriginosa de 1 hora de evolución, que empezó un día después de iniciar el tratamiento con cefuroxima 250mg/12h por una cistitis. Durante su estancia en urgencias, el paciente desarrolló un dolor torácico opresivo con correlato vegetativo.
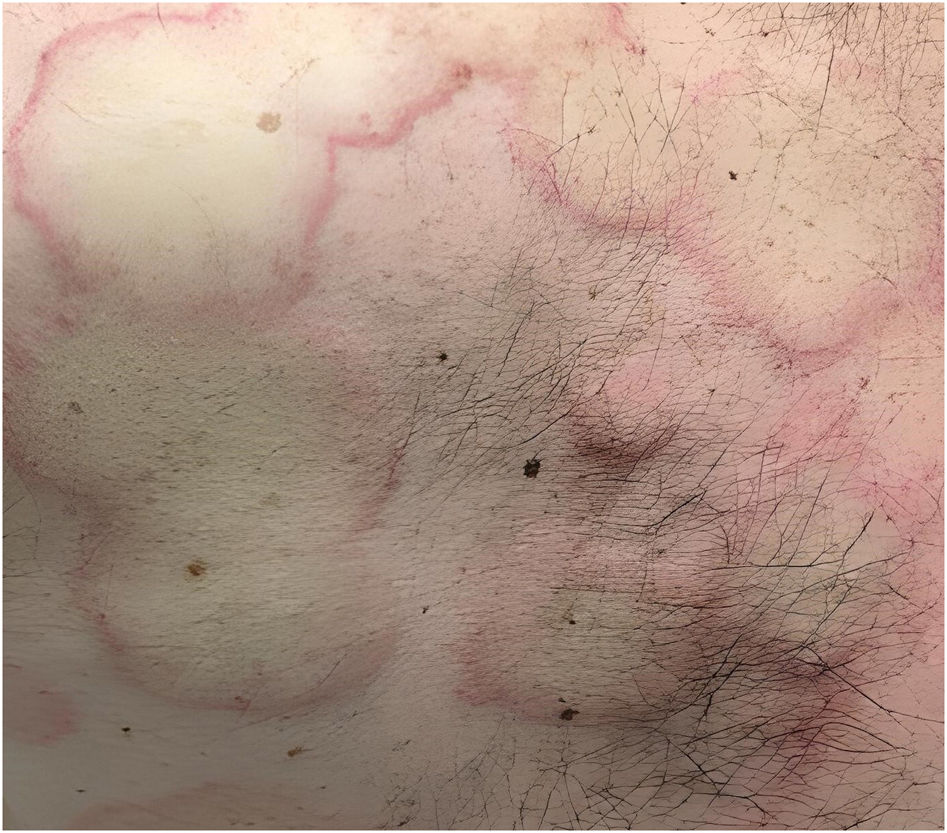
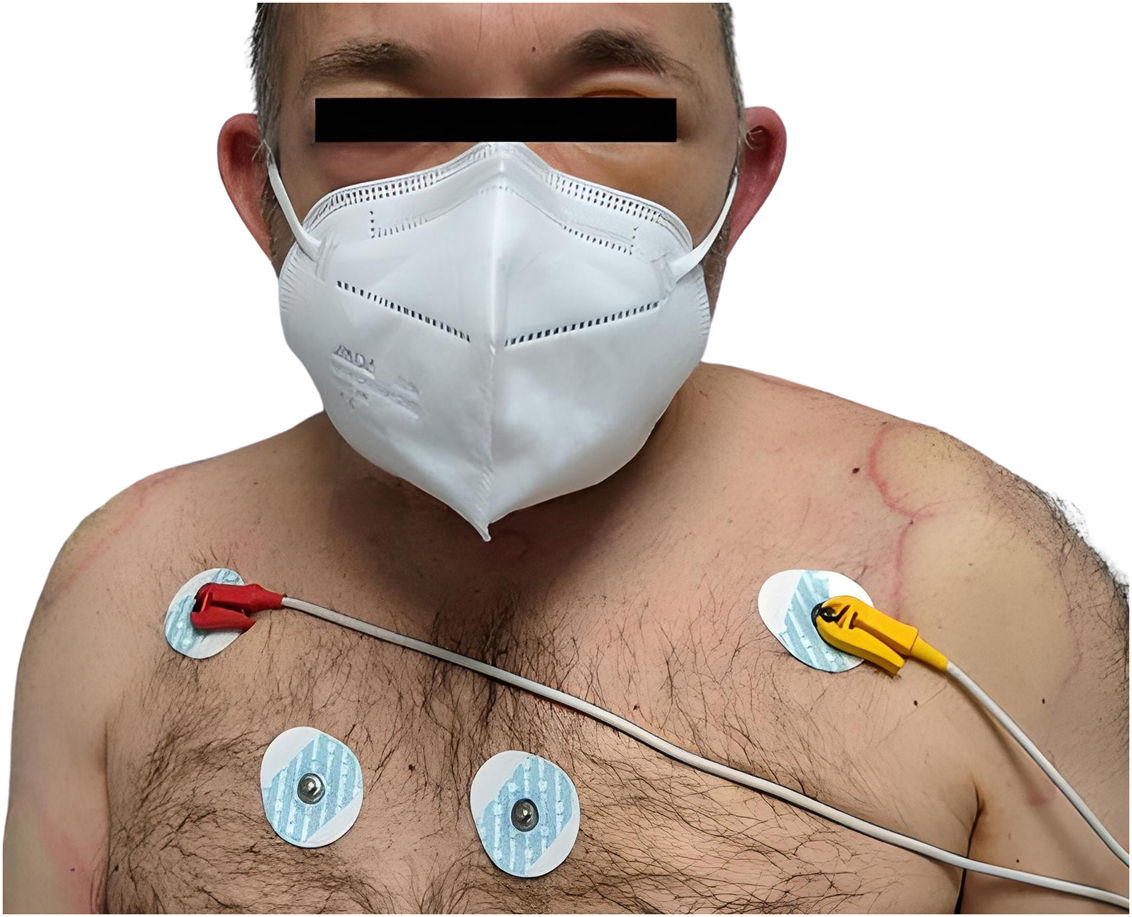
Exploración físicaEn la exploración se apreciaban placas eritemato-edematosas, con centro amarillento pálido y periferia hiperémica, de distribución axial (fig. 1) y en miembros, así como edema palpebral bilateral (fig. 2).
Pruebas complementariasSe identifican ondas T negativas en las derivaciones II, III y aVF del electrocardiograma (EKG). La angiotomografía torácica descartó la presencia de embolia pulmonar y el marcador de daño miocárdico troponina T de alta sensibilidad fue normal.
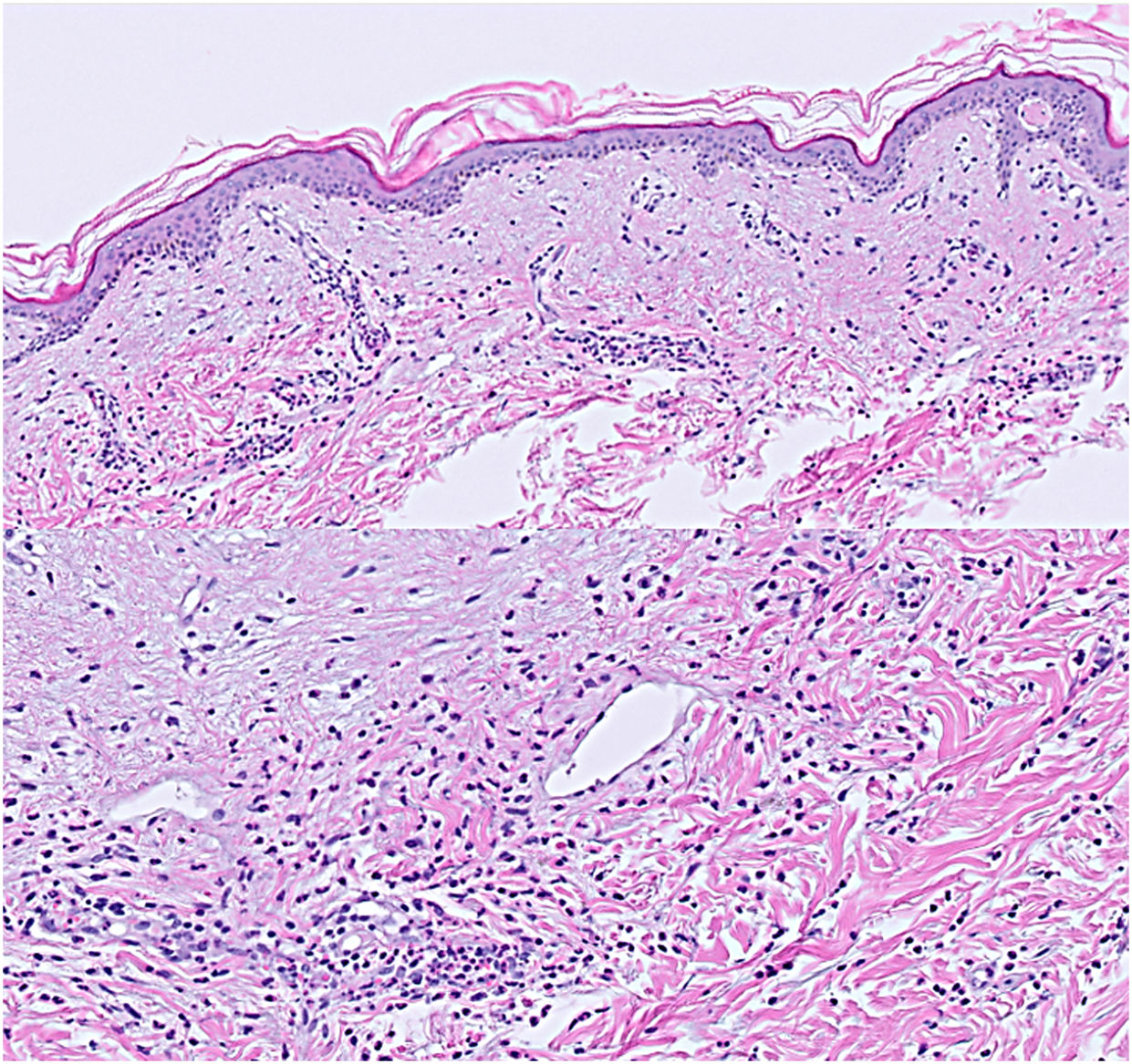
HistopatologíaEn la biopsia incisional de una de las placas se observó infiltrado perivascular, compuesto por linfocitos y neutrófilos, y edema en la dermis papilar, cambios concordantes con una urticaria aguda (fig. 3).
¿Cuál es el diagnóstico?
DiagnósticoSíndrome de Kounis tipo I.
Evolución y tratamientoSe administró metilprednisolona y dexclorfeniramina intravenosas, con lo que el dolor torácico cesó y los cambios del electrocardiograma se normalizaron. El paciente fue dado de alta con una pauta descendente de prednisona oral 30mg y loratadina 10mg/12h. Fue remitido para su valoración a los servicios de Cardiología, para el estudio coronario, y Alergología, para descartar una alergia a betalactámicos. Lamentablemente, el paciente no acudió a las citas recomendadas.
ComentarioEl síndrome de Kounis (SKo) es un fenómeno de isquemia miocárdica inducido por estímulos alérgicos o anafilácticos. La angina alérgica vasoespástica (SKo tipo I), el infarto de miocardio alérgico (SKo tipo II) y la trombosis sobre stent previo (SKo tipo III) constituyen las tres variantes principales de este síndrome. De los tres tipos, el SKo tipo I es el más frecuente, pudiendo constituir más del 70% del total de casos1,2.
El SKo es más frecuente en hombres de 40-70 años, con antecedentes personales de alergias y factores de riesgo cardiovascular1. El perfil epidemiológico de nuestro paciente se encuadra en esta descripción: 51 años, asmático, alérgico a betalactámicos, e hipertenso.
La fisiopatología del SKo se basa en la desgranulación mastocitaria y plaquetaria inducida por el estímulo alergénico1,2. Los mastocitos son abundantes en el tejido cardíaco; durante la reacción alérgica, la desgranulación mastocitaria libera sustancias que inducen el vasoespasmo (histamina, quimasa, catepsina-D, leucotrienos) y/o provocan la erosión y rotura de la placa de ateroma por una degradación del fibrinógeno que la estabiliza (triptasa, proteasas neutras)1,2. La clínica provocada abarca fundamentalmente signos y síntomas cardiológicos (angina, palpitaciones), dermatológicos (habones, angioedema) y respiratorios (disnea, sibilancias)2. La presencia del alérgeno es una condición necesaria para el inicio del cuadro, por lo que, una vez este desaparece, no se esperan rebrotes de las lesiones cutáneas o del resto de los síntomas a medio plazo2,3.
Los antibióticos son los principales desencadenantes del SKo. Las cefalosporinas, después de las penicilinas, son el fármaco más frecuentemente descrito como responsable del SKo, y se han notificado casos desde espasmo coronario a infarto de miocardio alérgico inducidos por cefuroxima3,4.
Además de las pruebas complementarias solicitadas en el caso presentado (electrocardiograma, angiotomografía, troponina I de alta sensibilidad, biopsia cutánea), se recomienda la determinación de triptasa sérica e IgE para apoyar el diagnóstico de Sko2,5. Sin embargo, estos parámetros no están disponibles en el ámbito de urgencias en nuestro medio.
En cuanto el tratamiento, el SKo tipo I suele ceder con el tratamiento propio de la reacción de hipersensibilidad: corticoides y antihistamínicos de administración sistémica1,2,5. En caso de los SKo tipos II y III, requieren el manejo propio del resto de síndromes coronarios agudos, que será llevado a cabo de forma específica por Cardiología1,2,5. Existen particularidades en el manejo del SKo: la aspirina puede provocar reacciones anafilactoides y empeorar el cuadro; por otra parte, el uso de adrenalina podría agravar aquellos eventos inducidos por el vasoespasmo (SKo tipo I)2,5. La utilidad de ambos fármacos en el SKo requiere de mayor evidencia y su uso debe individualizarse2,5.
Además de la piel y la vía aérea, los mastocitos pueden encontrar otros órganos diana, que requieren de la intervención de varias disciplinas en un contexto de urgencias1,2,5. El SKo debe considerarse en cualquier paciente que desarrolle un dolor torácico durante una reacción alérgica y deben revisarse minuciosamente los antecedentes de alergia a medicamentos y la administración de nuevos fármacos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses. No se ha recibido financiación para la elaboración de este manuscrito.