INTRODUCCION
La esclerosis tuberosa es una entidad clínica que se clasifica dentro de las facomatosis o síndromes neurocutáneos. Su prevalencia se estima entre 1/5.800 y 1/15.000, lo que la convierte en una de las enfermedades genéticas más frecuentes, que ocupan el segundo lugar dentro del grupo de las facomatosis 1. No tiene predilección por sexo ni raza y la mayoría de los diagnósticos se realizan entre los 6 y 16 años de edad. Se caracteriza por la formación de múltiples hamartomas en casi todos los órganos o sistemas, entre los cuales los más frecuentemente afectados son la piel, el sistema nervioso, los ojos, el riñón y el corazón. Sin embargo, es una enfermedad de expresividad variable, y hay formas incompletas que escapan al desarrollo polivisceral. Encontraremos así, individuos gravemente afectados, mientras otros tienen sólo algunas de las manifestaciones clínicas.
La esclerosis tuberosa se transmite de forma autosómica dominante, aunque presenta un alto porcentaje de nuevas mutaciones las que alcanzan entre el 50 y 70 % de todos los casos 2. Se han identificado dos genes, TSC1 y TSC2, localizados en los cromosomas 9q34 y 16p13.33-5, que codifican 2 proteínas que interactúan entre sí, la hamartina y la tuberina, respectivamente, cuyas mutaciones determinan la pérdida de la regulación del ciclo celular y la diferenciación. La tuberina muestra una pequeña región homóloga al dominio catalítico de la proteína RAP1 GTPasa. La RAP1 forma parte de las proteínas que participan en la regulación de la proliferación y diferenciación celular. La pérdida de actividad de la tuberina llevaría a la activación de RAP1 en los tumores. Por otro lado, la hamartina puede actuar como una proteína supresora de tumores.
La esclerosis tuberosa es una enfermedad de expresividad variable, por lo que se prefiere hablar de ella como el complejo esclerosis tuberosa. Se han establecido unos criterios diagnósticos, que son revisados de forma periódica por la National Sclerosis Association 6.
Dentro de las manifestaciones clínicas, las cutáneas se presentan en el 70-80 % de los casos. Las más características son las manchas acrómicas, los fibromas periungueales, las placas de Chagrin y los angiofibromas. Éstos, previamente llamados adenomas sebáceos, son una de las alteraciones más frecuentes (80-90 %). Aparecen entre los 3 y los 10 años y crecen hasta estabilizarse en la adolescencia, para persistir de por vida. Son pápulas duras, cupuliformes, de pequeño tamaño, localizadas en surcos nasolabiales, mejillas, mentón y frente. Histológicamente son lesiones constituidas por intensa fibrosis dérmica y dilataciones de los capilares. Estas lesiones provocan importantes alteraciones estéticas así como también hemorragia local o infecciones.
En el tratamiento de los angiofibromas se han utilizado diferentes modalidades terapéuticas que incluyen el curetaje, la dermoabrasión 7, los peeling químicos, la criocirugía y los láseres. Los láseres más utilizados en este tratamiento han sido el láser de CO2 8,9, láser de argón, de vapor de cobre 10 y láser de colorante pulsado 11,12 de los que se ha publicado numerosos éxitos terapéuticos. Estos tres últimos se han utilizado en aquellos angiofibromas en los que predomina el componente vascular.
En el presente trabajo, evaluamos el resultado a largo plazo (recidiva frente a no recidiva) del tratamiento con láser de CO2 de los angiofibromas faciales en enfermos con esclerosis tuberosa, y establecemos posibles factores que puedan influir en los resultados a largo plazo, comparando diferentes parámetros, tales como tamaño de los angiofibromas, resultados iniciales y edad de tratamiento con el fin de establecer posibles factores que puedan influir en los resultados a largo plazo.
PACIENTES Y MÉTODOS
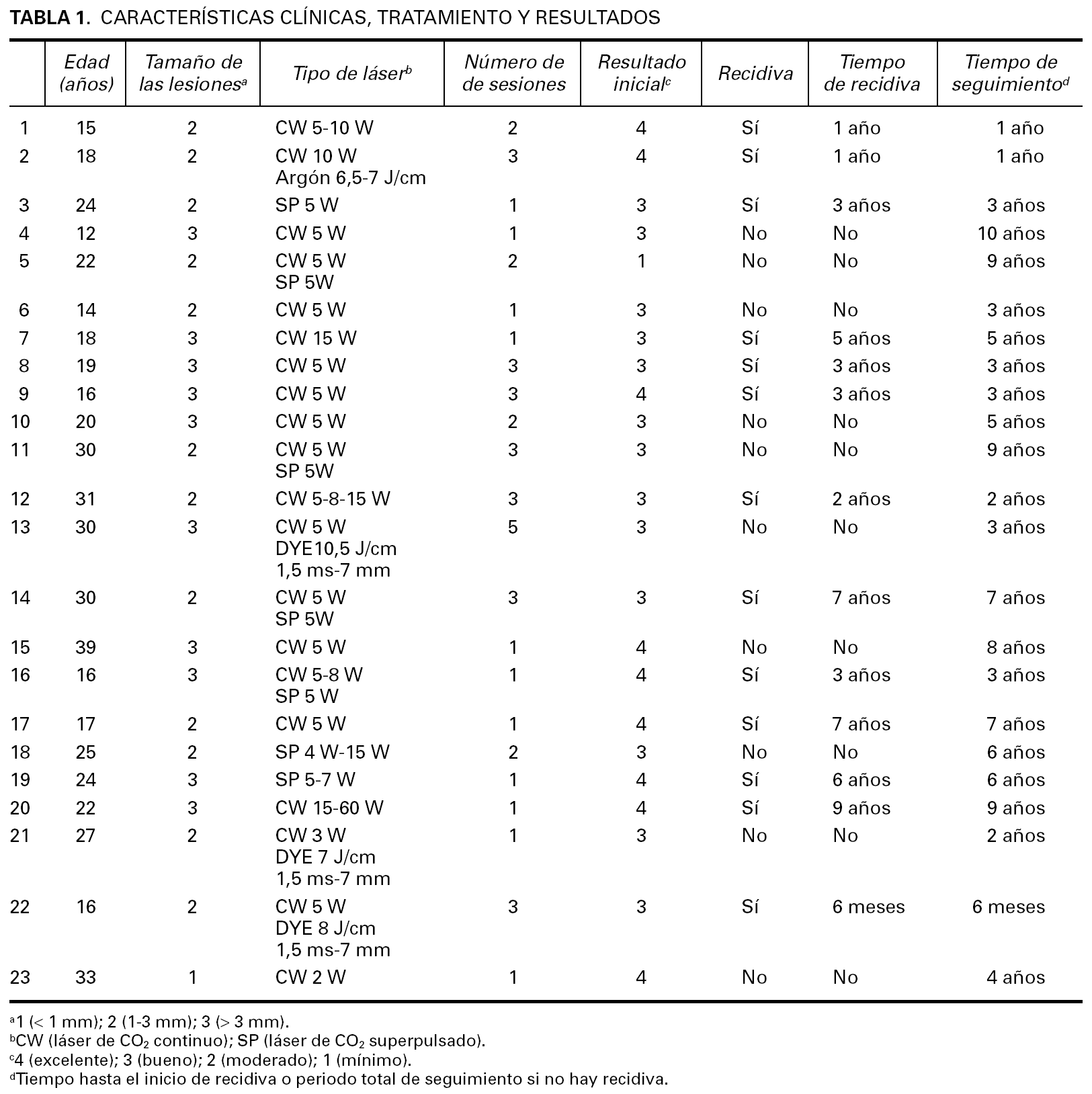
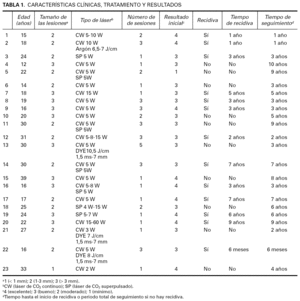
Realizamos un estudio retrospectivo en la Unidad de Láser del Hospital Ramón y Cajal con el fin de evaluar el tratamiento con láser de CO2 en 23 pacientes con angiofibromas faciales. Tratamos a 16 mujeres (69,6 %) y 7 hombres (30,4 %) entre los años 1991 y 2001 (tabla 1). Usamos el láser de CO2 de emisión continua (Sharplan 1060; Laser Industries Ltd. Tel Aviv, Israel) y superpulsada que emite una longitud de onda de 10.600 nm. Se usó en el modo desfocalizado y con un diámetro de haz de 2 mm. Se trataron las lesiones de forma individual o en grupo, en 1 a 3 sesiones, utilizando potencias que variaron entre los 5 y 60 W, recibiendo de 1 a 4 pases hasta la destrucción macroscópica de las lesiones.
Inicialmente, se practicó una prueba terapéutica en un área de 2-3 cm 2 con anestesia local y, según respuesta, se programó el procedimiento con anestesia local o general. Para este estudio, los angiofibromas se dividieron de acuerdo a su tamaño (milímetros sobre la superficie cutánea) en tres grupos. Tipo 1: planos (< 1 mm), tipo 2: intermedios (1-3 mm), tipo 3: protuberantes (> 3 mm). Asimismo, la respuesta clínica se clasificó de acuerdo con el porcentaje de aplanamiento de las lesiones con respecto a su tamaño inicial. Definimos una respuesta como mínima si la reducción fue menor o igual al 25 %, moderada con reducciones entre el 26 y 50 %, buena entre 51-75 % y finalmente excelente si era mayor del 75 %.
Los resultados fueron evaluados independientemente por dos dermatólogos mediante fotografías clínicas tomadas antes del tratamiento, 2 meses después del tratamiento y posteriormente de forma periódica cada 6 meses a 1 año.
Definimos también como resultados a corto plazo los obtenidos antes de los 6 meses posteriores al tratamiento y a partir de los 6 meses como resultados a largo plazo. El seguimiento se realizó hasta la aparición de la primera recidiva o hasta el término del estudio si no se evidenció deterioro. Los resultados a largo plazo se clasificaron en dos grupos: sin recidiva, es decir, los que mantuvieron los resultados iniciales y recidiva si se observaron grados variables de crecimiento de los angiofibromas. Para el análisis por edad definimos dos grupos: uno integrado por los menores de 20 años (grupo 1) y el otro por los pacientes de 20 años o más (grupo 2).
En el análisis estadístico, los estudios de comparación entre variables se realizaron mediante tablas de contingencia y el estadístico exacto de Fisher. Para el análisis de recaída a lo largo del tiempo por grupo de edades se construyeron curvas de Kaplan-Meier (programa SPSS versión 10. SPSS Inc. Chicago).
RESULTADOS
El intervalo de edad de los pacientes tratados varió entre los 12 y los 39 años, con una media de 22,5 años. Inicialmente, 13 pacientes (56,4 %) tenían angiofibromas tipo 1 y 2, es decir, con tamaños menores o iguales a 3 mm, y 10 pacientes (43,3 %) presentaban angiofibromas tipo 3. Después del tratamiento los pacientes fueron controlados durante un periodo que varió entre los 6 meses y 10 años, con una media de 4,76 años.
A corto plazo encontramos a un paciente (4,3 %) con resultado moderado, 13 pacientes (56,5 %) con buena respuesta y 9 (39,1 %) con excelente resultado.
Cuando analizamos los resultados a largo plazo, encontramos que 9 de 23 pacientes (39,1 %) mantuvieron los resultados iniciales y 14 de 23 (60,9 %) mostraron diferentes grados de recidiva. El tiempo medio a la recidiva fue de 3 años.
Cuando comparamos estos resultados según el tamaño de los angiofibromas, no encontramos diferencias estadísticamente significativas entre los angiofibromas tipos 1 y 2 (≤ 3 mm) comparados con los angiofibromas mayores de 3 mm, con 61,53 y 60 % de recidiva, respectivamente.
Por otro lado, al comparar según los resultados iniciales, los pacientes que obtuvieron buena respuesta a corto plazo recayeron en un 46,15 % de los casos (6 de un total de 13 pacientes) mientras que los que lograron excelentes resultados iniciales recayeron en un 77,7 % (7 de 9 pacientes). Si bien hay diferencias entre los dos grupos, con una paradójica mayor recaída en el segundo grupo, no se lograron encontrar diferencias que fueran estadísticamente significativas.
El grupo de pacientes menores de 20 años mostró peores resultados a largo plazo que los pacientes mayores de 20 años con un 57,14 % frente a 42,85 % aunque las diferencias no resultaron estadísticamente significativas.
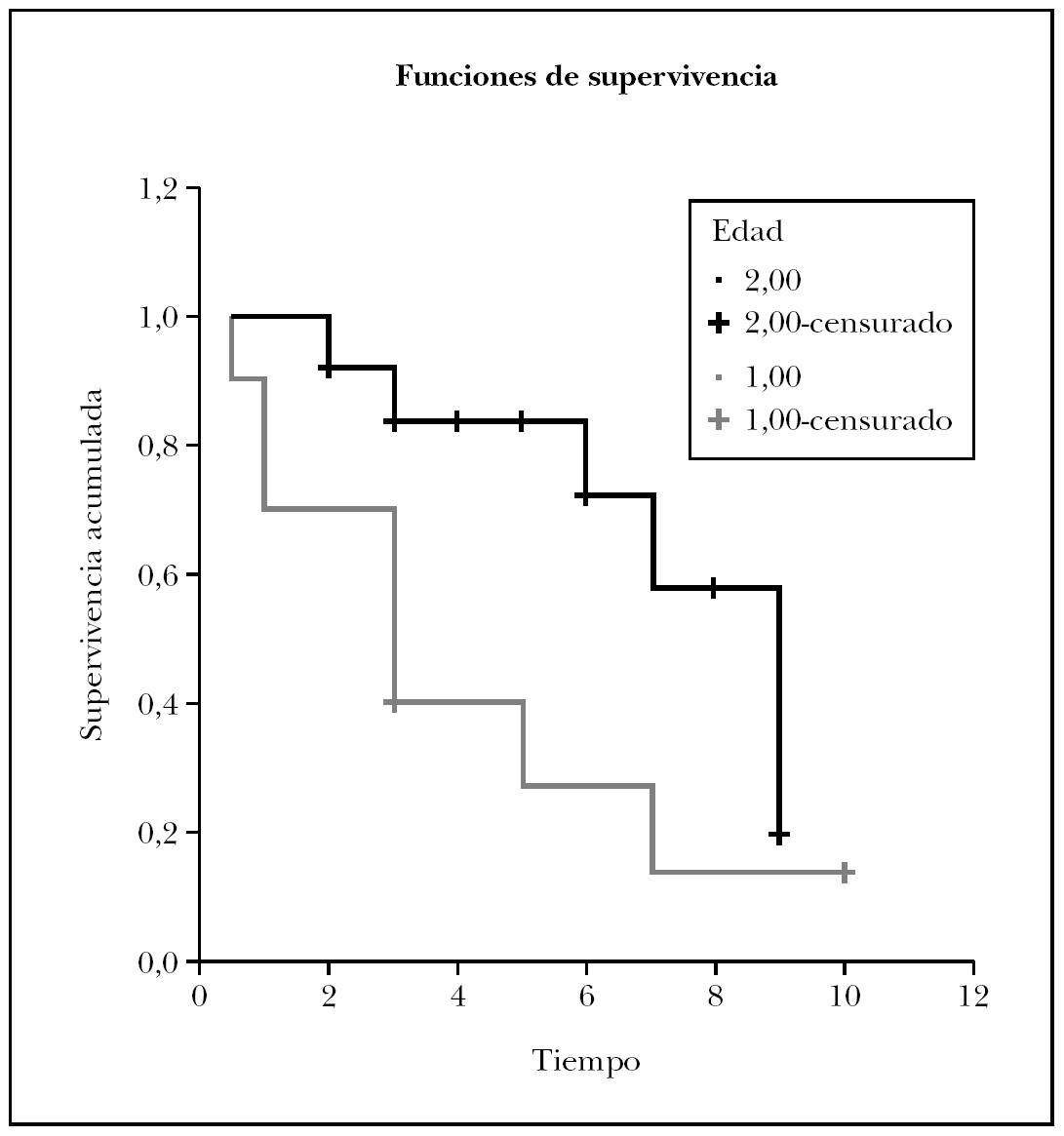
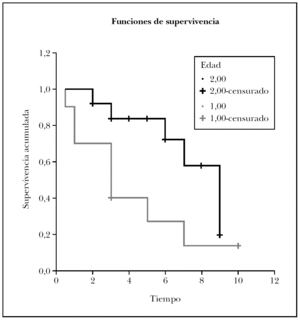
Finalmente, al analizar las curvas de supervivencia de los dos grupos de edad (curvas de Kaplan-Meier; fig. 1), encontramos que haciendo el corte a los 20 años, el grupo de pacientes de menor edad (grupo 1 en la curva), recaen antes que los tratados en edades más tardías (rango logarítmico 4,01; p < 0,05). El tiempo medio de recaída en los pacientes más jóvenes fue de 3 años, mientras que para los pacientes mayores éste resultó de 6,5 años.
Fig. 1.--Comparación por el método de Kaplan-Meier de la recidiva en el tiempo entre los dos grupos etarios analizados. Los pacientes menores de 20 años (1) recaen más precozmente que los de 20 años o más (2).
DISCUSION
El láser de CO2 fue desarrollado en 1964 y se utiliza frecuentemente en la dermatología moderna. En el caso de los angiofibromas se ha utilizado preferentemente cuando predomina el componente fibroso de estas lesiones 13. Este láser emite una longitud de onda de 10.600 nm en la porción infrarroja del espectro. Su principal cromóforo es el agua, y provoca la vaporización del tejido, con la consiguiente destrucción tisular y coagulación por calor. En la actualidad se dispone dispone de diferentes modalidades de este láser 14. La modalidad de emisión continua fue utilizada inicialmente en el tratamiento de angiofibromas con buenos resultados a corto plazo. Su principal problema es el daño térmico inespecífico, que puede alcanzar los 0,5 a 1 mm de profundidad 15, con la consiguiente ralentización de la reepitelización, de unas 2 semanas. Además, con este sistema, el riesgo de efectos indeseados, especialmente de alteraciones de la pigmentación y más raramente cicatrices, es también mayor. Sin embargo, los riesgos pueden minimizarse siempre que el tratamiento sea realizado por un experto.
Posteriormente, se creó el láser de CO2 superpulsado para intentar minimizar el daño térmico sobre el tejido sano. Este sistema desarrolla picos de energía de 2 a 10 veces más altos que el láser de CO2 continuo, pero con una duración de los pulsos de 10 a 100 veces más corta. Es decir, este sistema combina elevadas densidades de energía con pulsos muy cortos. Produce trenes de 20 a 100 pulsos por segundo para generar potencias comparables a las del láser continuo. A pesar que el láser superpulsado produce zonas más limitadas de lesión térmica en modelos animales, los resultados en humanos no han sido mejores que la forma de láser continuo. Esto se produce porque existe un efecto sumatorio de la energía proporcionada, que genera una zona de lesión térmica sólo ligeramente inferior a la de la forma continua.
Finalmente, con el desarrollo de la teoría de fototermolisis selectiva se estableció que para la ablación de tejido con mínima lesión residual era necesario que la duración del pulso de láser fuese menor que el tiempo de enfriamiento de la piel. Así, si la duración de pulso de láser es menor de 1 ms la penetración óptica de la radiación incidente determinará la profundidad de la ablación (20-30 μm) con mínima lesión residual. Estos parámetros se alcanzan fundamentalmente con sistemas de láser de CO2 que producen ondas de pulso menores de 1 ms como los láseres ultrapulsados o con un láser de onda continua conectado a un escáner 16,17 que disminuyen el tiempo de interacción con el tejido y logran eliminar la lesión de manera más homogénea. Estos factores inciden en un menor riesgo de efectos secundarios y un periodo de recuperación más corto.
Independientemente de la modalidad de láser de CO2 usada para tratar los angiofibromas, la respuesta clínica se producirá por la combinación de dos factores; por un lado, el poder destructivo del sistema y, por otro, la aparición de fibrosis alrededor de la lesión 9,18. En nuestro estudio hemos utilizado principalmente el láser de CO2 continuo y en un menor número de pacientes el láser de CO2 superpulsado, con buenos y excelentes resultados en el 95 % de los casos junto a un alto grado de satisfacción por parte de los pacientes (datos no tabulados).
Estos resultados, aunque favorables, son algo inferiores a los publicados por otros autores 8,18,19 pero con un porcentaje de efectos secundarios similares (21,9 %; 5 de 23). Esta situación obedece al predominio de lesiones de pequeño tamaño (< 3 mm) en nuestro estudio. El tratamiento de este tipo de angiofibromas es más eficaz con los sistemas de CO2 ultrapulsados con los que es posible efectuar múltiples pases de forma más controlada, y se minimizan los efectos colaterales.
Son escasos los estudios que abordan el tema del resultado clínico a largo plazo. Boixeda et al 12 publicaron una serie de 10 pacientes tratados con láser de CO2, argón y láser de colorante pulsado con excelentes resultados iniciales en siete de ellos sin recidivas tras 4 a 20 meses de seguimiento. Song et al 8 trataron 2 pacientes con un sistema de CO2 con escáner y observaron recidiva de las lesiones tras 10 meses de seguimiento. Bittencourt et al 18 realizaron recientemente un estudio retrospectivo con el fin de analizar la respuesta a largo plazo en el tratamiento de angiofibromas tratados con un sistema de CO2 con escáner. De los 10 pacientes tratados, seis obtuvieron inicialmente una respuesta excelente. La recidiva alcanzó el 80 % de los pacientes; tres de ellos habían presentado un excelente resultado inicial y cinco resultados iniciales variables. No se encontraron diferencias estadísticamente significativas en el análisis por edad y sexo, ni asociación entre los diferentes parámetros histológicos y la respuesta clínica. Finalmente, Papadavid et al 19, en una de las series más extensas publicadas (29 pacientes), evaluaron la eficacia del tratamiento a largo plazo con láser de CO2 (CW o superpulsado) y de colorante pulsado. Trece pacientes con angiofibromas protuberantes o fibrosos se trataron con láser de CO2 y 12 con angiofibromas de predominio vascular se trataron con láser de colorante pulsado obteniendo excelentes resultados en el 77 y el 92 %, respectivamente, durante el periodo de estudio (2-5 años).
Nuestro estudio retrospectivo incluye un extenso número de pacientes que fueron evaluados durante un periodo amplio de 6 meses a 10 años. En este estudio destaca el alto porcentaje de recidivas, cercanas al 61 %. Cuando analizamos diferentes factores que podrían estar implicados en la evolución posterior de los angiofibromas tratados no logramos encontrar diferencias estadísticamente significativas entre la recidiva y el tamaño de las lesiones, los resultados iniciales o la edad al inicio del tratamiento. Estos datos sugieren que, independientemente del tratamiento realizado, es la propia enfermedad la que marca la evolución posterior al tratamiento. El láser sólo destruye parcial o totalmente de los angiofibromas sin modificar las alteraciones genéticas asociadas a esta enfermedad. Por otro lado, la recidiva más tardía observada en los pacientes mayores de 20 años puede ser el reflejo de la tendencia a la estabilización de las lesiones tras la adolescencia.
En conclusión, el porcentaje de recaídas a medio y largo plazo es elevado, aunque no logramos identificar los factores exactos que determinan esta evolución. Cuando la intervención terapéutica es más tardía, los efectos beneficiosos a largo plazo serán más prolongados y habrá menos necesidad de retratamiento.