Infliximab, un anticuerpo monoclonal quimérico que se une y bloquea al factor de necrosis tumoral alfa, constituye el agente biológico más eficaz aprobado para el tratamiento de la psoriasis moderada a grave y se administra mediante infusión intravenosa, generalmente en Hospitales de Día de forma ambulatoria. Las reacciones infusionales, que pueden ser agudas y retardadas, constituyen el principal problema en la administración rutinaria de este fármaco, y están relacionadas con la inmunogenicidad del anticuerpo monoclonal que da lugar a la producción de anticuerpos dirigidos contra el mismo. Las reacciones infusionales a infliximab son en la mayoría de los casos no anafilácticas (mediadas por inmunoglobulina E [IgE]), lo que no excluye el retratamiento de los pacientes empleando protocolos específicos de prevención y tratamiento de las mismas. Existe una amplia experiencia sobre el uso de este fármaco en pacientes con enfermedades reumatológicas y enfermedad inflamatoria idiopática intestinal, lo que ha permitido desarrollar protocolos de tratamiento de las reacciones a la infusión aplicables a los pacientes dermatológicos, que constituyen un grupo cada vez más numeroso de los que son tratados con agentes biológicos por vía intravenosa. El objeto de la presente revisión es desarrollar un protocolo de tratamiento consensuado de las reacciones a la infusión en pacientes dermatológicos tratados con infliximab.
Infliximab is a chimeric monoclonal antibody that binds to and blocks tumor necrosis factor α and is the most effective biologic agent approved for the treatment of moderate-to-severe psoriasis. It is administered by intravenous infusion, usually in day hospitals on an outpatient basis. The main problem with the administration of infliximab is the possibility of infusion reactions, which may be immediate or delayed; these reactions are related to the immunogenicity of this monoclonal antibody, leading to the production of anti-infliximab antibodies. Infusion reactions to infliximab are not usually anaphylactic (ie, they are not mediated by immunoglobulin E), and re-exposure of the patient using specific protocols to prevent and treat these reactions is therefore possible. The extensive experience in the use of infliximab for the treatment of rheumatic conditions and chronic inflammatory bowel disease has made it possible to develop infusion reaction management protocols; these can be applied to dermatologic patients, who constitute a growing proportion of patients treated with intravenous biological agents. The aim of this review is to draw up a consensus protocol for the treatment of infusion reactions in dermatologic patients treated with infliximab.
En los últimos años hemos asistido a la introducción de diversos agentes biológicos que han revolucionado el tratamiento de diversas enfermedades inflamatorias de mecanismo inmune tales como la artritis reumatoide, la enfermedad de Crohn y la psoriasis. El más empleado de estos agentes es infliximab, un anticuerpo monoclonal quimérico que se une al factor de necrosis tumoral alfa (TNF-α) y neutraliza su actividad. Se ha demostrado la seguridad y la eficacia de infliximab en el tratamiento de la enfermedad de Crohn, la artritis reumatoide, la uveítis inmune, la espondilitis anquilopoyética, el pioderma gangrenoso y la psoriasis moderada a grave, habiendo sido aprobado para esta indicación por la Agencia Europea de Evaluación de Medicamentos (EMEA) el 29 de septiembre de 2005. Infliximab es el agente biológico del que se dispone mayor experiencia acumulada, con un total de 1.008.000 pacientes tratados hasta la fecha en todas sus indicaciones, de los cuales 10.263 lo han sido por psoriasis (datos proporcionados por Schering-Plough).
La administración de infliximab, como la de cualquier proteína exógena, puede dar lugar a reacciones a la infusión, tanto agudas como tardías (más adelante se detallan sus correspondientes manifestaciones clínicas), en un porcentaje relativamente pequeño de pacientes, pero variable según la patología de base y las diferentes series. Así, en pacientes con enfermedad de Crohn se estima que ocurren reacciones a la infusión en un 5–10 % de las infusiones1; en una serie extensa (165 pacientes consecutivos con un total de 479 infusiones), la incidencia global de reacciones a la infusión fue del 6,1 %, siendo de intensidad leve a moderada en un 42 % de las reacciones agudas1. En los pacientes con artritis reumatoide se estima que un 20 % de los que han sido incluidos en ensayos clínicos han sufrido alguna reacción infusional, que representa la causa de la retirada del tratamiento en un 3 % de los pacientes cada año2. Por lo que respecta a la psoriasis en placas3,4, se han observado reacciones a la infusión agudas en aproximadamente el 10 % de los pacientes tratados con infliximab3; en el ensayo EXPRESS5 se observaron reacciones a la infusión en el 3 % de las infusiones de los pacientes tratados frente al 2 % en el grupo placebo, mientras que en el segundo estudio de fase II6 se produjeron reacciones a la infusión con mayor frecuencia en los pacientes tratados con infliximab en las dosis de 3 y 5 mg/kg (el 18 y el 22 % de los pacientes, respectivamente) que en el grupo placebo (2 %) durante el período de inducción. En el estudio EXPRESS II7, en el que se comparaba el tratamiento continuo (cada 8 semanas) con el tratamiento intermitente (según necesidad), se produjeron reacciones a la infusión con mayor frecuencia en el grupo tratado con 3 mg/kg (11,5 % de los pacientes) que en el grupo tratado con 5 mg/kg (9,6 %), y con mayor frecuencia en el grupo de tratamiento intermitente que en el tratado de forma continua4. En general, se estima que aparecen reacciones a la infusión en un 3 a un 22 % de los pacientes con psoriasis tratados con infliximab8; por consiguiente, puede considerarse un acontecimiento adverso frecuente.
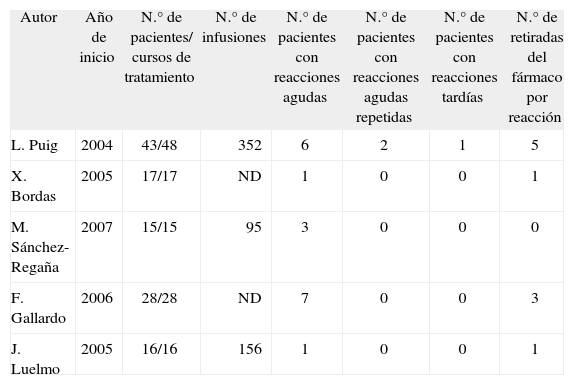
Experiencia de los autoresEn la tabla 1 se resume la casuística aportada por los autores de este artículo.
Experiencia aportada por los autores
| Autor | Año de inicio | N.° de pacientes/ cursos de tratamiento | N.° de infusiones | N.° de pacientes con reacciones agudas | N.° de pacientes con reacciones agudas repetidas | N.° de pacientes con reacciones tardías | N.° de retiradas del fármaco por reacción |
| L. Puig | 2004 | 43/48 | 352 | 6 | 2 | 1 | 5 |
| X. Bordas | 2005 | 17/17 | ND | 1 | 0 | 0 | 1 |
| M. Sánchez-Regaña | 2007 | 15/15 | 95 | 3 | 0 | 0 | 0 |
| F. Gallardo | 2006 | 28/28 | ND | 7 | 0 | 0 | 3 |
| J. Luelmo | 2005 | 16/16 | 156 | 1 | 0 | 0 | 1 |
ND: datos no disponibles.
En la experiencia personal del autor con la serie más extensa (LP) que incluye a 43 pacientes, de los que 5 han recibido dos tandas de tratamiento, han presentado reacciones a la infusión 9 pacientes (20,9 %). Sólo uno de estos 9 pacientes estaba recibiendo tratamiento concomitante (con metotrexato). La presencia de anticuerpos nucleares a títulos superiores a 1/320 se correlacionó significativamente con el desarrollo de reacciones a la infusión (4 de 9 pacientes; 44,4 %). En dos de estos pacientes se asoció con una pérdida de respuesta (rebote, con Psoriasis Area Severity Index [PASI] > 125 % del basal) que precedió al desarrollo de una reacción a la infusión aguda grave.
Las reacciones a la infusión observadas en esta serie han sido agudas (en el transcurso de la infusión y hasta 8 horas después de la misma) en 8 casos; en 1 ha sido tardía (a las 36 horas de la segunda infusión) y no se ha repetido con la administración de tratamiento profiláctico. Las reacciones a la infusión se han producido en la segunda infusión en dos casos, en la tercera infusión en dos, en la quinta en dos y en la séptima en uno. Se han producido reacciones leves a moderadas repetidas en la tercera, cuarta y quinta infusiones en un caso y en la primera a la cuarta del segundo curso de tratamiento en otro.
Las reacciones a la infusión agudas han sido graves, determinando la retirada del tratamiento, en 5 pacientes. En uno de los pacientes la reacción a la infusión (grave) se asoció con artritis del tobillo autolimitada, que se inició coincidiendo con un rebote de la psoriasis (PASI > 125 del basal) previo al desarrollo de la reacción, y se resolvió en una semana tras la retirada del fármaco; este paciente eventualmente respondió a la administración de etanercept sin incidencias. Otra paciente presentó una insuficiencia respiratoria que requirió hospitalización. En un sexto paciente con una reacción grave se pudo completar la infusión y continúa recibiendo infusiones con tratamiento profiláctico sin que se haya producido una nueva reacción. En 2 pacientes se han repetido reacciones leves/moderadas en diversas infusiones, pero han sido adecuadamente controladas administrando premedicación (difenhidramina 50 mg por vía intravenosa [IV]) antes de cada infusión, con retirada del tratamiento por pérdida de eficacia en la primera paciente y mantenimiento en la otra, que ha seguido recibiendo tratamiento profiláctico. En la paciente que presentó la reacción tardía tras la segunda infusión no se ha reproducido en ulteriores infusiones con el empleo de profilaxis (antihistamínicos y corticoides orales antes de la infusión).
Mecanismos de producciónAunque no se conocen perfectamente todos los mecanismos de producción de las reacciones a la infusión, seconsidera que en la mayoría de los casos no son alérgicas (hipersensibilidad de tipo I mediada por inmunoglobulina E [IgE])1, y probablemente están relacionadas con la presencia de inmunocomplejos solubles, que podrían explicar tanto las reacciones agudas como las tardías, y en cuya formación intervendría la cantidad relativa de antígeno (infliximab) y de anticuerpo; en presencia de exceso de antígeno se reduciría la formación de inmunocomplejos y la producción de reacciones9.
El sistema inmune humano reacciona frente a los anticuerpos monoclonales produciendo anticuerpos dirigidos frente a diversos epítopos de la molécula, que pueden ser anti-idiotípicos, anti-alotípicos o anti-murinos; como es de esperar, los anticuerpos monoclonales quiméricos son más inmunógenos que los humanos, pero ninguna proteína exógena está libre de la producción de anticuerpos dirigidos contra ella. Se han desarrollado técnicas para detectar anticuerpos anti-murinos y anti-alotípicos (contra la región constante de la IgG1) dirigidos contra infliximab. En los pacientes tratados por lo general sólo se detectan los primeros, que se conocen en la actualidad como anticuerpos anti-infliximab (ATI). Existen diversos ensayos disponibles para determinar la presencia de ATI; la mayoría de los estudios se han efectuado con la prueba de Centocor (Malvern, Pennsylvania), que determina la presencia de anticuerpos anti-murinos y anti-idiotípicos dirigidos contra la región constante de la IgG1 humana. Dado que el propio infliximab interfiere con esta técnica, sólo se pueden determinar estos anticuerpos cuando no se detecta infliximab en el suero de los pacientes, aunque las muestras «indeterminadas» pueden considerarse negativas, y, en todo caso, la concentración de ATI sería muy baja en comparación con el infliximab presente en exceso10. Prometheus (San Diego, California) comercializa un ensayo policlonal que no se ha comparado con el de Centocor, y Sanquin Diagnostic Services (Amsterdam, Holanda) ofrece desde hace poco tiempo la determinación de ATI (IgG4) mediante una técnica de ELISA.
La formación de ATI se asocia con un aumento en el riesgo de reacciones a la infusión y de pérdida de eficacia del tratamiento11,12, y no es infrecuente en absoluto; la frecuencia en la literatura oscila entre el 6 y el 61 % de los pacientes, pero en general se encuentra comprendida entre un 6 y un 15 %10. Esta variabilidad puede ser debida en parte a la diferente metodología empleada en los diversos estudios, a las pautas de dosificación de infliximab (dosis única, pauta de inducción, tratamiento continuo o intermitente) y al empleo o no de medicación inmunosupresora asociada o premedicación con hidrocortisona10. La propia posología del tratamiento, con una fase de inducción y un mantenimiento a intervalos fijos, está diseñada para generar tolerancia inmunológica disminuyendo la producción de anticuerpos10.
En los primeros ensayos clínicos de infliximab en el tratamiento de la artritis reumatoide ya se observó la necesidad de disminuir la inmunogenicidad de infliximab. Cuando se administraba en dosis única, la frecuencia de ATI era del 53, el 21 y el 7 % (1, 3, 10 mg/kg, respectivamente), mientras que si se administraba conjuntamente con metotrexato, los porcentajes correspondientes eran del 15, el 7 y el 0 %13. En el ensayo de fase III ATTRACT se introdujo el régimen de inducción (infusiones en las semanas 0, 2 y 6) seguido de infusiones de mantenimiento cada 8 semanas, detectándose ATI en tan sólo un 8 % de los pacientes sin niveles detectables de infliximab sérico14.
Existe amplia información procedente de los ensayos clínicos efectuados en pacientes con enfermedad de Crohn; así, en el ensayo ACCENT I se observó la presencia de ATI en el 30 % de los pacientes tratados con una sola dosis de inducción frente al 10 y al 7 % de los pacientes que recibieron tres dosis y mantenimiento con 5 mg/kg y 10 mg/ kg, respectivamente15, y el tratamiento de mantenimiento inducía menos formación de ATI que el episódico16, siendo limitado el beneficio de añadir inmunosupresores17.
Por lo que respecta a la psoriasis, la incidencia de ATI hasta la semana 26 fue del 27 % en los pacientes tratados con 3 mg/kg y del 20 % en los tratados con 5 mg/kg en el estudio publicado por Gottlieb et al6. Nueve de los 38 pacientes (24 %) con ATI presentaron reacciones a la infusión, en comparación con 25 de 116 (22 %) sin anticuerpos. Estos porcentajes pueden contrastarse con los correspondientes en pacientes tratados por enfermedad de Crohn, que fueron el 36 y el 24 %, respectivamente15. Cinco de los 22 pacientes (23 %) con ATI positivos que fueron retratados en la semana 26 tras un intervalo de 20 semanas sin tratamiento presentaron una reacción a la infusión, en comparación con 6 de 73 (8 %) sin ATI10. En el estudio EXPRESS5 fueron positivas para ATI el 27 % de las muestras tomadas hasta la semana 66; la incidencia de ATI en las semanas 46 y 66 fue del 22 y el 19 %, respectivamente. La presencia de ATI se asoció con una disminución en el porcentaje de pacientes que mantuvieron la respuesta de PASI 75 en la semana 10: el 39 % de los pacientes con ATI frente al 81 % de los negativos, aunque el principal marcador de pérdida de respuesta fue la presencia de niveles de infliximab preinfusión inferiores a 1 μg/ml a partir de la semana 30 (el 100 frente al 0 %)5. En el estudio EXPRESS se produjeron 38 reacciones a la infusión, de las cuales 4 fueron graves, en un total de 298 pacientes tratados con infliximab, pero no se detallan las tasas en relación al número de pacientes, ni de forma global ni estratificada según la presencia o no de ATI. En el estudio EXPRESS II se detectaron ATI hasta la semana 66 en 49 (35,8 %) y 59 (41,5 %) pacientes tratados con 5 mg/kg de los grupos de tratamiento continuo e intermitente, respectivamente; las cifras correspondientes a los pacientes tratados con 3 mg/kg fueron 69 (51,5 %) y 60 (46,2 %), respectivamente. También en este estudio la presencia de ATI conllevó una menor probabilidad de mantener la respuesta en la semana 50. Por otra parte, los pacientes con ATI tuvieron un mayor riesgo de presentar reacciones a la infusión en comparación con los pacientes sin ATI; 2 de las 5 reacciones a la infusión (graves en ambos casos) se produjeron en pacientes con ATI, una de ellas en la primera infusión de infliximab, y en los 3 casos restantes se desconocía si los pacientes presentaban o no ATI.
Aunque ni en los ensayos clínicos efectuados en pacientes con psoriasis ni en la ficha técnica se contemple el empleo de inmunosupresores, existen evidencias de que el tratamiento combinado con 6-mercaptopurina, azatioprina, metotrexato o esteroides reduce la formación de ATI10; por ejemplo, en el ensayo ACCENT I la incidencia de ATI en los pacientes tratados con inmunomoduladores era del 10 %, frente al 18 % de los no tratados15; en el estudio ACCENT II desarrollaron ATI el 13 % de los pacientes tratados con corticosteroides, el 11 % de los tratados con inmunomoduladores, el 4 % de los sometidos a tratamiento combinado con ambos frente al 24 % de los sometidos a monoterapia con infliximab18. En este sentido es interesante destacar la observación de que las reacciones agudas a la infusión en pacientes reumatológicos parecen ser menos frecuentes cuando están sometidos a tratamiento concomitante con corticosteroides orales en dosis bajas19. La administración sistemática de hidrocortisona IV (200 mg) previa a la infusión, en comparación con placebo, produce una disminución en la concentración mediana de ATI y una reducción estadísticamente no significativa en la formación de ATI: el 21 frente al 29 % de los pacientes en la semana 8 y el 26 frente al 42 % de los pacientes en la semana 1612. Por consiguiente, se ha propuesto tener en cuenta la posible premedicación con hidrocortisona en pacientes con enfermedad de Crohn sometidos a monoterapia con infliximab, por intolerancia de los inmunomoduladores, o al principio del tratamiento con los mismos10.
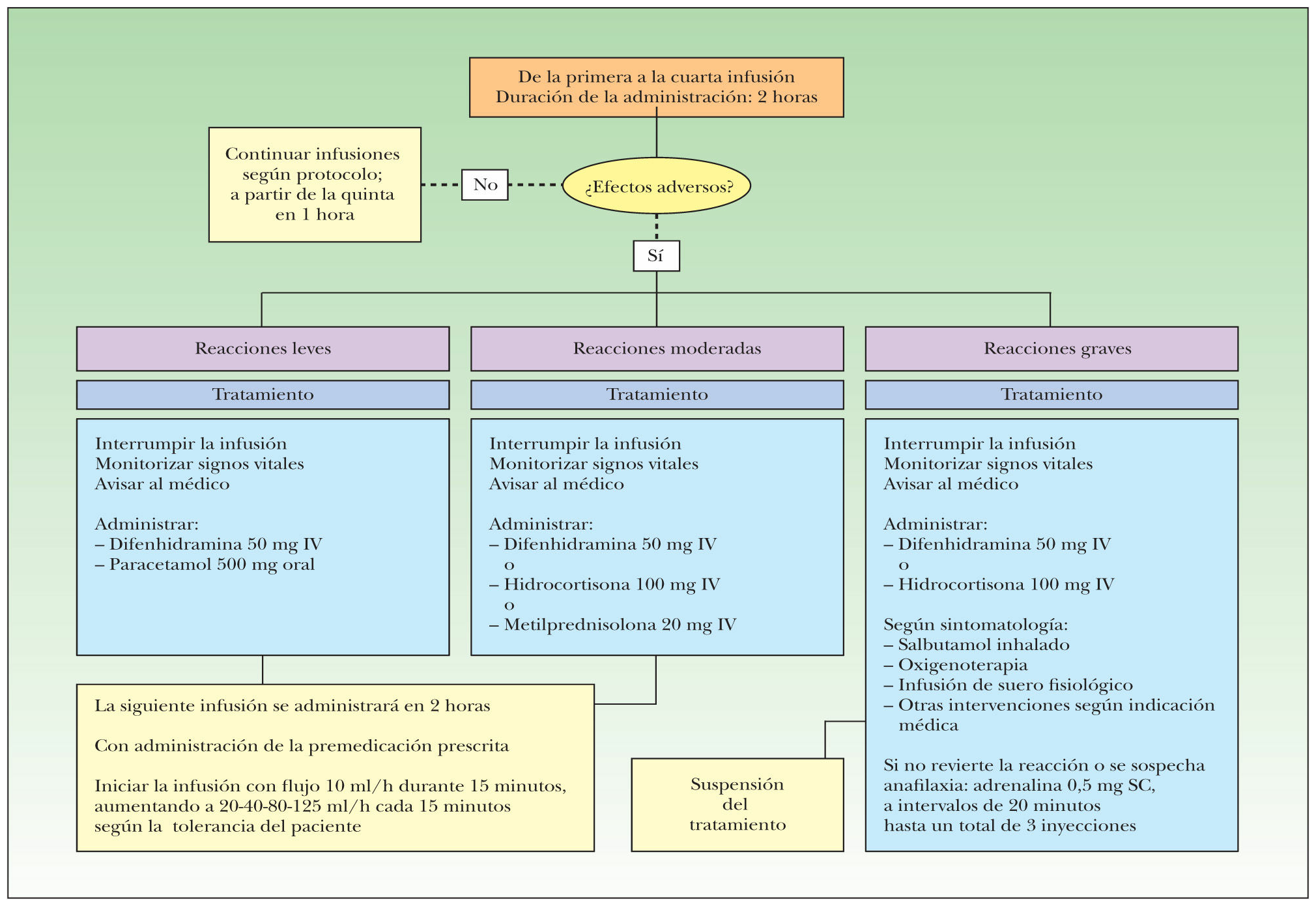
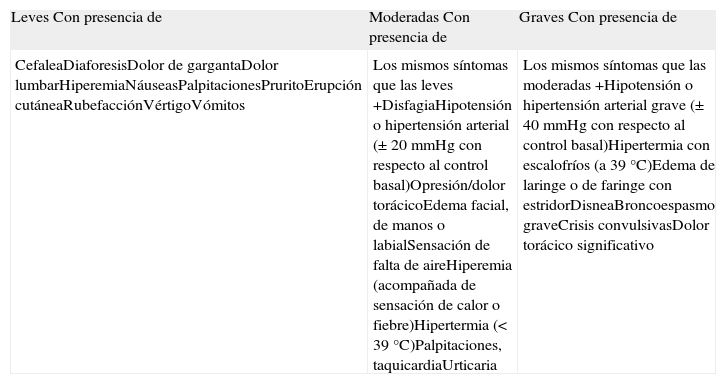
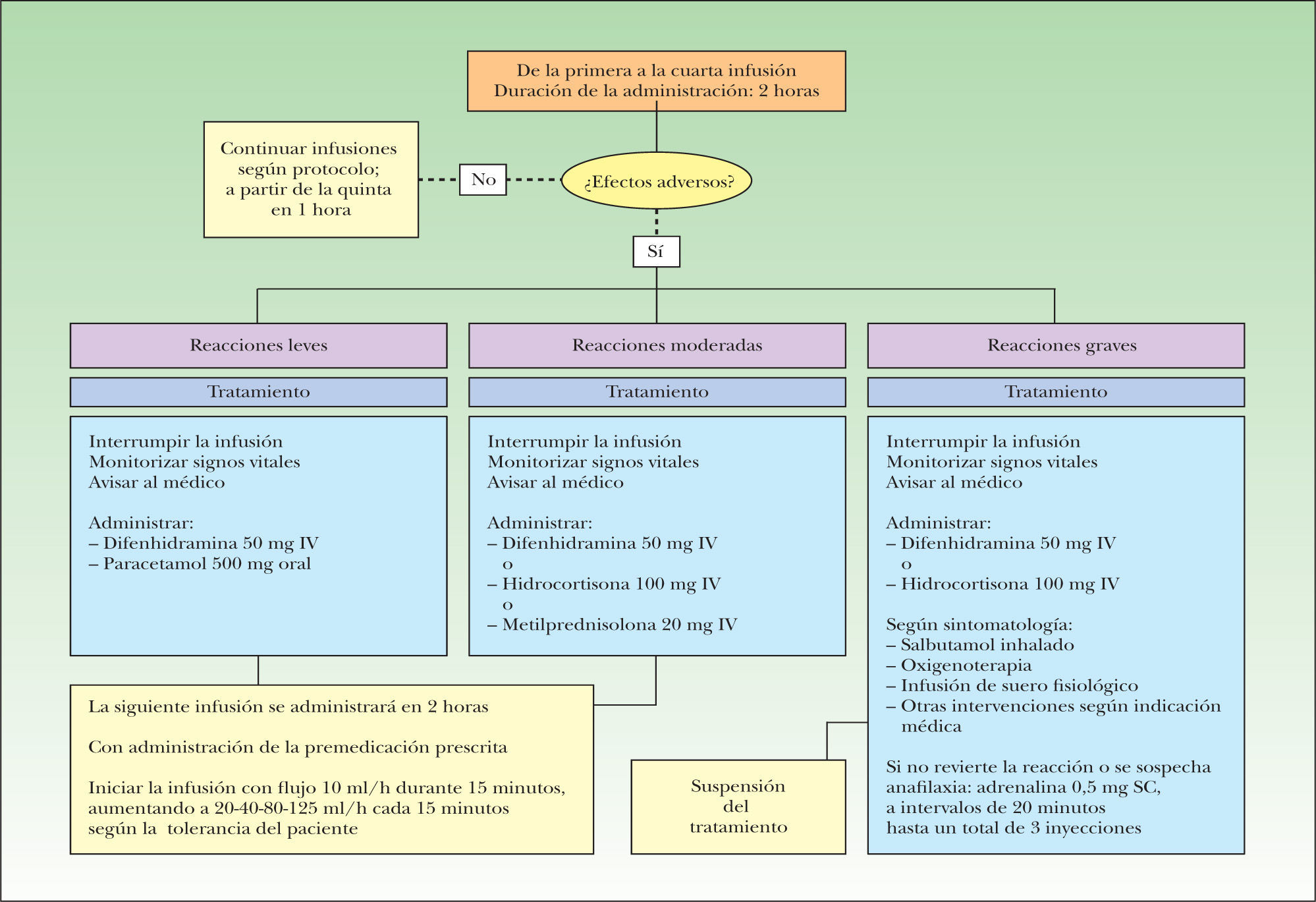
ClínicaLas reacciones a la infusión frente a infliximab (o frente a cualquier anticuerpo monoclonal) pueden clasificarse en agudas, si se producen en el transcurso de las primeras 24 horas (habitualmente entre 10 minutos y 4 horas) desde el inicio de la infusión, o tardías, que aparecen entre el segundo y el decimocuarto días (habitualmente entre el quinto y el séptimo día); según la intensidad de los síntomas que desarrollan los pacientes, ambos tipos de reacciones pueden clasificarse en leves, moderadas y graves. Las manifestaciones clínicas de las reacciones agudas incluyen exantemas maculares evanescentes en minutos u horas, opresión torácica, sensación de mareo o disnea, cefalea, hipotensión o hipertensión, náuseas, sudoración o hipertermia, entre otras (anexo 1); la presencia de urticaria, broncoespasmo o edema de laringe son manifestaciones de las reacciones anafilácticas, siendo las dos últimas criterio de gravedad. Las reacciones agudas pueden ser (muy raramente) anafilácticas (reacciones de hipersensibilidad tipo I mediadas por IgE) o (en la mayoría de los casos) anafilactoides (no alérgicas, aunque sí de etiología inmune). Las verdaderas reacciones anafilácticas se caracterizan por disnea y opresión torácica, sofocación, hipotensión, broncoespasmo y urticaria; en ausencia de cualquiera de estas dos últimas manifestaciones es improbable que las reacciones agudas sean anafilácticas, y deben considerarse no alérgicas. En la mayoría de los casos estas reacciones anafilactoides pueden prevenirse con el empleo de premedicación y reduciendo la velocidad de la infusión1, mientras que en el caso de las verdaderas reacciones anafilácticas se han propuesto protocolos de desensibilización20, que raramente serán necesarios en el tratamiento de pacientes con psoriasis, dadas las características de la enfermedad y la disponibilidad de agentes biológicos alternativos.
Administración de infliximab. Guía de actuación ante efectos adversos: reacciones a la infusión.
| Descripción |
Administración intravenosa (IV) de infliximab (Remicade®), terapia biológica antagonista del factor de necrosis tumoral α (TNF-α). Es un anticuerpo quimérico que se administra en forma de infusiones periódicas (0, 2 y 6 semanas y en función de la evolución de la enfermedad cada 6 u 8 semanas). Su empleo está aprobado para: artritis reumatoide, enfermedad de Crohn activa, colitis ulcerosa, espondilitis anquilosante, artritis psoriásica y psoriasis.Contraindicaciones del tratamiento
|
| Cuidados del paciente durante la administración IV de infliximab | ||||||
| ObjetivosPreparar al paciente física y psíquicamente para que afronte el tratamiento en las mejores condiciones.Garantizar la seguridad del paciente durante todo el proceso de la infusión.Evitar y detectar de forma precoz la aparición de problemas relacionados con el tratamiento. | ||||||
Preparación del paciente antes del procedimiento
| ||||||
ProcedimientoPersonal: enfermera.Material:
| ||||||
Cursar analítica previa si se adjunta solicitud. Administrar premedicación si está prescrita por el médico, sólo puede ser difenhidramina o hidrocortisona
| ||||||
| ObservacionesEl tiempo de administración puede ser modificado por el médico responsable del paciente. | ||||||
Descripción de los problemas e intervenciones relacionados con el procedimiento
| ||||||
Puntos a destacar
| ||||||
Indicadores de evaluación
| ||||||
RegistrosHoja de registro del Hospital de Día. Anotar:
| ||||||
| BibliografíaFicha técnica infliximab 28 febrero 2006. |
Las reacciones a la infusión tardías se caracterizan por exantema, artralgias generalizadas, malestar general y mialgias, se asemejan a las formas leves de la enfermedad del suero y probablemente representan reacciones de hipersensibilidad del tipo III, mediadas por inmunocomplejos. Deben diferenciarse de una virasis intercurrente o una reacción semejante a lupus, que puede ocurrir de forma infrecuente en pacientes tratados con agentes bloqueadores del TNF-α.
Protocolo de tratamientoEn general, la experiencia disponible en el manejo de las reacciones a la infusión en pacientes con artritis reumatoide o enfermedad de Crohn es aplicable a los pacientes con psoriasis.
El tratamiento de las reacciones a la infusión propuesto por este Grupo de Trabajo se detalla en los anexos 1 y 2. El presente protocolo de actuación se basa en la literatura existente1,10,21,22 y en la experiencia acumulada en el Hospital de Día Polivalente del Hospital de la Santa Creu i Sant Pau en el tratamiento con infliximab de pacientes con psoriasis, con un total de 43 pacientes tratados y 352 infusiones desde 2004, y en el tratamiento de pacientes con cualquier patología tratados con infliximab (2.800 infusiones). Este protocolo se ha sometido a la valoración y el consenso de los servicios implicados en dicho Centro (Farmacia, Reumatología, Patología Digestiva y Dermatología) y ha sido consensuado por los coautores, responsables de la prescripción y la administración de infliximab a pacientes con psoriasis moderada a grave en diferentes servicios de Dermatología de Cataluña e integrados en un Grupo de Trabajo que ha celebrado varias reuniones con esta finalidad.
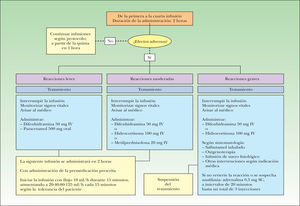
La identificación y la gradación de la intensidad de las reacciones agudas a la infusión se basan en los síntomas y los signos que se detallan en el anexo 1. En todos los casos se detiene inmediatamente la infusión, manteniendo la vía IV permeable con suero fisiológico para la administración de fármacos en caso necesario, y se monitorizan las constantes vitales del paciente (temperatura, frecuencia cardíaca, tensión arterial y presión parcial de oxígeno en caso de que se requiera oxigenoterapia); es fundamental detectar precozmente la presencia de broncoespasmo puesto que constituye un marcador de gravedad. El personal de enfermería del Hospital de Día está capacitado para la evaluación de la gravedad y la actuación inmediata, avisando rápidamente al facultativo responsable. El protocolo de actuación se detalla en el anexo 2 en forma de algoritmo.
El desarrollo de una reacción a la infusión aguda no excluye necesariamente la continuación del tratamiento con infliximab en el futuro, excepto en caso de reacciones graves o anafilácticas, de acuerdo con el criterio clínico.
En las reacciones a la infusión agudas leves, a criterio del facultativo, puede reanudarse la infusión el mismo día siguiendo la pauta de dosificación de la infusión a velocidades crecientes que se detalla en el anexo 2.
En los pacientes con reacciones a la infusión leves o moderadas debe administrarse como profilaxis en las siguientes infusiones difenhidramina (25–50 mg) y paracetamol (500 mg) por vía oral 90 minutos antes del inicio de la infusión; puede administrarse un antihistamínico no sedante (por ejemplo, levocetirizina 5 mg) por vía oral 4 a 5 días antes de la infusión como alternativa a la administración de difenhidramina.
En pacientes que han sufrido reacciones a la infusión graves la administración de 100 mg de acetato de hidrocortisona IV 20 minutos antes de la infusión o prednisona oral (50 mg el día antes de la infusión) como premedicación es opcional, según el criterio del facultativo responsable.
En estos pacientes la siguiente infusión debe iniciarse a un flujo de 10 ml/hora durante los primeros 15 minutos, incrementándose posteriormente según se detalla en el anexo 2. En caso de una nueva reacción leve a moderada, si se decide mantener el tratamiento, debe aplicarse el mismo procedimiento en cada infusión; si no se reproduce la reacción las siguientes infusiones se inician con el flujo estándar, manteniéndose la premedicación.
Los pacientes que han sufrido reacciones a la infusión no son candidatos a una administración rápida de infliximab con velocidades de infusión elevadas (250 ml/hora) para reducir la duración de la infusión a una hora, que proponemos como práctica habitual a partir de la quinta infusión en los pacientes que no hayan desarrollado ningún tipo de reacción.
En muchos de los pacientes que han sufrido reacciones a la infusión (al igual que en muchos pacientes en los que se ha interrumpido el tratamiento por cualquier motivo y van a reiniciarlo) hay que considerar la posibilidad de reducir la formación de ATI mediante la administración de metotrexato en dosis comprendidas entre 7,5 y 10 mg semanales.
La aparición de una reacción a la infusión se correlaciona con una disminución en la duración de la respuesta clínica frente a infusiones subsiguientes9. A la inversa, en base a la experiencia de los autores, la pérdida de respuesta (empeoramiento del PASI) en algunos pacientes puede preceder al desarrollo de una reacción a la infusión aguda, y podría ser un criterio para la instauración de tratamiento concomitante con metotrexato (datos no publicados).
Existe escasa información referente a posibles parámetros predictivos del desarrollo de reacciones a la infusión, que podrían justificar un tratamiento concomitante preventivo del desarrollo de inmunogenicidad o de reacciones propiamente dichas; en pacientes con artritis reumatoide, con una tasa de reacciones a la infusión del 21 %, se han identificado como marcadores de riesgo la presencia basal de anticuerpos antinucleares (ANA) positivos (odds ratio [OR] 2,1), el tratamiento con infliximab sin metotrexato (OR 3,1) o en monoterapia (OR 3,6); combinando los dos primeros parámetros la OR es de 4,623. En este estudio también se identificó una asociación de la duración de la enfermedad o la menor edad al inicio de la enfermedad con el desarrollo de reacciones a la infusión, pero no se identificaron factores de riesgo significativos en pacientes con espondiloartropatías, incluyendo artritis psoriásica, en los que la tasa de reacciones a la infusión fue del 13 %.
Las reacciones a la infusión tardías son muy infrecuentes y existen pocos datos que permitan establecer unas pautas de tratamiento y profilaxis de las mismas. Puede administrarse paracetamol o un antiinflamatorio no esteroideo por vía oral y un antihistamínico no sedante, o bien un corticosteroide oral, según el criterio médico, tanto por lo que respecta a la posología como a la duración del tratamiento. En los pacientes que presentan reacciones a la infusión tardías de escasa intensidad y duración puede plantearse el retratamiento con infliximab, empleando como profilaxis una pauta farmacológica semejante a la utilizada para el tratamiento de las reacciones agudas. También se ha propuesto el aumento de la dosis de infliximab o el acortamiento del período entre infusiones con la finalidad de elevar los niveles de infliximab, reduciendo la formación de inmunocomplejos por exceso de antígeno13.
ConclusiónInfliximab es un agente biológico que ha revolucionado el tratamiento de la psoriasis moderada a grave, con mejorías rápidas y espectaculares que ya se evidenciaron en la primera publicación en nuestro medio24. Sin embargo, la inmunogenicidad de este anticuerpo quimérico, dando lugar al desarrollo de anticuerpos dirigidos contra el mismo, parece asociarse con un aumento en el riesgo de reacciones a la infusión y con una reducción de la respuesta al tratamiento a largo plazo. El régimen de inducción con tratamiento de mantenimiento a intervalos fijos y la administración concomitante de inmunosupresores como el metotrexato o la disminución de los intervalos entre infusiones permiten minimizar el desarrollo de estos anticuerpos. El presente protocolo de consenso posibilita un adecuado manejo de las reacciones a la infusión basado en la atención inmediata por el personal de enfermería del Hospital de Día, con una pauta estructurada de diagnóstico y tratamiento, así como instrucciones específicas para la profilaxis en aquellos pacientes en los que se vaya a continuar el tratamiento, que constituye la opción terapéutica que las mayores tasas de respuesta PASI 75 y PASI 90, tanto a corto como a medio plazo, de entre los actualmente disponibles.
Nota finalEn el intervalo transcurrido desde la presentación de este manuscrito ha aparecido una publicación del grupo de Amsterdam que revisa este mismo tema, llegando a conclusiones similares25.
Conflicto de interesesDeclaramos no tener ningún conflicto de intereses.