Los médicos están expuestos a una serie de factores de riesgo laboral, dentro de los cuales destacan los problemas musculoesqueléticos. Estos pueden desembocar en episodios de cervicalgia y lumbalgia, ya sean de curso agudo o crónico. Dichos cuadros pueden llegar a ser incapacitantes, representan uno de los principales motivos de baja laboral y suponen una fuente importante de consumo de recursos sanitarios1. Un porcentaje elevado de los médicos y cirujanos pueden llegar a presentar esta sintomatología1–3, destacando el dolor crónico al nivel lumbar y cervical. Aunque son escasos los datos referentes a la prevalencia de estos cuadros entre dermatólogos, también se ha descrito una prevalencia comprendida entre el 30% y 50% de síntomas musculoesqueléticos, sobre todo en relación con una postura corporal inadecuada4,5. Por otra parte, no hemos encontrado recomendaciones descritas previamente para una exploración clínica y/o dermatoscópica de una forma ergonómica en el ámbito dermatológico.
Distintos trabajos han demostrado cómo la repetición y mantenimiento de ciertas posturas y movimientos corporales producen cambios degenerativos en las articulaciones encargadas de estabilizar la columna vertebral, asociando en muchas ocasiones complicaciones como dolores osteomusculares crónicos6. Algunos de estos movimientos pueden dañar los discos intervertebrales, producir distensión ligamentosa o reducción en los diámetros de los agujeros vertebrales7.
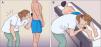
Se denomina acción articular desaconsejada a aquella postura o gesto que engloba movimientos monótonos, forzados, que supone una sobrecarga para las estructuras articulares y que se repite de forma sistemática8. Algunas de estas acciones podemos encontrarlas diariamente en los dermatólogos que realizan la exploración física de sus pacientes, en forma de hiperflexión de tronco asociada en ocasiones a rotación del mismo, así como hiperextensión o hiperflexión cervical (fig. 1). Por lo tanto, el riesgo de lesiones no solo se relaciona con la carga de peso o con esfuerzos violentos, sino también con la adquisición de determinadas posturas. Dada la elevada carga asistencial que suelen soportar nuestros centros sanitarios, no es infrecuente que el dermatólogo tenga que enfrentarse a una media de 10-15 exploraciones diarias en pacientes con elevado número de lesiones pigmentadas o antecedentes de múltiples tumores cutáneos.
Por ello, la educación postural debería ser un elemento fundamental como medida preventiva para evitar el desarrollo de lesiones en el ámbito de la práctica clínica diaria. Para ello debemos conseguir una postura neutra, bien equilibrada y con músculos en estado de relajación. Toda postura que no respete las curvaturas fisiológicas de la columna vertebral acaba produciendo una sobrecarga sobre las estructuras articulares de la columna vertebral. También es importante adaptar el mobiliario del que disponemos en el entorno laboral para evitar posturas forzadas9. En este artículo planteamos una rutina para realizar la exploración clínica y dermatoscópica de los pacientes de una forma ergonómica.
Por otra parte, realizar una exploración física corporal de una forma sistemática y minuciosa puede ayudar a evitar omisiones o retrasos en el diagnóstico de lesiones situadas en zonas de difícil exploración, como pueden ser el cuero cabelludo o la zona plantar10,11.
Nuestra propuesta para la exploración clínico-dermatoscópica en pacientes adultos requiere escaso mobiliario, ya que deberemos contar con un taburete (preferiblemente una silla giratoria con ruedas y respaldo) y una camilla médica. Podemos resumirla en los siguientes pasos sucesivos:
- -
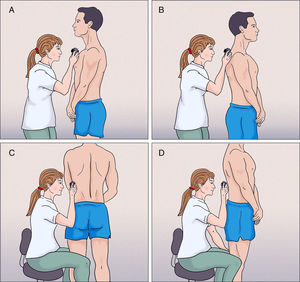
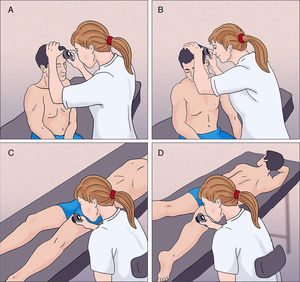
Paciente en bipedestación: se realiza la exploración del tercio superior del tronco (A y B). Si el paciente tiene una altura similar a la nuestra, en este mismo paso podemos explorar también las lesiones a nivel facial y cervical.
- -
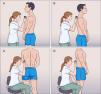
Paciente en bipedestación: el médico se sienta en el taburete y puede explorar cómodamente la zona abdominal y suprapúbica. Posteriormente se indica al paciente que vaya girando su tronco hacia nosotros, de forma que podemos explorar ambos costados y las zonas dorsolumbar y glútea (fig. 2.C y D). Creemos que la exploración en esta posición es más cómoda frente a la alternativa del paciente en decúbito supino, ya que podemos visualizar en 360° de forma cómoda la zona dorsolumbar y glútea y evita que el médico realice posturas de hiperflexión de tronco.
- -
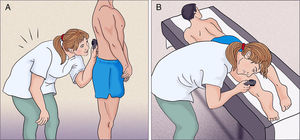
Paciente en sedestación sobre la camilla: si el paciente es de estatura elevada, en este paso podemos explorar las lesiones a nivel facial, ya que se encontrará en nuestra línea de visión y podemos realizar la exploración de una forma cómoda (A). Aprovechamos a realizar una exploración completa del cuero cabelludo y los pabellones auriculares (fig. 3B).
- -
Paciente en decúbito supino sobre la camilla: mientras seguimos sentados en el taburete realizamos la exploración de la cara anterior de los muslos, las piernas y el dorso de los pies (fig. 3C). Es preferible que la camilla se encuentre en una localización en la que podamos desplazarnos alrededor de la misma, explorando así de forma cómoda a ambos lados del paciente.
- -
Paciente en decúbito prono sobre la camilla: en este último paso realizaremos la exploración de la cara posterior de los muslos, las piernas y también de las plantas de los pies (fig. 3D).
Si bien estos sencillos pasos para una exploración completa pudieran considerarse de cierto sentido común, no es infrecuente la adquisición de malos gestos y movimientos por parte del dermatólogo en su práctica diaria. Por ello, creemos que este esquema podría servir como punto de partida para una mayor concienciación de la importancia de la postura corporal y evitar la adquisición de movimientos y gestos inadecuados. Asimismo, seguir estos pasos de forma ordenada nos permitirá realizar una exploración de forma sistemática que abarque toda la superficie corporal, sin olvidar zonas de difícil exploración.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.