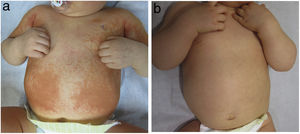
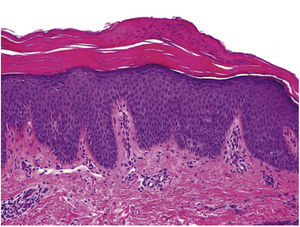
Un niño de 9 meses presentaba una erupción cutánea localizada en el abdomen y en las extremidades, que se había diseminado rápidamente en los últimos 2 meses, sin otros síntomas asociados. Tenía una historia de múltiples pielectasias tratadas con antibióticos profilácticos (cefadroxilo) hasta los 5 meses de edad. Antes del desarrollo de las lesiones cutáneas, el paciente tuvo múltiples infecciones virales y bacterianas del tracto respiratorio superior que requirieron antibióticos y corticosteroides. En el examen físico, se identificaron unas pápulas y placas de color rosa salmón, confluentes en el tronco y las extremidades (fig. 1a), con islotes de piel sana en ambas piernas. Las biopsias de las lesiones mostraron la presencia de una acantosis, con hipergranulosis, ortoqueratosis y paraqueratosis, y un infiltrado superficial leve, consistente con pitiriasis rubra pilaris (PRP) (fig. 2). El tratamiento tópico se indicó durante un mes, con acetónido de triamcinolona en crema al 0,05%, con una resolución completa de las lesiones (fig. 1b). Debido a la historia clínica de infecciones respiratorias recientes, la resolución temprana de las lesiones cutáneas y los hallazgos histológicos, se planteó el diagnóstico de PRP postinfecciosa aguda.
La PRP es una enfermedad cutánea poco común en los niños. En 1980, Griffiths propuso una clasificación de 5 tipos de PRP basada en aspectos clínicos, epidemiológicos y en la evolución clínica. Las variantes infantiles incluyen: clásica juvenil (tipo iii), circunscrita juvenil (tipo iv) y atípica juvenil (tipo v)1. En 1983, Larregue describió una nueva variante llamada PRP postinfecciosa, basada en una serie de casos de niños mayores de un año y un historial de una o más infecciones respiratorias recientes. Estos pacientes presentaron unas lesiones cutáneas que eran similares al PRP clásico juvenil, pero tenían un inicio agudo, con un buen pronóstico y una tendencia baja a la recurrencia2. Las lesiones cutáneas pueden parecerse a otras dermatosis mediadas por superantígenos, pero su histología y tratamiento son diferentes.
Se han publicado pocos estudios acerca de la eficacia del tratamiento en niños con PRP. En el caso de los tipos iii y iv, los mejores resultados se han logrado con los retinoides sistémicos3,4. El uso de vitamina A oral es controvertido, ya que se ha observado una buena respuesta en pocos pacientes5. Ferrándiz-Pulido et al. publicaron una serie de 4 niños diagnosticados con PRP postinfecciosa, 3 de los cuales fueron tratados con corticosteroides tópicos. Solo un paciente respondió favorablemente al tratamiento de 5 semanas, mientras que los otros requirieron el uso de acitretina para lograr una respuesta clínica. El cuarto paciente recibió un curso de 3 semanas de emolientes tópicos y ácido salicílico, con una respuesta completa2.
Los emolientes tópicos y el acetónido de triamcinolona fueron eficaces en el paciente, aunque no podemos descartar que la resolución fuera espontánea, dada la posible etiología postinfecciosa del cuadro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.