El pénfigo paraneoplásico (PPN) es una enfermedad ampollosa mucocutánea autoinmune rara, y a menudo mortal, que está asociada a neoplasia subyacente, en particular, a las enfermedades linfoproliferativas. Se han descrito diversas variantes morfológicas clínicas de PPN, de las que la estomatitis grave es el hallazgo más consistente. El tratamiento de PPN es difícil y su pronóstico es malo.
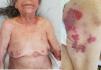
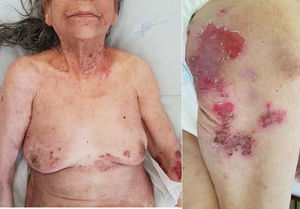
Reportamos el caso de una mujer de 79 años de edad, sin historia personal relevante, que acudió con prurito de 12meses de evolución y erupción vesículo-ampollosa fláccida. La exploración de la piel reveló diversas erosiones y costras en tronco, brazos, muslos y cuello (fig. 1). No existía compromiso de las membranas mucosas (orales, conjuntivales ni anogenitales). Además, en la exploración física se apreció una masa de 17×16mm de diámetro en la mama derecha.
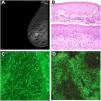
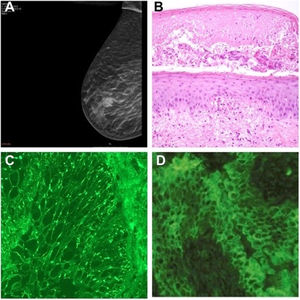
La mamografía reveló un tumor en la mama derecha, que fue confirmado histológicamente como carcinoma invasivo de tipo no especial (fig. 2A). La biopsia cutánea reveló acantólisis suprabasal y queratinocitos necróticos (fig. 2B). La inmunofluorescencia directa de la piel perilesional reveló depósitos intercelulares de inmunoglobulina G (IgG) (fig. 2C). La inmunofluorescencia indirecta (IFI) en vejiga de rata reveló antígenos de superficie anti-IgG (fig. 2D). La prueba ELISA (enzimoinmunoanálisis de adsorción) detectó también anticuerpos antienvoplaquina y desmogleína (Dsg) 1 y 3. Dichos resultados fueron consistentes con el diagnóstico de PPN.
A) Mamografía que revela un tumor en la mama derecha. B) Histopatología que revela formación de vesículas con zonas de formación de fisuras subepidérmicas, acantólisis suprabasal y queratinocitos necróticos (hematoxilina y eosina; ampliación original x200). C) Inmunofluorescencia directa de la piel perilesional que revela tinción de inmunoglobulina G intercelular. D) Inmunofluorescencia indirecta que revela anticuerpos ant-inmunoglobulina G unidos al epitelio de la vejiga de rata.
Las lesiones cutáneas se trataron con pomada de propionato de clobetasol al 0,05%, con notable mejora clínica, a pesar de las recidivas cíclicas. La paciente fue derivada a la unidad de la mama del hospital, donde inició hormonoterapia neoadyuvante con anastrozol (1mg una vez al día). Hubo buena respuesta a la terapia, con resolución completa de lesiones cutáneas y del prurito. La paciente rechazó el tratamiento quirúrgico y permaneció libre de lesión durante 18meses con hormonoterapia. El tamaño del tumor se redujo gradualmente con el tiempo.
La característica más frecuente de PPN es la estomatitis erosiva grave1. En nuestra paciente no existió compromiso mucoso, aunque, sin embargo, la presencia de lesiones cutáneas polimórficas, junto con los resultados de la inmunofluorescencia, la detección de anticuerpos anti-envoplaquina en suero, y el cáncer de mama concurrente, favorecieron este diagnóstico. En particular, la detección de anticuerpos antienvoplaquina es altamente sensible y específica de PPN2.
Este caso representa una forma sorprendente y única de PPN, dada la ausencia de compromiso mucoso. A nuestro entender, solo se han descrito 2casos en la literatura: uno estaba asociado a timoma y miastenia gravis y el otro a carcinoma endometrial3,4. Se sigue desconociendo la causa subyacente de la ausencia de compromiso mucoso en nuestra paciente. Se piensa que los anticuerpos anti-Dsg 3 son importantes para la patogenia de las lesiones de las mucosas en PPN, pero puede observarse compromiso mucoso incluso en aquellos casos negativos para anti-Dsg 3. Sin embargo, las membranas mucosas estaban exentas en nuestra paciente, aunque se detectaron anticuerpos anti-Dsg 3 circulantes.
Cabe señalar que el PPN fue inducido por un carcinoma de mama, lo cual no es tampoco común. La mayoría de los casos de PPN están asociados a neoplasias hematológicas, en particular, linfoma no Hodgkin, leucemia linfocítica crónica y enfermedad de Castleman. Sin embargo, las neoplasias no hematológicas pueden producirse en hasta el 16% de los casos5,6.
El diagnóstico de PPN se basa no solo en características clínicas sino también en hallazgos histológicos y de inmunofluorescencia. Los hallazgos histológicos en PPN son variables y, a menudo, se asemejan a otros trastornos con características clínicas similares, por lo que el diagnóstico puede ser realmente difícil7. Sin embargo, la presencia de acantólisis suprabasal y queratinocitos necróticos, según lo observado en esta paciente, es una característica común. Otros criterios diagnósticos para PPN incluyen examen de inmunofluorescencia directa que revele la superficie celular y, a veces, depósitos en la zona de la membrana basal; IFI que revele la tinción positiva del epitelio de la vejiga de rata y la detección de anticuerpos frente a diversas proteínas de la familia de las plaquinas, así como Dsg 1 y Dsg 35,7,8. Cabe resaltar que IFI es particularmente útil para distinguir el PPN del pénfigo vulgar, ya que este último se une solo al epitelio estratificado del esófago de mono y presenta tinción negativa en el epitelio de la vejiga de rata9.
Cabe resaltar que la respuesta al tratamiento fue mejor a lo observado en muchos casos de PPN, por lo que quizás esta presentación atípica está asociada a un mejor pronóstico. Son necesarios más estudios para comprender y dilucidar la importancia clínica y la relevancia del pronóstico de estos nuevos hallazgos.
En conclusión, el caso de PPN aquí presentado es infrecuente y único, dada la ausencia de compromiso mucoso y su asociación con el cáncer de mama, y demuestra la complejidad y polimorfismo de esta enfermedad inmunoampollosa. Por tanto, es esencial reconocer la importancia de la correlación de los hallazgos clinicopatológicos e inmunológicos en el PPN, así como la posibilidad de que se produzcan presentaciones que urjan la pronta confirmación y evaluación inmunopatológica de una neoplasia oculta.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.