HISTORIA CLINICA
Varón de 65 años de edad, sin antecedentes personales ni familiares de interés, que acudió a nuestra consulta por presentar lesiones generalizadas, asintomáticas de 5 años de evolución. El paciente era agricultor, nacido y con residencia permanente en Álava; contrataba temporeros regularmente desde hacía años sin mantener contacto estrecho con los mismos.
EXPLORACION FISICA
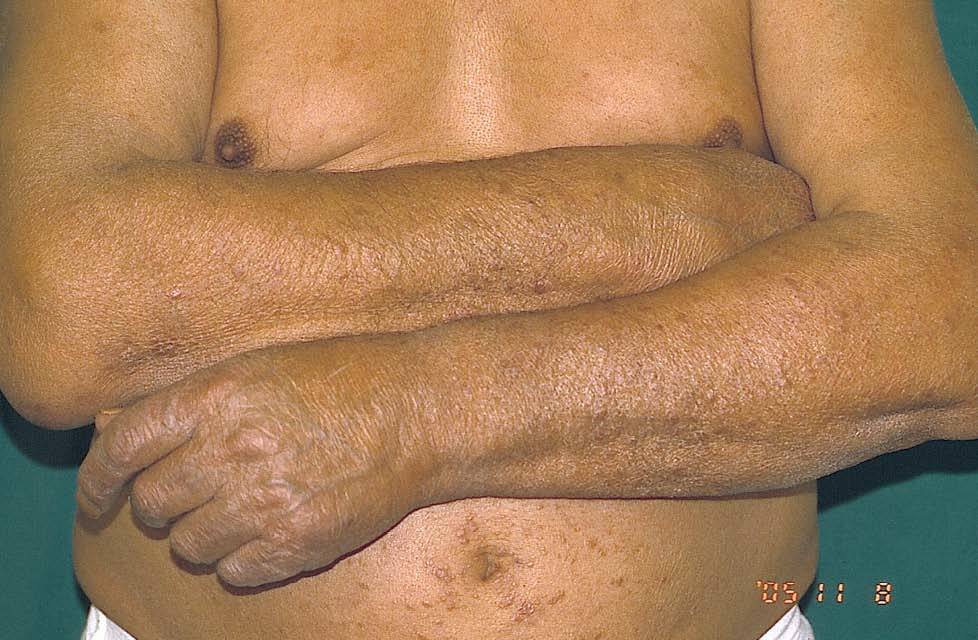
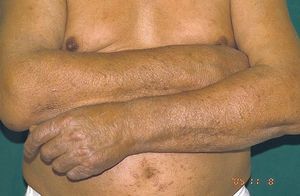
En la exploración física se observaban lesiones papulosas, eritemato-parduscas, de pocos milímetros de tamaño en abdomen, cara externa de antebrazos y extremidades inferiores (fig. 1).
Fig. 1.—Pápulas eritemato-parduscas en abdomen y extremidades superiores.
PRUEBAS COMPLEMENTARIAS
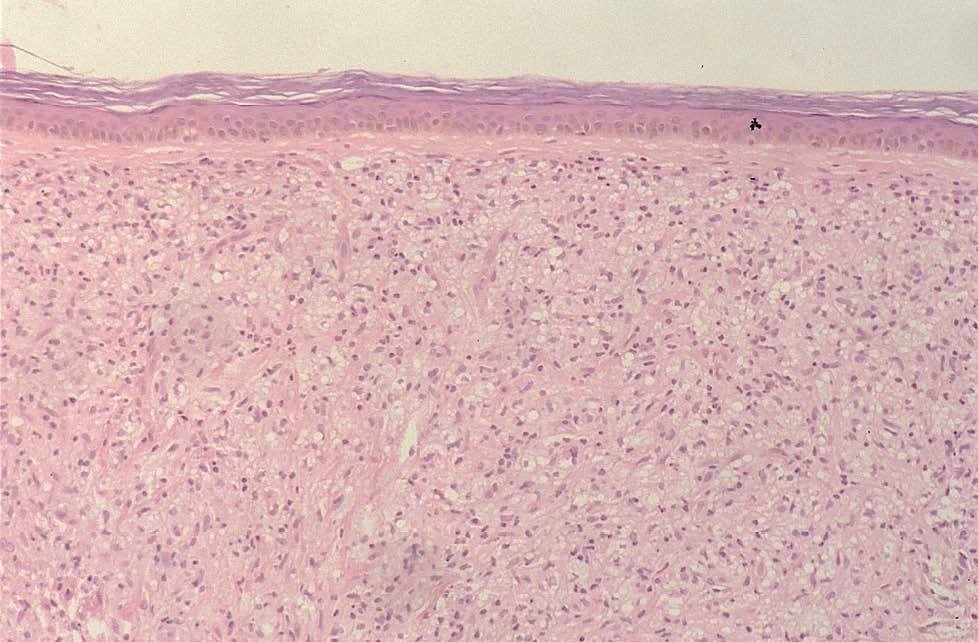
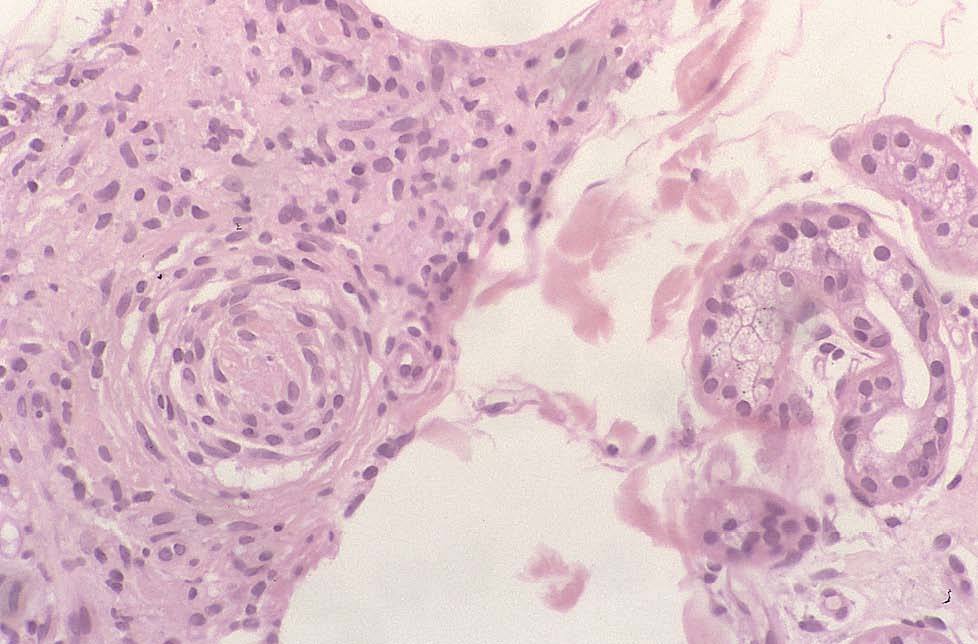
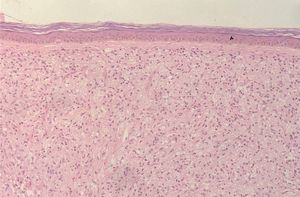
Se realizó biopsia de las lesiones cutáneas (figs. 2 y 3).
Fig. 2.—Estudio histológico: denso infiltrado histiocitario en dermis (hematoxilina-eosina, ×4).
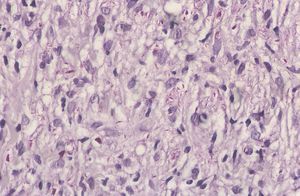
Fig. 3.—Estudio histológico: detalle del infiltrado histiocitario con infiltración neural (hematoxilina-eosina, ×40).
DIAGNOSTICO
Lepra lepromatosa.
HISTOPATOLOGIA
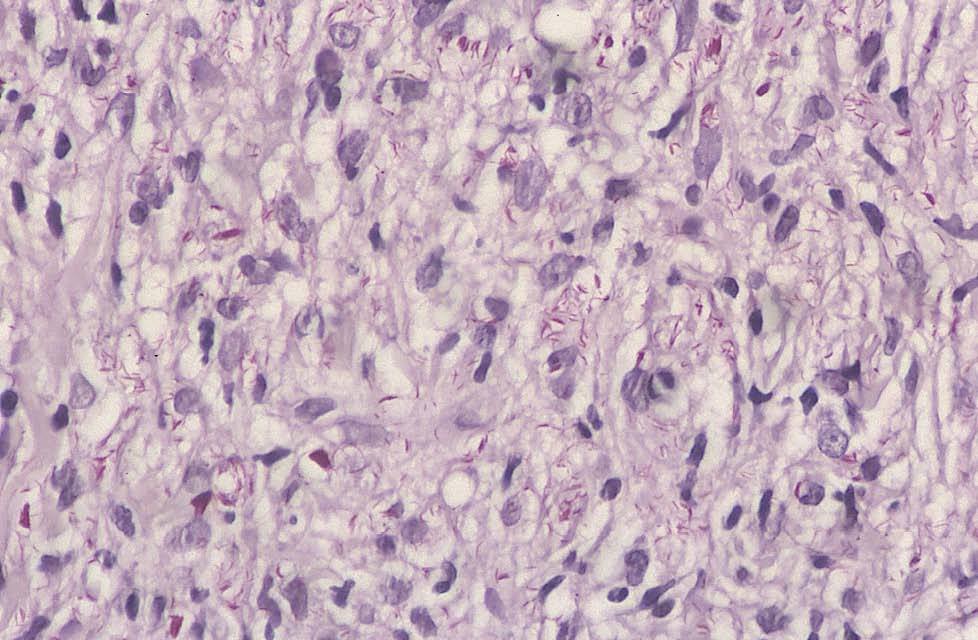
El estudio anatomopatológico mostró la presencia de un denso infiltrado de histiocitos vacuolados desde dermis profunda hasta dermis superficial con una banda subepidérmica respetada, compromiso neural del infiltrado y atrofia epidérmica (figs. 2 y 3). La tinción para bacilos ácido-alcohol resistentes fue claramente positiva (fig. 4).
Fig. 4.—Tinción de Fite (×100).
EVOLUCION Y TRATAMIENTO
Ante los hallazgos histopatológicos se realizaron nuevas pruebas complementarias. En la exploración neurológica se evidenció una disminución de la sensibilidad térmica en cara dorsal de extremidades superiores e inferiores, así como un engrosamiento de nervios periféricos (cubital, radial superficial y tibial posterior), que simulaba piel redundante. En los dedos de los pies presentaba erosiones paucisintomáticas debidas a una escaldadura reciente. Se apreciaba también una discreta alopecia en cola de cejas. La baciloscopia fue positiva en las lesiones cutáneas.
Se realizó reacción en cadena de la polimerasa (PCR), tanto al paciente como a los convivientes cercanos, siendo positiva para Mycobacterium leprae únicamente en nuestro paciente. Se inició el tratamiento multiterápico recomendado por la Organización Mundial de la Salud (OMS) con rifampicina (600 mg/mes supervisada), dapsona 100 mg/día y clofazimina (50 mg/día y 300 mg/mes supervisada) con buena tolerancia y evolución favorable.
DISCUSION
La lepra o enfermedad de Hansen es una enfermedad infecciosa crónica discapacitante producida por Mycobacterium leprae. Sólo un 3-6 % de las personas expuestas contraen la enfermedad, para lo cual se necesita un contacto íntimo, repetido y directo con un enfermo, aunque no se descartan contactos menos frecuentes 1. La transmisión es fundamentalmente por vía aérea, a través de la mucosa respiratoria del enfermo portador 2. El período de incubación es largo y puede variar de 2 a 20 años.
En función de la respuesta inmunitaria del huésped se distinguen varias formas clínicas. Los pacientes con buena inmunidad celular desarrollan una forma localizada, paucibacilar que se denomina lepra tuberculoide. Raramente se identifica la presencia de la micobacteria y la prueba de la lepromina o de Mitsuda es muy positiva 1-3. Por otro lado está la lepra lepromatosa, en la que se encuentran los pacientes con inmunidad celular prácticamente ausente; los bacilos infiltran los nervios periféricos y se extienden a casi toda la piel, siendo la enfermedad multibacilar 2. La bacteriología es muy positiva y la prueba de Mitsuda negativa 1-3. Entre ambos extremos polares de la enfermedad existen diversas formas intermedias con asociación de lesiones que recuerdan simultáneamente lepra tuberculoide y lepromatosa y que se conocen con el nombre de lepra dimorfa o borderline.
La lepra es una enfermedad distribuida mundialmente, más frecuente en países subdesarrollados. En el año 2000 se diagnosticaron más de 700.000 nuevos casos en todo el mundo. Aproximadamente el 83 % de los casos de lepra viven en 6 países: Nepal, Madagascar, Myanmar, Indonesia y especialmente en la India y Brasil 4. Actualmente se considera pre-erradicada en nuestro país, con una tasa de prevalencia inferior a 0,1 casos por cada 10.000 habitantes. Aun así no se ha conseguido la erradicación completa (que se define por la ausencia del agente infeccioso), por lo que es previsible que se declare algún caso nuevo en los próximos años 1,2.
Es importante destacar que los casos nuevos que se detectan corresponden fundamentalmente a personas que han vivido en zonas con una elevada incidencia o a inmigrantes procedentes de ellas. Nuestro caso, sin embargo, no se ajusta a ninguna de estas situaciones, ya que se trata de un paciente natural de Álava que no había realizado viajes, ni mantenido contacto estrecho con personas de riesgo, por lo cual se puede considerar como caso autóctono.
Actualmente la lepra se considera una enfermedad poco transmisible, curable y de buen pronóstico si se realiza un diagnóstico precoz y un tratamiento adecuado. Sin embargo, la baja prevalencia en nuestro medio, el prolongado tiempo de incubación y la gran variabilidad de cuadros clínicos, hacen que muchos casos sean detectados después de varios años de enfermedad. Además, debido a la importante trascendencia social de la enfermedad, no debe realizarse el diagnóstico sin una absoluta certeza 1.
A este respecto, el empleo de técnicas serológicas, basadas en la detección de antígenos específicos del M. leprae (PGL-1 y D-BSA) proporciona nuevos métodos para controlar y evaluar las infecciones, sin embargo, la mayoría de pacientes paucibacilares no presentan niveles significativos de anticuerpos 5,6. En los últimos años se han desarrollado técnicas de biología molecular con la PCR, que presenta una elevada sensibilidad y especificidad y que llega a detectar ADN del M. leprae en el 95 % de los pacientes multibacilares y en el 55 % de los paucibacilares 7. Estas nuevas técnicas pueden ayudar al diagnóstico de casos complicados, e incluso de convivientes y casos subclínicos.
El tratamiento recomendado por la OMS se realiza según sea el paciente multibacilar o paucibacilar 7. Además, es necesario un estudio de convivientes y controles anuales durante 5 años después del contacto con un caso infeccioso. Una vez instaurado el tratamiento la capacidad de contagio desaparece en pocas semanas, permitiendo al enfermo realizar una vida normal dentro de la comunidad.
Con este caso queremos recordar que aunque la lepra es una enfermedad muy poco frecuente en nuestro medio, todavía existe. Por ello es necesario tenerla en cuenta para lograr un diagnóstico precoz e instaurar un tratamiento adecuado, consiguiendo así una disminución de las secuelas y de la transmisión de la enfermedad.
Correspondencia:
Izaskun Trébol Urra.
Servicio de Dermatología.
Hospital Santiago Apóstol.
Olaguibel, 27. 01004 Vitoria. Álava. España.
itrebur@aedv.es
Recibido el 28 de julio de 2005.
Aceptado el 24 de marzo de 2006.