Las lesiones dermatológicas malignas umbilicales, aunque infrecuentes, suelen precisar de una terapéutica que incluye la onfalectomía parcial o total1. Dada la importancia estética que esta estructura procura a la pared abdominal, su reconstrucción debe ser considerada en la planificación del tratamiento quirúrgico.
La neoumbilicoplastia mediante plastia pediculada en isla se puede realizar en el mismo acto de la onfalectomía y procura un muy adecuado resultado estético. Pese a ello, esta técnica, bien conocida en dermatología para la reconstrucción de defectos centro faciales, ha sido descrita en escasas ocasiones para esta localización anatómica2-4.
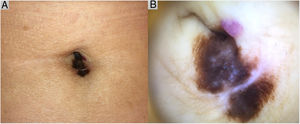
Caso clínicoUna paciente de 82 años fue evaluada por el crecimiento de una lesión umbilical. Se trataba de una lesión melanocítica asimétrica, con bordes irregulares, heterocroma, de 12 x 6 mm, que a la dermatoscopia presentaba una red de pigmento atípica, puntos de color azul grisáceo y áreas blanquecinas (fig. 1). Se realizó una biopsia parcial, dada negativa inicial de la paciente a ser intervenida, visualizando en la histología un melanoma de extensión superficial, predominantemente in situ con una regresión extensa subyacente y un componente invasivo de espesor de 1,25 mm, sin ulceración ni actividad mitótica. Se planificó la extirpación amplia con 2 cm de margen y se solicitó estudio de extensión, incluyendo ecografía inguinal y tomografía axial computarizada, sin hallazgos, rechazando la paciente la realización de biopsia de ganglio centinela.
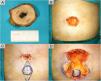
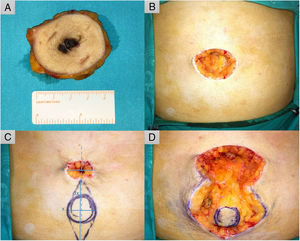
TécnicaBajo anestesia local, se realiza primero la escisión circular de la lesión (fig. 2 A). Tras ello se reduce el tamaño del defecto (fig. 2 B), mediante una sutura en bolsa de tabaco subcutánea transitoria para así calcular el tamaño de la plastia (x) (fig. 2C). Se diseña un huso haciendo coincidir el eje mayor con el punto central del defecto, cuya longitud será tres veces el defecto (3 x), siendo la del eje menor la longitud del defecto (x) (fig. 2 C)5. Se deshace entonces la bolsa de tabaco para facilitar la siguiente resección de los triángulos laterales y disección de la isla, procurando un pedículo subcutáneo lo suficientemente largo que permita la transferencia al sitio planeado (fig. 2 D), ésta se fija a la vaina anterior del músculo recto abdominal utilizando un punto en U transfixiante con una sutura de polidioxanona 3/0 que otorga a la plastia la forma cónica del ombligo. El perímetro del neo-ombligo se sutura a la piel circundante mediante puntos sueltos y el resto del huso mediante sutura continua encadenada de poliamida 6 4/0 (fig. 3 A).
A. Extirpación amplia de la lesión con 2 cm de margen. B. Defecto quirúrgico de 40 x 30 mm. C. Planificación de la reconstrucción con un colgajo pediculado en isla, se calcula el eje menor del huso equiparándolo al que deja un cierre transitorio en bolsa de tabaco (x) y la longitud del eje mayor siendo tres veces éste (3 x) que discurre por la línea media del defecto (línea discontinua gris). D. Se libera la bolsa de tabaco, y retiran triángulos laterales dejando isla de piel circular que se diseca junto con un pedículo adiposo que permita su movilización al punto deseado.
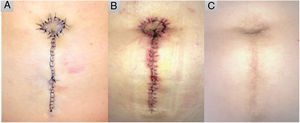
Se transfiere a la isla posición deseada y se fija a la vaina anterior del músculo recto abdominal con un punto en U transfixiante otorgándole forma cónica. Se sutura la piel circundante al neo-ombligo mediante puntos sueltos y el resto mediante sutura continua encadenada. A. Resultado inmediato postoperatorio. B. Después de la retirada de suturas 14 días después. C. Tras 10 meses de la intervención.
La paciente realizó profilaxis antibiótica con una dosis única de 2 gramos de cefradina, vía oral, 30 minutos antes de la cirugía y se realizó un vendaje compresivo durante 48 horas y, posteriormente, cuidados habituales de la herida. Las suturas fueron retiradas a las dos semanas (fig. 3B), siguiendo la paciente posteriormente controles sin incidencias tras 10 meses de seguimiento (fig. 3C).
DiscusiónLas técnicas utilizadas para la creación de un neo-ombligo son variadas en diseño y complejidad técnica. Entre éstas se encuentran predominantemente las plastias (técnica de Borges, plastia en V, en C-V, en cilindro desdoblado, en fiambrera, doble V-Y, plastias giradas, triangulares, en abanico invertido, en iris, en isla, en M u omega invertida) y, menos frecuentemente, injertos6. Las complicaciones de estos procedimientos incluyen la necrosis de la plastia, infecciones, formación de hematomas, dehiscencia de suturas, hipertrofia de la cicatriz y aplanamiento umbilical6.
La plastia pediculada en isla ofrece una serie de ventajas como la concordancia de color, textura y grosor de los tejidos, además de evitar el compromiso de otras áreas anatómicas4. Es una plastia con un pedículo vascular generoso, reduciendo posibilidad de necrosis, presenta poca tensión en el cierre y por tanto menor posibilidad de dehiscencia y que no requiere de un tiempo de recuperación prolongado. Además, muchas de las técnicas conocidas, principalmente aquellas sin cicatrices visibles con un resultado estético excelente7, parten de piel abdominal sana, en las que no hay que contemplar la extirpación de un ombligo previo o lesiones periumbilicales en el mismo acto, defectos quirúrgicos de pequeño tamaño o piel herniaria sobrante para la reconstrucción del neo-ombligo. La plastia en isla permite cubrir defectos de tamaño moderado como el de una onfalectomía con margen, pudiendo realizarse en el mismo acto quirúrgico, bajo anestesia local y procurando un muy adecuado resultado estético. Para esta localización anatómica, se han descrito plastias en isla con una disposición horizontal del huso, incluyendo la piel de la isla en el huso de cierre y un punto transfixiante central3, así como con una orientación vertical utilizando piel adyacente a la lesión y transformándola a una forma cónica2. Consideramos que el planteamiento inicial de un huso vertical inferior frente al horizontal promueve un cierre con menos tensión y un resultado más estético y que, frente a una transformación cónica, la realización de punto en U transfixiante resulta más sencillo.
En conclusión, proponemos la realización de una plastia en isla con orientación vertical y sutura transfixiante central como técnica sencilla, segura y estética a planificar en la reconstrucción umbilical tras cirugía oncológica.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.