Disponemos de una gran experiencia en el uso de los fármacos biológicos para el tratamiento de los pacientes con psoriasis, sin embargo, existen situaciones concretas, como la cirugía, en las que pueden surgir dudas sobre su manejo. Aunque las guías de tratamiento aconsejan su suspensión programada previamente a los procedimientos de cirugía mayor, no existe evidencia de cuál es la actitud habitual en la práctica clínica y su asociación a complicaciones. Nuestro objetivo fue analizar el manejo actual de esta situación en la práctica clínica habitual.
MétodosA través de un estudio retrospectivo de la base de datos Biobadaderm se analizó el manejo práctico de pacientes con psoriasis en tratamiento biológico que fueron intervenidos mediante algún procedimiento quirúrgico.
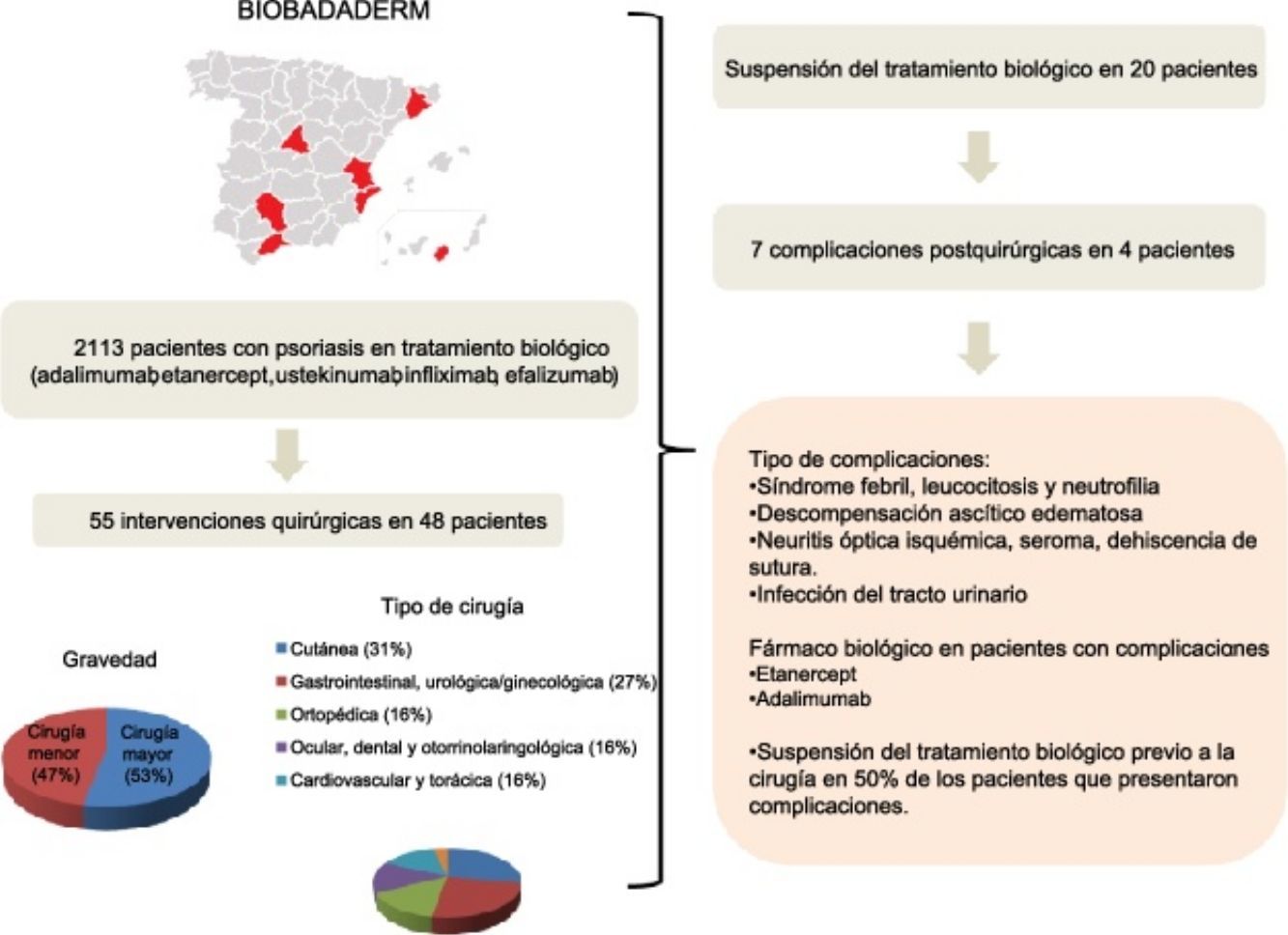
ResultadosDe los 2.113 pacientes incluidos en Biobadaderm, 48 fueron tratados con una intervención quirúrgica, de las que fueron mayoritarias las de tipo cutáneo (31%). El tratamiento biológico se suspendió en el 42% de los casos. No se observaron asociaciones estadísticamente significativas entre la aparición de complicaciones posquirúrgicas y la interrupción del fármaco. Tampoco se detectó asociación entre la interrupción del tratamiento con otras variables como el sexo, la edad, la duración de la enfermedad y la gravedad de la psoriasis.
ConclusiónNo se ha encontrado asociación entre la continuidad del tratamiento biológico y el riesgo de complicaciones posquirúrgicas, aunque el estudio presenta la limitación de tener un tamaño muestral escaso.
We now have considerable experience in the use of biologic agents to treat psoriasis, but doubts about management arise in certain clinical settings. Surgery is one of them. Although treatment guidelines advise that biologics be suspended before major surgery, data about actual clinical practices and associated complications are lacking. We aimed to analyze current practice in the clinical management of these cases.
MethodsRetrospective study of cases in the Biobadaderm database. We analyzed the management of biologic therapy in patients with psoriasis who underwent surgical procedures.
ResultsForty-eight of the 2113 patients registered in Biobadaderm underwent surgery. The largest percentage of procedures (31%) involved skin lesions. Biologic treatment was interrupted in 42% of the cases. No postsurgical complications were significantly related to treatment interruption. Likewise we detected no associations between treatment interruption and other variables, such as sex, age, or duration or severity of psoriasis.
ConclusionContinuity of biologic treatment and the risk of postsurgical complications were not associated in this study, although conclusions are limited by the small sample size.
Las terapias biológicas están aprobadas para su uso en pacientes con psoriasis de moderada a grave. Estos tratamientos se han considerado seguros y bien tolerados hasta la fecha, excepto efalizumab, que fue retirado del mercado1.
Las opciones de tratamiento para la psoriasis van aumentando con nuevos agentes biológicos y nuevos datos sobre eficacia y seguridad a largo plazo de las terapias aprobadas. Por eso, cada vez son más importantes nuevos estudios basados en la evidencia para poder guiar las decisiones médicas.
En la actualidad existe una amplia experiencia en el tratamiento de los pacientes con psoriasis con fármacos biológicos, excepto en ciertas circunstancias entre las que se encuentra su uso perioperatorio. En esta situación la literatura es limitada y no hay pruebas que nos permitan extraer conclusiones claras a la hora de tomar decisiones ante dichas situaciones.
En este estudio analizamos el manejo práctico de esta situación en los pacientes de la base de datos Biobadaderm, registro español de eventos adversos de tratamientos biológicos en pacientes con psoriasis. Se incluyen 2clases de fármacos biológicos: inhibidores del factor de necrosis tumoral (anti-TNF) (infliximab, adalimumab y etanercept) y un inhibidor de la IL12/23 (ustekinumab).
El objetivo fundamental del estudio fue describir el manejo práctico del tratamiento biológico en el periodo perioperatorio en los pacientes del registro Biobadaderm y analizar las complicaciones quirúrgicas según diferentes variables como tipo de fármaco, suspensión del fármaco, tipo de intervención, y otras variables clínicas y demográficas.
MétodosBiobadaderm es el registro español de acontecimientos adversos de tratamientos sistémicos en psoriasis. En él se recoge información prospectiva procedente de 12 hospitales, repartidos en varias comunidades autónomas, sobre tratamientos y acontecimientos adversos en pacientes psoriásicos, como estrategia de farmacovigilancia. Los datos se introducen directamente en una plataforma web por los centros participantes, a medida que los pacientes presentan modificaciones en su tratamiento o tienen algún acontecimiento adverso. Los datos son revisados on line constantemente por un monitor del estudio y anualmente se realiza una visita de monitorización a cada centro, en la que se cotejan los datos de la aplicación con los de las historias clínicas. La descripción de Biobadaderm ya ha sido publicada previamente2.
Desde el inicio de Biobadaderm en octubre de 2008 y hasta noviembre de 2014 se ha incluido a 2.113 pacientes. Actualmente están registrados 4.450 ciclos de tratamiento y 4.593 acontecimientos adversos. En este estudio se revisó y seleccionó a aquellos pacientes que habían recibido tratamiento biológico (adalimumab, etanercept, ustekinumab, infliximab, efalizumab) y que, además, fueron intervidos quirúrgicamente durante el curso de dicho tratamiento.
Se revisaron los datos incluidos en Biobadaderm sobre las características demográficas, clínicas, de tratamientos (con sus tiempos de suspensión y de reinicio) para aquellos pacientes con alguna cirugía. También se recogieron de forma retrospectiva, a través de la revisión de las historias clínicas, datos sobre las intervenciones quirúrgicas como el tipo de cirugía, procedimiento quirúrgico, gravedad, urgencia y tipo de anestesia. Del mismo modo se recolectó información sobre el postoperatorio, principalmente en lo que hace referencia a infecciones de la herida quirúrgica, retraso de la cicatrización y otras posibles complicaciones.
Se realizó un análisis descriptivo utilizando medias y desviaciones estándar (DE) para variables continuas simétricas; medianas y cuartiles para variables continuas asimétricas y frecuencias absolutas y porcentajes para variables cualitativas. Con carácter exploratorio se analizaron los factores que influyeron en la decisión de suspender el tratamiento o no mediante el test Chi-cuadrado (χ2).
ResultadosDe entre los 2.113 pacientes con psoriasis incluidos en Biobadaderm, 48 fueron tratados mediante una intervención quirúrgica. De estos 48 pacientes, 29 fueron hombres (60%) y 19 mujeres (40%), con una edad media de 55 años (DE=13) y con una duración de la enfermedad al inicio del tratamiento biológico de 20 años (DE=11) (tabla 1). Un 94% presentaba psoriasis en placas y un 21% tenía además artritis psoriásica, con un PASI medio al inicio del tratamiento biológico de 17 (DE=12) (tabla 1).
Características demográficas y clínicas de los pacientes tratados con una intervención quirúrgica
| Características demográficas | |
| Número de pacientes | 48 |
| Mujer, n (%) | 19 (40) |
| Edad actual, media (DE) | 55,1 (12,8) |
| Edad al inicio del tratamiento, media (DE) | 49,5 (12,7) |
| Duración de la enfermedad al inicio del tratamiento, media (DE) | 20,1 (11,2) |
| PASI, media (DE) | 17 (12,1) |
| Diagnósticos al inicio, n (%) | |
| Psoriasis en placas | 45 (94) |
| Psoriasis en gotas | 2 (4) |
| Artritis psoriásica | 10 (21) |
| Comorbilidad, n (%) | |
| Cardiopatía isquémica | 2 (4) |
| Insuficiencia cardiaca | 1 (2) |
| Hipertensión arterial | 6 (13) |
| Diabetes | 10 (21) |
| Hipercolesterolemia | 16 (33) |
| Cáncer previo | 3 (6) |
| Número de tratamientos clásicos previos, n (%) | |
| 0 | 8 (17) |
| 1 | 20 (42) |
| 2 | 13 (27) |
| 3 o más | 7 (14) |
| Tratamientos clásicos previos más comunes, n (%) | |
| PUVA | 16 (33) |
| UVB-311 | 4 (8) |
| UVB banda ancha | 1 (2) |
| Metotrexato | 17 (35) |
| Ciclosporina | 22 (46) |
| Acitretino | 7 (15) |
DE: desviación estándar; PASI: psoriasis area severity index; PUVA: terapia con psolareno y radiación ultravioleta de longitud de onda A; UVB: terapia con radiación ultravioleta de longitud de onda B.
Los fármacos más comunes que estaban recibiendo los pacientes, antes del procedimiento quirúrgico, fueron: adalimumab (24 pacientes), etanercept (14), ustekinumab (4) e infliximab (3). En 20 (42%) pacientes el fármaco se suspendió antes de la intervención quirúrgica, con una mediana de tiempo de suspensión de 3 semanas (P25=2 semanas; P75=14,3 semanas). El fármaco no se reintrodujo en un caso, debido a que fue cirugía oncológica. Para los restantes pacientes, la mediana del tiempo de reintroducción fue de 2 semanas (P25=1 semana; P75=4,9 semanas).
Se registraron un total de 55 intervenciones quirúrgicas en los 48 pacientes, 29 (53%) de las cuales fueron cirugías mayores. Por órganos y sistemas 17 (31%) fueron cirugías cutáneas y 15 (27%), cirugías gastrointestinales, urológicas y ginecológicas (tabla 2). Se suspendió el tratamiento con mayor frecuencia en las intervenciones gastrointestinales, urológicas y ginecológicas en un 33% (8/24). No se describió ningún caso de infección de la herida quirúrgica ni de retraso en la cicatrización entre los pacientes en los que no se suspendió el tratamiento.
Características de las cirugías
| Principales características de las cirugías | Frecuencia |
|---|---|
| Gravedad, n (%) | |
| Cirugía mayor | 29 (53) |
| Cirugía menor | 26 (47) |
| Localización, n (%) | |
| Cirugía cutánea | 17 (31) |
| Cirugía gastrointestinal y urológica/ginecológica | 15 (27) |
| Cirugía ortopédica | 9 (16) |
| Cirugía ocular, dental y otorrinolaringológica | 9 (16) |
| Cirugía cardiovascular y torácica | 3 (6) |
| No especificada | 2 (4) |
| Urgente, n (%) | |
| No | 46 (90) |
| Sí | 5 (10) |
| Tipo de anestesia, n (%) | |
| Local | 25 (52) |
| General | 17 (36) |
| No | 2 (4) |
| Raquimedular | 2 (4) |
| Sedación | 2 (4) |
| Complicaciones, n (%) | |
| No | 51 (93) |
| Sí | 4 (7) |
| Profilaxis antibiótica, n (%) | |
| No | 40 (85) |
| Sí | 7 (15) |
No se detectó asociación estadística entre la aparición de complicaciones y la interrupción del tratamiento (χ2; p=0,59). Tampoco se detectó asociación entre el sexo (p=0,58), la edad (p=0,53), la duración de la enfermedad (p=0,06) y el PASI (p=0,16) con la interrupción del tratamiento (tabla 3).
Características de las complicaciones
| Caso 1 | Caso 2 | Caso 3 | Caso 4 | |
|---|---|---|---|---|
| Sexo | Varón | Varón | Varón | Mujer |
| Edad | 70 | 55 | 65 | 43 |
| Tratamiento | Etanercept | Adalimumab | Adalimumab | Adalimumab |
| Suspensión | No | Sí | No | No |
| Tipo de cirugía | Vascular | Desbridamiento herida | Cardiaca | Extirpación de quiste de Bartolino |
| Urgente (sí/no) | No | Sí | Sí | No |
| Complicación | Síndrome febril, leucocitosis y neutrofilia | Descompensación ascítico-edematosa | Neuritis óptica isquémica, seroma, dehiscencia de sutura de esternotomía y seroma | Infección del tracto urinario |
En la práctica clínica diaria es frecuente encontrarnos a pacientes con psoriasis en tratamiento biológico que van a ser intervenidos quirúrgicamente. La posibilidad de una intervención quirúrgica, urgente o programada, es una eventualidad que debe tenerse en cuenta en pacientes que reciben un tratamiento crónico, como es el caso de pacientes con psoriasis en tratamiento biológico. Ante esta situación pueden surgir dudas sobre la necesidad de interrupción del fármaco, el tiempo que debe mantenerse sin tratamiento y el momento adecuado para su reintroducción, en caso de que se interrumpa.
Existe una importante controversia acerca de si los fármacos biológicos pueden alterar la función inmunológica normal necesaria para una correcta recuperación tras una intervención quirúrgica3,4.
Existen pocos estudios respecto a los pacientes en tratamiento biológico que van a ser intervenidos y sobre las complicaciones posquirúrgicas.
Se realizó una revisión de la literatura y los principales estudios al respecto quedan reflejados en la tabla 4. La mayoría de estos corresponden a pacientes con enfermedades reumatológicas en tratamiento con fármacos biológicos que fueron tratados con diversos procedimientos quirúrgicos. En estos estudios no se observaron diferencias significativas respecto a las complicaciones en el grupo de pacientes en los que se interrumpió el tratamiento frente a los que continuaron el tratamiento biológico, si bien se trata de estudios con escasa potencia estadística5–11. De la literatura consultada solo existe un estudio que relaciona el tratamiento con un anti-TNF como un factor de riesgo de infección quirúrgica en cirugía ortopédica12.
Estudios observacionales sobre complicaciones quirúrgicas en pacientes en tratamiento biológico
| Enfermedad del paciente | Tipo de cirugía | Grupos de estudio | N.° de pacientes | Resultados | |
|---|---|---|---|---|---|
| Bibbo et al.5 | Artritis reumatoide | Ortopédica | FARME+anti-TNF (16) FARME (15) | 31 | Sin diferencias en infección ni curación de las heridas |
| Wendling et al.6 | Artritis reumatoide | Ortopédica, abdominal, cabeza y cuello | Suspensión de anti-TNF (18 cirugías) No se suspende anti-TNF (32 cirugías) | 50 cirugías en 30 pacientes | Sin infección Sin aumento de efectos adversos relacionados con la continuidad del fármaco |
| Talwalkar et al.7 | Artritis reumatoide, artritis psoriásica | Ortopédica | No se suspende anti-TNF (4) Suspensión de anti-TNF (12) | 16 cirugías en 11 pacientes | Sin infección Sin aumento del riesgo de infección ni complicaciones relacionadas con la continuidad del fármaco |
| Giles et al.12 | Artritis reumatoide | Ortopédica | Tuvieron infección posquirúrgica (10, 7 con anti-TNF) Sin infección posquirúrgica (81, 28 con anti-TNF) | 91 | Tratamiento con anti-TNF es factor de riesgo de infección posquirúrgica |
| Ruyssen et al.8 | Artritis reumatoide, espondiloartropatías | Ortopédica, abdominal, ginecológica | Interrumpir>5 semividas (36) Interrumpir 2-4 semividas (55) Interrumpir <2 semividas (10) | 101 | Complicaciones en 7/36 (19,4%) Complicaciones en 9/55 (16,3%) Complicaciones en 3/10 (30%) |
| Den Broeder et al.9 | Artritis reumatoide y sin AR (grupo control) | Ortopédica | No anti-TNF ni AR (1023) Interrupción anti-TNF (104) Continuación anti-TNF (92) | 1.219 | Infección en 4% Infección en 5,8% Infección en 3,8% (p>0,10) |
| Kubota et al.11 | Artritis reumatoide | Ortopédica | Tratamiento biológico (276) Tratamiento no biológico (278) | 554 | No aumento de infección Sin diferencias significativas en retraso de la cicatrización |
| Marchal et al.13 | Enfermedad de Crohn | Abdominal | Tuvieron infusión previa a la cirugía (40) Control (39) | 79 | Sin aumento en la tasa de complicaciones |
| Kunitake et al.14 | Enfermedad de Crohn, colitis ulcerosa | Abdominal | Infliximab prequirúrgico (101) Sin exposición previa a infliximab (312) | 413 | Infliximab prequirúrgico no se relacionó con aumento de complicaciones posquirúrgicas |
| Gainsbury et al.15 | Colitis ulcerosa | Abdominal | Infliximab preoperatorio (29) Sin infliximab (52) | 81 | Infliximab prequirúrgico no se asoció con aumento de complicaciones posquirúrgicas |
| Bakkour et al.16 | Psoriasis, artritis psoriásica | Cutánea, cardiotorácica, ortopédica, gastrointestinal, urológica, dental, maxilofacial | Continuar con tratamiento biológico (57) Suspender tratamiento biológico (20) | 77 cirugías en 42 pacientes | Sin diferencias significativas en el riesgo de infección posquirúrgica ni en retraso en la cicatrización de la herida posquirúrgica |
FARME: fármacos antirreumáticos modificadores de la enfermedad.
En pacientes con enfermedad inflamatoria intestinal en tratamiento biológico tratados con cirugía abdominal no se observaron diferencias estadísticamente significativas en cuanto a las complicaciones posquirúrgicas entre aquellos que continuaron el tratamiento y los que lo suspendieron13–15.
En el primer estudio de las complicaciones posquirúrgicas en pacientes con psoriasis o artritis psoriásica en tratamiento biológico se incluyó a 42 pacientes tratados mediante 77 procedimientos en los que se observó que continuar con el fármaco biológico durante el período perioperatorio no elevaba el riesgo de complicaciones posquirúrgicas y, en cambio, su interrupción aumentaba el riesgo de empeoramiento de su enfermedad de base16. La mayoría de las sociedades reumatológicas recomiendan interrumpir el tratamiento con fármacos biológicos durante al menos 4 semividas antes de un procedimiento quirúrgico mayor, en caso de cirugía programada; en el caso de infliximab serían 4-6 semanas, adalimumab 6-8 semanas, etanercept 2-3 semanas y ustekinumab 12-15 semanas antes de la intervención17-19. Sin embargo, la evidencia de esta recomendación es débil y se sustenta en opiniones de expertos.
El documento de consenso del grupo español de psoriasis de la Academia Española de Dermatología y Venereología publicado en 2013 plantea el tratamiento de la psoriasis como un tratamiento continuo, aunque destaca situaciones en algunos pacientes, tales como las intervenciones quirúrgicas, en las que puede plantearse la interrupción del tratamiento20.
Debido a que actualmente no existen guías ni directrices absolutas acerca del manejo de los fármacos biológicos en pacientes con psoriasis que van a ser intervenidos, la decisión de interrumpir o no el tratamiento debe ser individualizada y es importante tener en cuenta los siguientes factores: el tipo de intervención (cirugía limpia, de bajo riesgo de infección frente a cirugía de riesgo séptico); el tipo de paciente con posibles antecedentes infecciosos, la existencia de prótesis articulares, el tratamiento con esteroides orales y, por último, la gravedad de la psoriasis del paciente y su respuesta al tratamiento.
Es importante diferenciar el tipo de intervención, ya que en la cirugía mayor existe mayor complejidad y mayor riesgo de complicaciones perioperatorias que en la menor. El tiempo de interrupción es variable, aunque, en general, se recomienda reintroducir el tratamiento cuando la cicatrización sea completa y no se observen signos de infección21–23.
Como conclusión, nuestro estudio no muestra un incremento de la frecuencia de complicaciones en los pacientes con tratamiento biológico que lo continúan cuando son tratados mediante una intervención quirúrgica, aunque su potencia estadística es reducida. Por ello, y a falta de estudios que aporten recomendaciones, la decisión final deberá basarse en una adecuada valoración entre los riesgos y los beneficios de mantener el tratamiento biológico.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónEl proyecto Biobadaderm está promovido por la Fundación Academia Española de Dermatología y Venereología, que recibe el apoyo económico de la Agencia Española de Medicamentos y Productos Sanitarios y de las compañías farmacéuticas (Abbott/Abbvie, Pfizer, MSD y Janssen). Los laboratorios colaboradores aportan cantidades similares y no participan en el análisis ni en la interpretación de los resultados.
Autoría/colaboradoresEste trabajo se llevó a cabo dentro del Grupo Biobadaderm. Los siguientes miembros participaron en la adquisición de datos y la revisión del manuscrito: Cristina Carazo, José Bañuls, Juan Francisco Silvestre, Pilar Alvares, Isabel Betlloch, Montserrat Hernández, Patricia Guillem, Esther Margarit, Carlos Muñoz Santos, Sara Pedregosa, Lara Ferrandiz, Ignacio García Doval.
Conflictos de interésG. Carretero ha participado como consultor e investigador para Abbott, Janssen-Cilag, MSD y Pfizer, ha recibido honorarios de Abbott, Janssen y Pfizer y equipamiento de MSD y Pfizer.
C. Ferrandiz ha participado como consultor para Abbott, Janssen-Cilag y Almirall, ha recibido honorarios de Abbott, Almirall, Janssen-Cilag y Pfizer, y ha participado como ponente para Abbott, Almirall, y Janssen-Cilag.
F. Vanaclocha ha participado en ponencias para Abbott, Pfizer, MSD y Janssen.
E. Daudén es miembro de advisory board y consultor, ha recibido becas y apoyo a la investigación, ha participado en ensayos clínicos y ha recibido honorarios por impartir ponencias con las siguientes compañías farmacéuticas: Abbvie/Abbott, Amgen, Janssen-Cilag, Leo Pharma, Novartis, Pfizer, MSD-Schering-Plough, Celgene, Lilly.
E. Herrera Ceballos ha participado como consultor y ponente para Abbvie, Janssen-Cilag y Pfizer-Wyett.
I. Belinchón Romero ha participado como consultora para Pfizer-Wyeth, Janssen-Cilag, Almirall y Leo Pharma y ha participado como ponente para Abbvie, Pfizer-Wyeth, Janssen-Cilag y MSD.
J. L. Sánchez Carazo ha participado como consultor para Abbott, Janssen-Cilag, MSD y Pfizer-Wyeth.
J. L. López Estebaranz ha participado como consultor para Abbott, Janssen-Cilag, MSD y Pfizer, y ha participado como ponente para Abbott, Janssen-Cilag, MSD y Pfizer-Wyeth.
M. Alsina ha participado como consultora para Abbvie y Merck/Schering-Plough.
M. Ferrán ha participado en advisory boards para MSD, Pfizer, Abbvie y Janssen-Cilag; como ponente para MSD, Abbvie y Janssen-Cilag y como investigador para MSD, Abbvie, Pfizer y Janssen-Cilag.
J. M. Carrascosa ha participado como consultor y como ponente para Abbvie, Janssen-Cilag, MSD, Pfizer-Wyeth, Lilly, Novartis y Celgene.
R. Rivera ha participado en advisory boards para Abbvie, Janssen-Cilag, MSD y Pfizer/Wyeth.
D. Ruiz Genao ha participado como ponente para Abbott, Pfizer, MSD y Janssen.
P. de la Cueva ha participado como consultor para Janssen-Cilag, Abbvie, MSD, Pfizer, Novartis, Lilly y Leo-Pharma.
El resto de los autores declara no tener conflicto de intereses.