El acné es una de las enfermedades de la piel de mayor prevalencia en general y en la adolescencia en particular. Sin embargo, cada vez es más frecuente ver pacientes mayores de 25 años, especialmente mujeres, afectados por el proceso. Distinguimos dos tipos de acné postadolescente: el «acné persistente», el más frecuente, continuación del acné iniciado en la adolescencia y que permanece en la edad adulta, y el «acné de comienzo tardío», que aparece por primera vez en los mayores de 25 años.
Revisamos las características clínicas de estos tipos de acné en las mujeres, los factores etiológicos implicados, las pruebas complementarias necesarias y las peculiaridades a la hora de tratarlos, para conseguir un correcto manejo de estas pacientes.
Acne is one of the most widespread skin diseases in the general population and among adolescents in particular. However, it is becoming increasingly common in patients over 25 years of age, and particularly in women. We distinguish 2 types of postadolescent acne: persistent acne—the most frequent such acne—is an extension of acne that began in adolescence and continues into adulthood, and late-onset acne, which first appears in those over 25 years.
We review the clinical characteristics of these types of acne in women, the causes, the recommended complementary tests, and the particulars of treatment in order to adequately manage this condition.
Aunque el acné se considera habitualmente como un problema de la adolescencia, cada vez aumenta más el número de pacientes mayores de 25 años que nos consultan por acné, sobre todo mujeres. La prevalencia del acné en los adultos es de un 3 % en varones1 y entre un 11-12 % en mujeres1,2, disminuyendo significativamente a partir de los 45 años.
EtiologíaLas razones de la persistencia del acné en la edad adulta no se conocen del todo. Hay una mayor secreción de sebo en mujeres con acné persistente que en aquellas que no tienen acné, factores externos como cosméticos, fármacos o el tipo de trabajo no parecen influir3, sin embargo, el tabaco se comporta como un factor promotor del mantenimiento de la enfermedad. Se ha observado que en las mujeres fumadoras de entre 25-50 años es más frecuente la aparición de acné (el 41,5 % frente al 9,7 %), y, además, clínicamente se trata de acné no inflamatorio (con micro y macro comedones)4. En otro estudio que incluía hombres y mujeres con edades entre 1-87 años también se encontró una mayor prevalencia de acné entre fumadores (40,8 %) que entre no fumadores (25,2 %)5. Parece, por tanto, que el tabaco es más un factor agravante de un acné preexistente o desencadenante, en personas predispuestas, que la causa primaria.
Aproximadamente el 50 % de los pacientes tienen historia de familiares de primer grado con acné postadolescente3, antecedente que por otro lado incrementa el riesgo de padecer acné del adulto en un 3,93 %6.
Alrededor del 85 % de las mujeres refiere empeoramiento premenstrual. Alrededor de un tercio de las mujeres tiene datos de hiperandrogenicidad (hirsutismo, alopecia o alteraciones menstruales). Estas pacientes y aquellas con acné de comienzo tardío pueden representar un subgrupo con alteraciones ováricas, adrenales o del metabolismo periférico de los andrógenos, y requieren una investigación especial3.
En la historia médica se deben recoger los antecedentes familiares y excluir factores precipitantes antes señalados como fármacos (tabla 1), cosméticos comedogénicos o tabaco.
Fármacos que pueden causar o exacerbar un acné
| Fármaco o tipo | Ejemplos |
| Corticoesteroides | |
| Tópicos | Betametasona |
| Orales | Prednisolona |
| Inhalados | Budesonida |
| Esteroides anabólicos/andrógenos sintéticos | Danazol, nandrolona, estanozolol |
| Antiepilépticos | Carbamazepina, fenitoína, gabapentina, topiramato |
| Antidepresivos | Litio, sertralina |
| Antipsicóticos | Pimozida, risperidona |
| Antituberculosos | Isoniacida, pirazinamida |
| Antineoplásicos | Dactinomicina, pentostatín |
| Antivirales | Ritonavir, ganciclovir |
| Corticotropina | |
| Antagonistas bloqueadores del calcio | Nilvadipina, nimodipina |
| Halogenados | Fluoruro sódico, ioduro potásico |
| Hormona del crecimiento | |
| Vitaminas | Vitamina B12 y otras vitaminas del grupo B |
| Miscelánea | Buserelina |
| Cabergolina | |
| Clofazimina | |
| Ciclosporina | |
| Dantroleno | |
| Famotidina | |
| Folitropina alfa | |
| Mononitrato de isosorbida | |
| Medroxiprogesterona | |
| Mesalazina | |
| Ramipril | |
Suele tratarse de acnés leves-moderados, de tipo inflamatorio con pocos comedones, que afectan sobre todo a la cara, la región perioral, el mentón y la rama mandibular, y son muy resistentes al tratamiento antibiótico convencional. Se distinguen dos grandes grupos según la clínica1,7:
- 1.
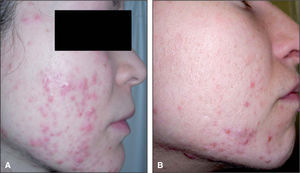
Acné persistente (82 %). Las pacientes refieren acné desde la adolescencia. Tienen lesiones la mayoría de los días y pueden experimentar exacerbaciones menstruales. Las lesiones suelen ser pápulo-nodulares, sobre todo en la parte inferior de la cara y el cuello (fig. 1).
- 2.
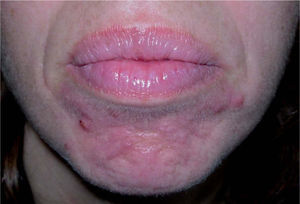
Acné de comienzo tardío, aparece después de la pubertad y puede dividirse en: a) acné del mentón: acné inflamatorio con lesiones periorales y en el mentón, en el que no suelen encontrarse comedones. Afecta a mujeres y cursa con exacerbaciones premenstruales. Suelen ser resistentes al tratamiento y produce eritema postinflamatorio con hipo o hiperpigmentación y cicatrices (fig. 2), y b) acné esporádico: aparece más tarde sin razón aparente o asociado con alguna enfermedad sistémica. Puede afectar a cualquier localización. En personas mayores de 60 años suele verse afectado más el tronco que la cara. Se han descrito casos de acné grave en pacientes adultos con insuficiencia renal crónica8.
Aunque la mayoría de las pacientes no tiene trastornos hormonales, se debería pedir como rastreo: dehidroepiandrosterona sulfato (DHEAS), que avisa de la alteración de las hormonas suprarrenales; testosterona, que recoge la actividad ovárica; hormona luteinizante/hormona foliculoestimulante (LH/FSH), que confirma un ovario poliquístico, y prolactina para determinar un trastorno hipofisario. Los análisis deben realizarse entre los días 1-5 del ciclo menstrual. A esto se debe añadir un hemograma, un perfil hepático y lipídico y una determinación de glucosa, perfil lipídico y antitrombina III, porque muchas de estas pacientes necesitarán tratamientos sistémicos (tabla 2). Para algunos autores la determinación de antitrombina III sería insuficiente para conseguir determinar un presunto diagnóstico de trastorno de la coagulación, pero hoy por hoy sigue siendo la prueba recomendada.
Estudios recomendados en mujeres con acné para descartar trastornos endocrinos
| Causa | Estudios |
| Yatrogénica | Investigar mediante la historia clínica incluyendo fármacos |
| Síndrome del ovario poliquístico | Testosterona, LH/FSH |
| Hiperplasia adrenal congénita | DHEAS, 17-hidroxiprogesterona |
| Síndrome de Cushing | Prueba de supresión de dexametasona, nos permite diferenciar el síndrome de Cushing de la hiperplasia adrenal congénita |
| Tumores ováricos o adrenales | Testosterona, DHEAS |
DHEAS: dehidroepiandrosterona sulfato; LH/FSH: hormona luteinizante/hormona foliculoestimulante.
Los objetivos del tratamiento del acné del adulto, como en los demás tipos, deben ser reducir la secreción sebácea, la comedogénesis, la población de propionibacteria y la inflamación.
Como la respuesta terapéutica suele ser lenta, se debe motivar a las pacientes para su cumplimiento. Una combinación de tratamientos tópicos y orales sería lo ideal, aunque parece que la piel madura es más sensible a los tópicos.
Tratamientos tópicosLa piel madura tolera relativamente bien el peróxido de benzoílo, no así los retinoides tópicos9. Pueden usarse retinoides tópicos, pero comenzando con aplicaciones cortas e ir incrementando de forma gradual el tiempo según la tolerancia.
Los antibióticos tópicos como la eritromicina y la clindamicina no deberían usarse en monoterapia por la aparición de frecuentes resistencias bacterianas10, sobre todo en tratamientos prolongados, como suelen ser en este tipo de acné.
El gel de nicotinamida al 4 %, 2 veces al día ha demostrado ser más eficaz que el vehículo en pacientes mayores, tiene efecto antiinflamatorio y posee la ventaja de no promover resistencias bacterianas11.
Tratamientos sistémicosLa mayoría de estas pacientes va a precisar tratamiento sistémico. Destacaremos algunas peculiaridades en este tipo de acné.
Antibióticos sistémicosEn estas pacientes la respuesta a estos tratamientos es muy lenta e ineficaz hasta en un 80 % de los casos12. Las pautas no difieren de las empleadas en otros tipos de acné. Es necesario advertir a las mujeres de la disminución de la eficacia de los anticonceptivos orales con algunos antibióticos como la rifampicina y, aunque con menor evidencia científica, las tetraciclinas.
Tratamiento hormonalEs eficaz tanto si hay hiperandrogenismo como si no. Hay que tener en cuenta el mayor riesgo de tromboembolismo en mujeres maduras. Los tratamientos disponibles son el acetato de ciproterona, la drospirenona, la espironolactona y la flutamida.
En mujeres con elevación de la DHEAS o de la 17-hidroxiprogesterona, asociada o no con una deficiencia de 11 o 21-hidroxilasa, es eficaz el uso de corticoides en dosis bajas para suprimir la producción adrenal de andrógenos que, combinados con estrógenos, disminuyen aún más la producción de sebo.
IsotretinoínaEl acné persistente o de comienzo tardío, como ya se ha mencionado, suele responder mal a tratamientos antibacterianos orales o tópicos. Aunque muchas de estas mujeres no tienen un acné con una clínica grave, su falta de respuesta a otras terapéuticas justifica el uso de isotretinoína oral. En estos casos, como el grado de gravedad es bajo, se puede administrar una dosis menor que la recomendada para casos más graves de acné (inicialmente 0,5mg/kg/ día según la European Directive for Prescribing Systemic Isotretinoin), e incluso se pueden plantear tratamientos intermitentes. Las dosis pueden ser entre 10-20mg/día durante 6-8 meses7. También ha demostrado su eficacia en el tratamiento del acné en mayores de 25 años una pauta intermitente con isotretinoína 0,5mg/kg/día durante 7 días cada 4 semanas durante 6 meses. El grado de recaída postratamiento, sin embargo, era alto (39 %). Las características de los pacientes eran: mayor grado de acné (sobre todo en el tronco), mayor número de lesiones y mayor secreción sebácea. En base a estas características los autores establecen unos criterios de selección para estos regímenes intermitentes: acné predominantemente facial, grado de acné menor de 1, menos de 20 lesiones inflamatorias y secreción sebácea menor de 1,25μg/cm2/minuto13. Estos regímenes terapéuticos en dosis bajas tienen el beneficio añadido de que son mejor tolerados, ya que muchos de los adultos toleran peor que los adolescentes los efectos secundarios derivados de los tratamientos con retinoides orales. Sin embargo, la teratogenicidad es la misma, importante consideración cuando estamos tratando a mujeres en edad fértil.
Se debe considerar un tratamiento de mantenimiento con retinoides tópicos para evitar las recidivas. En los casos en los que los retinoides tópicos son insuficientes se ha demostrado que dosis bajas e intermitentes de isotretinoína oral pueden mantener la mejoría en un grupo seleccionado de pacientes adultos. Un buen control de la hiperseborrea a largo plazo se consigue con dosis tan bajas como 20-30mg de isotretinoína oral 2 veces por semana14.
Tratamientos adyuvantesPara lesiones nodulares o quísticas inflamadas podemos emplear corticoides intralesionales, que reducen el riesgo de cicatrices y disminuyen el dolor y la inflamación de forma rápida. Solemos emplear 1-2mg/ml de acetónido de triamcinolona, repitiéndolo cada 3 semanas hasta un máximo de 3-4 veces.
Las lesiones nodulares inflamadas con frecuencia dejan como secuela hiperpigmentación postinflamatoria que podemos mejorar con retinoides tópicos o ácido azelaico.
Si hay macrocomedones se pueden considerar las terapias físicas como peelings con ácido glicólico o con frío.
ConclusiónEl acné en mujeres postadolescentes no es un hecho raro. Hoy se aceptan dos tipos de acné del adulto: acné persistente o el de comienzo tardío, con una presentación clínica algo diferente.
Las causas del acné del adulto se desconocen, se han implicado múltiples y es necesario descartar, entre otras, las alteraciones hormonales mediante la anamnesis, la exploración física y las pruebas complementarias. También hay estudios que nos permiten aconsejar a nuestras pacientes que se abstengan del hábito tabáquico, pues también parece que empeora el acné.
En cuanto al tratamiento del acné en mujeres adultas, difiere en general del de los adolescentes en que son casos más resistentes a las terapias convencionales y en muchas ocasiones debemos considerar el uso de isotretinoína oral en dosis bajas o intermitentes.
Es importante dedicar tiempo y energía a estas pacientes porque el impacto en la calidad de vida puede ser mayor incluso que en los adolescentes, y debemos ser sensibles para poder ofrecerles soluciones médicas a su problema cutáneo.
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.