INTRODUCCION
Algunas erupciones pustulosas neonatales son marcadores de enfermedades potencialmente graves que requieren intervención terapéutica inmediata 1-3. Se presenta el caso de un neonato con sepsis por Listera y una erupción pustulosa generalizada desde el nacimiento que ilustra la necesidad de protocolizar las exploraciones complementarias que hay que realizar en estos casos.
DESCRIPCION DEL CASO
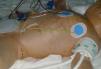
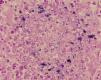
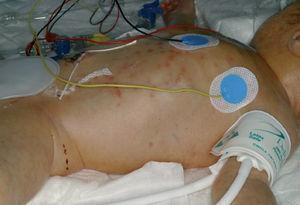
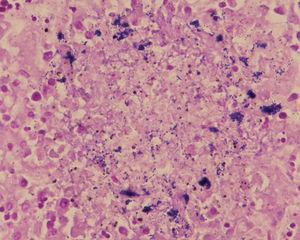
Desde la Unidad de Cuidados Intensivos Neonatales se solicitó la evaluación dermatológica de un niño de 24 h de vida, nacido a las 29 semanas de gestación por cesárea urgente, con una erupción pustulosa congénita. Era fruto de una tercera gestación, sin incidentes destacables, con controles ecográficos y serológicos correctos. Nació con un peso de 1.580 g, Apgar de 3/5/7 y temperatura de 38,7 °C. Además, presentaba disnea e hipotensión. Tenía unas 25-30 pústulas de 1-2 mm de diámetro sobre una base eritematosa, no confluentes, que tendían a agruparse en el abdomen (fig. 1) y respetaban palmas, plantas y cuero cabelludo. En el examen microscópico del raspado de las pústulas mediante la técnica de Tzanck destacaba un infiltrado inflamatorio agudo acompañado de cocobacilos grampositivos mediante la tinción de Gram (fig. 2). En los hemocultivos y en los cultivos de las pústulas se aisló Listeria monocytogenes serotipo 4. La evolución fue satisfactoria con ampicilina intravenosa durante 21 días, asociada inicialmente a gentamicina. Las lesiones cutáneas desaparecieron al tercer día.
Fig. 1.--Erupción de pústulas sobre base eritematosa de predominio troncal.
Fig. 2.--Tinción de Gram del raspado de las pústulas donde se observan cocobacilos grampositivos (x200).
DISCUSION
L. monocytogenes es un cocobacilo grampositivo, anaerobio facultativo, que se comporta como un germen intracelular. Se encuentra muy extendido en la naturaleza, tanto en el ambiente como en animales 1,4. No se ha descrito el contagio de persona a persona, a pesar de que se estima que el 5-10 % de la población es portadora de Listeria en su tubo digestivo, cérvix o vagina 4-6. Está bien documentada la transmisión vertical transplacentaria, a través del canal del parto y mediante la leche materna 4. Excepcionalmente ocasiona brotes epidémicos en unidades neonatales 5,7.
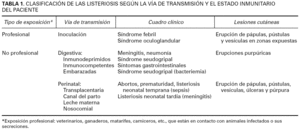
Los cuadros clínicos que produce dependen de la fuente de infección y de la vía de transmisión (tabla 1). Las infecciones por inoculación directa aparecen con frecuencia en veterinarios, matarifes o ganaderos que entran en contacto con las secreciones de un animal infectado 6. Entre 1 y 3 días después del contacto aparece fiebre, malestar general y una erupción de pápulas eritematosas en las zonas expuestas, generalmente manos y brazos, que se acompaña de adenopatías axilares. Hay pacientes que sufren un síndrome febril oculoglandular agudo, con conjuntivitis bilateral y adenitis preauricular.
La vía de transmisión más frecuente es la digestiva, a partir de alimentos contaminados 4,6. Tras un período de incubación de 8 a 14 días empiezan los síndromes febriles, síntomas gastrointestinales inespecíficos autolimitados y, de forma excepcional, erupciones purpúricas 4,6,7. Las personas con alteración de la inmunidad celular o edades extremas de la vida son las más susceptibles de padecer infecciones potencialmente graves, en forma de meningitis y con menor frecuencia, neumonías 5,6,8. Se estima que la mitad de los casos de listeriosis están asociados a trastornos subyacentes de la inmunidad celular (pacientes infectados por el virus de inmunodeficiencia humana, afectados de colagenosis o diabetes o tratados con corticoides sistémicos, inmunosupresores o radioterapia).
Una situación especial es el embarazo; la inmunodepresión celular fisiológica asociada incrementa la susceptibilidad a infecciones por Listeria 5. Las gestantes suelen padecer un síndrome seudogripal autolimitado, no necesariamente grave, pero que siempre se acompaña de bacteriemia 4,6,9. El paso transplacentario de la infección ocasiona la listeriosis neonatal temprana cuando no conduce al aborto. Tras un parto prematuro, el recién nacido presenta signos de sepsis con lesiones cutáneas generalizadas (pápulas, pústulas, púrpura, vesículas y/o úlceras) antes de los 3 días de vida 5. Suele ser característica la aparición de granulomas en la pared posterior de la faringe 1. Una forma especialmente grave es la denominada granulomatosis infantoséptica 8,9, con microabscesos diseminados y una mortalidad superior al 80 % 7. La listeriosis neonatal tardía aparece sobre las 2 semanas posparto y la transmisión se produce desde el canal del parto colonizado. Se manifiesta con meningitis, sin lesiones cutáneas asociadas 6.
El diagnóstico definitivo se establece mediante hemocultivo (en los casos con afectación sistémica) y/o el cultivo de las lesiones cutáneas (en los casos por inoculación y en las erupciones neonatales). Listeria crece bien en agar-sangre y en otros medios de cultivo enriquecidos de uso convencional 8 y puede confundirse con estreptococos hemolíticos, difteroides o enterococos 6,8,9. Para el diagnóstico de las formas neonatales tempranas es muy útil, por su accesibilidad y rapidez, realizar una tinción de Gram del meconio 6. Los estudios serológicos no son útiles para el diagnóstico.
El tratamiento de elección es la ampicilina, mejor asociada a gentamicina en casos graves. Listeria también es sensible a penicilina, eritromicina y tetraciclinas, pero no a cefalosporinas. Para evitar la infección durante la gestación, las embarazadas deberían abstenerse de consumir queso fresco y carnes poco cocinadas. Si en los cultivos de los frotis vaginales crece Listeria, ésta debe erradicarse antes del parto 5,7-9.
Declaración de conflicto de intereses
Declaramos no tener ningún conflicto de intereses.
Correspondencia:
Cristina Heras. Servicio de Dermatología.
Hospital Vall d'Hebron. P.º Vall d'Hebron, 119-129. 08035 Barcelona. España.
38786chm@comb.es
Recibido el 25 de abril de 2005.
Aceptado el 7 de diciembre de 2005.