Varón de 83 años de edad, sin antecedentes de interés, que acude al servicio de urgencias para valoración de lesiones nodulares asintomáticas localizadas en la extremidad inferior derecha. El paciente refería que una de las lesiones tenía 5 meses de evolución y había crecido de forma progresiva, pero que desde hacía unas 4 semanas habían aparecido de forma brusca múltiples lesiones de parecidas características próximas a ella. No presentaba síndrome constitucional ni otra sintomatología sistémica acompañante.
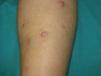
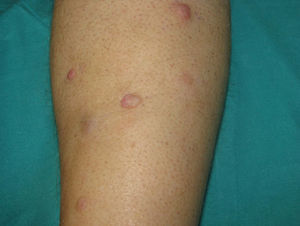
Exploración físicaLesiones cutáneas agrupadas en cara posterior de pierna derecha, en forma de nódulos y placas induradas, de entre 8-13mm de diámetro, eritemato-rosadas e infiltradas a la palpación (fig. 1). En la región inguinal derecha se palpaba una adenopatía, de consistencia dura y adherida a planos profundos.
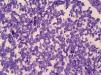
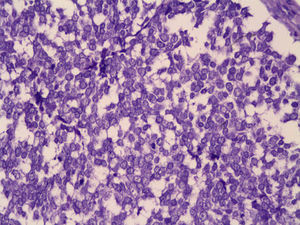
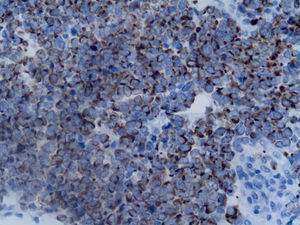
HistopatologíaEl estudio histopatológico mostraba la presencia de un infiltrado en dermis y tejido celular subcutáneo compuesto por agregados de células atípicas pequeñas y azules. Estas células presentaban un núcleo redondo y vesiculoso, con gránulos finos de cromatina, múltiples nucleolos y numerosas figuras mitóticas (fig. 2). La epidermis estaba respetada. El estudio inmunohistoquímico fue positivo para las tinciones con enolasa neural específica (NSE) y citoqueratina (CK)-20 (fig. 3). Las tinciones con S100, LCA (antígeno leucocitario común) y CK-7 fueron negativas.
Exploraciones complementariasSe realizó una analítica completa con marcadores tumorales que fue normal, salvo por la elevación de la β2 microglobulina. El TAC toracoabdominopélvico mostraba una adenopatía inguinal derecha de 3,5 por 2cm, de características tumorales.
¿Cuál es su diagnóstico?
DiagnósticoCarcinoma de células de Merkel metastásico.
Evolución y tratamientoLa PAAF de la adenopatía inguinal derecha fue compatible con metástasis de carcinoma neuroendocrino. Tras ser estudiado el caso en el Comité de Oncología Cutánea se decidió realizar tratamiento paliativo con radioterapia.
ComentarioEl carcinoma de células de Merkel es una neoplasia cutánea maligna, infrecuente pero altamente agresiva, que se origina de las células de Merkel localizadas en el estrato basal de la epidermis.
Ocurre con mayor frecuencia en individuos ≥65 años y en áreas foto-expuestas de cabeza y cuello1,2. Sin embargo, recientemente se ha relacionado un virus, el poliomavirus, con la patogénesis de este tumor (aproximadamente el 80% de los carcinomas de células de Merkel presentan el genoma del poliomavirus, frente al 8-16% de los controles)3.
Clínicamente se desarrolla rápidamente en semanas o meses como un nódulo indurado eritematovioláceo de superficie lisa y brillante, asintomático4. Además de estas formas frecuentes hemisféricas o nodulares, puede manifestarse como una placa indurada, aunque esta forma de presentación es menos frecuente5. Las ulceraciones son infrecuentes y suelen aparecer en tumores avanzados4. Sin embargo, las metástasis satélites no son tan infrecuentes4 como ocurre en nuestro caso.
Afecta predominantemente a la cabeza y el cuello (>50% de los casos); las extremidades se afectan en un 40% y el tronco en menos del 10% de los casos6.
Dadas las características clínicas inespecíficas, el diagnóstico en la mayoría de los casos es histopatológico2,4. El estudio histopatológico muestra una tumoración dérmica, que con frecuencia se extiende al tejido celular subcutáneo. La dermis papilar, la epidermis y los anejos suelen estar respetados. Está compuesto por un infiltrado denso de células monomorfas pequeñas y basaloides, con núcleo hipercromático y escaso citoplasma6.
Dadas sus características citológicas debe ser diferenciado de las metástasis de carcinomas neuroendocrinos viscerales (particularmente del carcinoma de pulmón de células pequeñas) y de algunos tipos de linfomas y melanomas5. El estudio inmunohistoquímico permite distinguir el carcinoma de células de Merkel de estos tumores. El carcinoma de células de Merkel expresa marcadores neuroendocrinos (NSE, cromogranina, sinaptofisina) y marcadores de citoqueratinas de bajo peso molecular (CK-20, CAM 5.2, CK AE1) y es negativa para S100 y LCA (antígeno leucocitario común)2,4,5. Además, el factor de transcripción tiroideo-1 (TTF-1) positivo en el carcinoma de pulmón de células pequeñas es negativo en el carcinoma de células de Merkel4–6.
El pronóstico es malo, debido al alto índice de recurrencias (12-50%), de metástasis ganglionares regionales (17-76%) y de metástasis a distancia (12-50%)2,5.
El factor pronóstico más importante para la supervivencia y el desarrollo de la enfermedad sistémica es la presencia de afectación ganglionar6.
La cirugía tradicional con márgenes de 2-3cm es el tratamiento de elección para los pacientes sin enfermedad metastásica2,4–6. Las metástasis ganglionares deben ser tratadas mediante linfadenectomía radical. En estos casos se recomienda radioterapia postoperatoria sobre la región tumoral y ganglionar4. En los pacientes con enfermedad sistémica se emplea la radioterapia, acompañada o no de cirugía y/o quimioterapia2,4,5.