Sr. Director:
La hiperqueratosis lenticularis perstans (HLP) es un trastorno de la queratinización de herencia autosómica dominante o aparición esporádica1 que afecta por igual a hombres y mujeres de 40-50 años. Se ha descrito su asociación con alteraciones endocrinas, tumores digestivos y cutáneos2,3, y se caracteriza por la presencia de pápulas eritematosas, pequeñas y asintomáticas que, al desprenderse, dejan una depresión hemorrágica característica. Generalmente afectan de forma simétrica al dorso de los pies y las piernas y más raramente a los brazos, los antebrazos, las palmas y las plantas e incluso a la mucosa oral4,5. No hay acuerdo en relación al papel etiopatogénico de la luz ultravioleta6.
Histológicamente se caracteriza por hiperqueratosis ortoqueratósica, eosinófila y compacta, hipogranulosis, adelgazamiento del estrato de Malpigio, dilatación vascular e infiltrado linfocitario en banda en la dermis papilar. El estudio inmunohistoquímico demuestra un predominio de linfocitos T CD4+, que es más evidente en los estadios precoces de la enfermedad. Se han descrito múltiples opciones terapéuticas, aunque ninguna ha demostrado ser eficaz7,8.
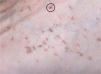
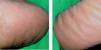
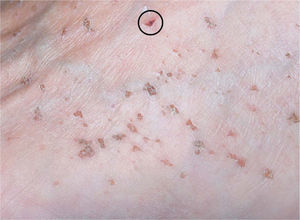
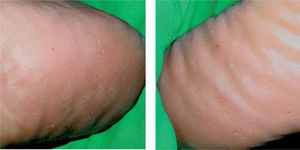
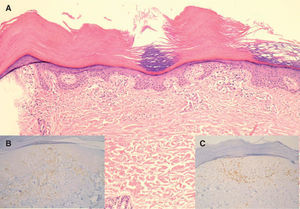
Presentamos un varón diabético de 64 años, que consultó por pápulas hiperqueratósicas, marrones, asintomáticas, que aparecieron progresivamente a lo largo de años, sin relación con la fotoexposición. Se localizaban fundamentalmente en el dorso de los pies, las piernas, los brazos y los antebrazos y, al desprenderse, dejaban puntos hemorrágicos (fig. 1). En las palmas y las plantas se evidenciaban depresiones puntiformes que recordaban a las lesiones punteadas ungueales de la psoriasis (fig. 2). No había antecedentes familiares y el estudio analítico que incluía bioquímica general y perfil tiroideo, resultó normal. La biopsia de una pápula del dorso del pie mostró leve atrofia epidérmica, hiperqueratosis ortoqueratósica eosinófila compacta y leve infiltrado inflamatorio liquenoide en la dermis papilar de predominio linfocitario. El estudio inmunohistoquímico con marcadores linfoides no objetivó predominio de los linfocitos CD4 sobre los CD8 (fig. 3). La aplicación de urea al 30 % cada 12 horas y posteriormente calcipotriol tópico, 2 veces al día, consiguió una mejoría parcial de las lesiones.
Pápula en el dorso del pie (hematoxilina-eosina, x10). A. Hiperqueratosis ortoqueratósica compacta, leve atrofia epidérmica, aplanamiento de las crestas interpapilares y escaso infiltrado inflamatorio linfocitario liquenoide en la dermis papilar. B. Inmunotinción con CD4 (PAP, x20). C. Inmunotinción con CD8 (PAP, x20).
La HLP, descrita por Flegel en 1958, se considera un trastorno de la queratinización de herencia autosómica dominante, aunque la mayoría de los casos son esporádicos, que afecta a pacientes de 40-50 años sin predominio de sexo1. Se ha descrito su asociación con alteraciones endocrinas como la diabetes y el hipertiroidismo, siendo más discutida su relación con tumores digestivos y cutáneos2,3. Hay controversias en cuanto al papel etiopatogénico de la luz ultravioleta, diferenciando algunos autores una forma clásica, hereditaria, y otra esporádica o adquirida, relacionada con la fotoexposición crónica6.
Clínicamente se caracteriza por pápulas eritematosas o marrones de 1-5 mm, asintomáticas, que al desprenderse dejan una depresión hemorrágica característica, que se localizan preferentemente en el dorso de los pies y las piernas y, más raramente en los brazos, los antebrazos y la mucosa oral4. También se ha descrito la posible afectación palmoplantar en forma de pequeñas depresiones, como presentaba nuestro paciente5, y formas unilaterales y localizadas9,10.
De Argila et al publicaron en 19942 una serie de 10 pacientes con HLP con edades comprendidas entre 41-80 años, de los cuales 3 eran casos familiares, 9 presentaron afectación de extremidades inferiores y 5 de extremidades superiores. Sólo 2 padecían alguna alteración endocrina (hipertiroidismo y diabetes tipo 2) y ninguno presentó lesiones palmo-plantares. Nuestro paciente padecía diabetes de años de evolución, pero ante la alta prevalencia de la diabetes en la población adulta y la falta de estudios controlados no podemos descartar su asociación casual2.
Histológicamente se caracteriza por hiperqueratosis ortoqueratósica compacta, asociada o no a paraqueratosis, hipogranulosis, adelgazamiento del estrato de Malpigio e infiltrado linfocitario liquenoide en la dermis papilar. El estudio inmunohistoquímico muestra un predominio de linfocitos CD4+, que es más evidente en los estadios precoces de la enfermedad. Ultraestructuralmente se observa una alteración en el número y la forma de los cuerpos de Odland o queratinosomas5.
Ando et al, en 200611, profundizaron en las diferencias histológicas, inmunohistoquímicas y ultraestructurales de la lesión precoz y tardía de la HLP, concluyendo que las características del estadio precoz eran hiperqueratosis compacta con paraqueratosis focal, hipogranulosis, atrofia epidérmica, marcado infiltrado mononuclear de tipo liquenoide con predominio de linfocitos CD4+ y dilatación vascular superficial. Con microscopio electrónico destacan la presencia de linfocitos con núcleos cerebriformes, cúmulos de filamentos y sustancia amorfa en los corneocitos y alteraciones morfológicas y numéricas de los cuerpos de Odland. Por el contrario, sugirieron que la ausencia, o presencia en menor intensidad, de estas características corresponderían a lesiones ya evolucionadas de la enfermedad11.
El principal diagnóstico diferencial debe realizarse con la poroqueratosis actínica superficial diseminada, la enfermedad de Kyrle, la estucoqueratosis, la acroqueratosis verruciforme de Hopf y el liquen nitidus.
Se han descrito múltiples opciones terapéuticas como los retinoides tópicos y sistémicos, 5-fluorouracilo, derivados de la vitamina D, la terapia PUVA (psoraleno más radiación ultravioleta A), la escisión y la dermoabrasión de las lesiones. Actualmente todas ellas se consideran insatisfactorias por las frecuentes recidivas7,8.
Destacamos la infrecuente presencia depresiones puntiformes palmo-plantares en la HLP y compartimos su controvertida asociación con la diabetes y la fotoexposición.
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.