En 2013 Canoui-Poitrine et al. identificaron tres fenotipos de hidradenitis supurativa (HS) mediante un análisis de clases latentes (LC) basado en las regiones anatómicas afectadas.
ObjetivoMejorar la clasificación de los pacientes con fenotipo glúteo (LC3) dados los diversos tipos de lesiones y diferencias en el perfil clínico.
Material y métodosDiseñamos un estudio bicéntrico que incluyó a todos los pacientes con LC3 (n=83) de dos hospitales terciarios españoles. Realizamos un análisis de conglomerados en dos etapas dentro del grupo LC3 y también comparamos sus características con el resto de los pacientes con HS (n=661).
ResultadosEn comparación con la serie global de HS, los pacientes con LC3 fueron más frecuentemente hombres no obesos, fumadores, con una artritis asociada y con mayor prevalencia de sinus pilonidal. El análisis de los pacientes LC3 resultó en dos grupos: el grupo 1 (38,3%), que incluía pacientes mayores, de sexo femenino, con diagnóstico más tardío de la enfermedad y más trayectos sinusales; y el grupo 2 (61,7%), que englobaba a más hombres con inicio temprano de la enfermedad y más nódulos y lesiones de foliculitis.
LimitacionesLas limitaciones del estudio incluyen su naturaleza retrospectiva, el diseño bicéntrico y el tamaño muestral reducido.
ConclusiónLa presentación clínica heterogénea de la HS hace que sea esencial disponer de una buena clasificación clínica de los pacientes. Como hemos visto, parece que el fenotipo glúteo podría clasificarse en dos «subfenotipos» con perfiles clínicos y, consecuentemente, enfoques terapéuticos diferentes.
In 2013, Canoui-Poitrine et al. identified three hidradenitis suppurativa (HS) phenotypes by a latent class (LC) analysis, based on anatomical sites of involvement.
ObjectiveTo improve the classification of the gluteal phenotype (LC3) patients given their diverse lesion types and differences in clinical profile.
Material and methodsWe designed a bicentric study gathering all LC3 patients (n=83) from two hospitals. We conducted a two-step cluster analysis among them and also compared their characteristics with the rest of the HS patients (n=661).
ResultsCompared with global HS series, LC3 patients were more frequently non-obese men, with smoking habit, an associated arthropathy, and a more frequent history of pilonidal sinus. The analysis of LC3 patients yielded two clusters: cluster 1 (38.3%) included elderly female patients, with later diagnosis of the disease and more sinus tracts; cluster 2 (61.7%) encompassed more men with earlier disease onset and more nodules and folliculitis lesions.
LimitationsThe study's limitations include its retrospective nature, bicentric design, and small sample size.
ConclusionThe heterogeneous clinical presentation of HS makes it essential to have a good classification of the patients. Gluteal phenotype could actually be classified into two “subphenotypes” with a different clinical profiles and management.
La hidradenitis supurativa (HS) es una enfermedad inflamatoria crónica caracterizada por lesiones recurrentes, dolorosas y supurativas localizadas en múltiples regiones. Las lesiones de HS incluyen nódulos inflamatorios y no inflamatorios, abscesos, tractos sinusales y cicatrices hipertróficas. El diagnóstico se realiza clínicamente según la definición de Dessau modificada1–5. Recientemente se ha sugerido que la ecografía podría ayudar en el diagnóstico, la clasificación y el seguimiento del tratamiento de las lesiones al proporcionar información sobre el tipo de lesión, la profundidad y la actividad inflamatoria6.
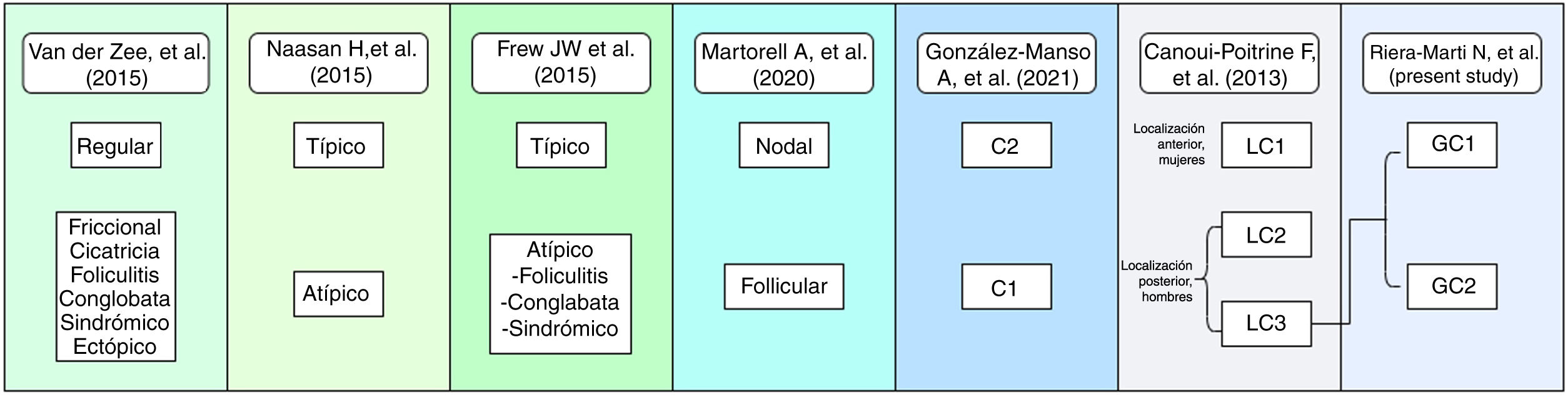
Hasta la fecha, se han realizado varios intentos de clasificar a los pacientes con HS en función de la patogenia y las manifestaciones clínicas2,7–17. En el año 2013, Canoui-Poitrine et al. (C-P)17 identificaron tres fenotipos de HS mediante un análisis de clases latentes basado principalmente en los lugares anatómicos de afectación, y publicaron la clasificación más aceptada hasta la fecha. Últimamente, en el año 2015, Naasan et al.10 propusieron una clasificación “típica/atípica” también basada en la topografía de la lesión. Ese mismo año, van der Zee y Jemec13 sugirieron otra clasificación que comprendía seis grupos siguiendo las características clínicas y epidemiológicas de la enfermedad. En el año 2020, Martorell et al.16 publicaron una nueva clasificación y unos meses más tarde, González-Manso et al., de nuestro grupo de investigación15, propusieron una clasificación de “endotipos” basada en los perfiles morfológicos de los pacientes, y en los principales biomarcadores disponibles mediante un análisis de conglomerados en dos pasos, dando como resultado una clasificación en dos grupos (C1 y C2) que combinaba características de la clasificación de Naasan et al. y Martorell et al.
Centrándonos en la clasificación C-P, uno de los grupos se definió como de “localización glútea” (LC3), compuesto por pacientes con afectación de pápulas y foliculitis localizadas en la región glútea. Los pacientes del grupo LC3 eran en mayor medida de sexo masculino, con una menor frecuencia eran obesos (0,6; 0,3-0,95; p=0,03) y se caracterizaban por presentar una enfermedad de menor gravedad (0,9; 0,7-1,1; p=0,001)17, en comparación con otros pacientes con HS. Sin embargo, siguiendo nuestra práctica clínica, creemos que deberíamos intentar clasificar mejor este grupo, porque hemos observado que los tractos sinusales también están presentes en algunos de estos pacientes, y probablemente los pacientes LC2 y LC3 puedan solaparse (Fig. 1).
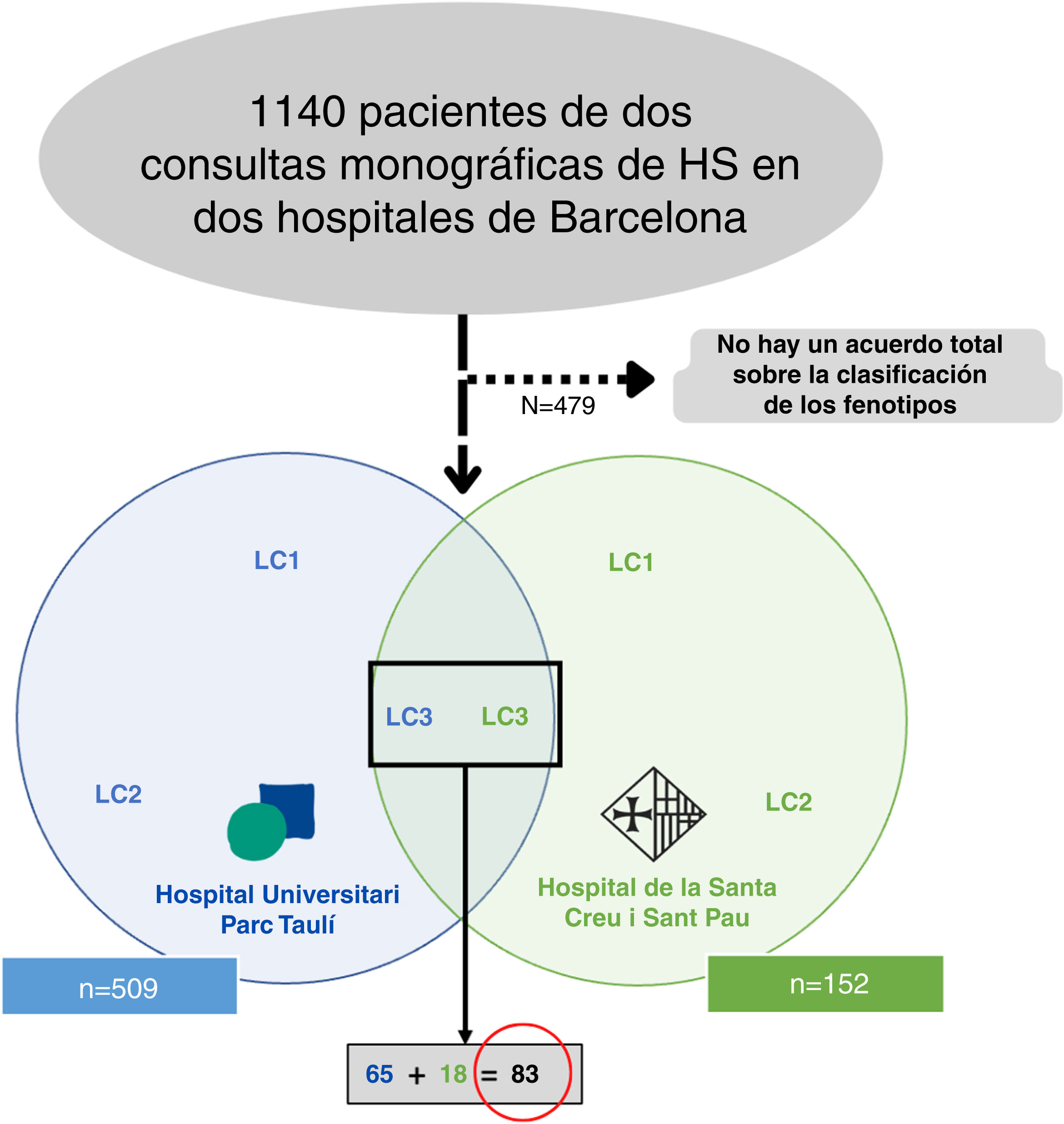
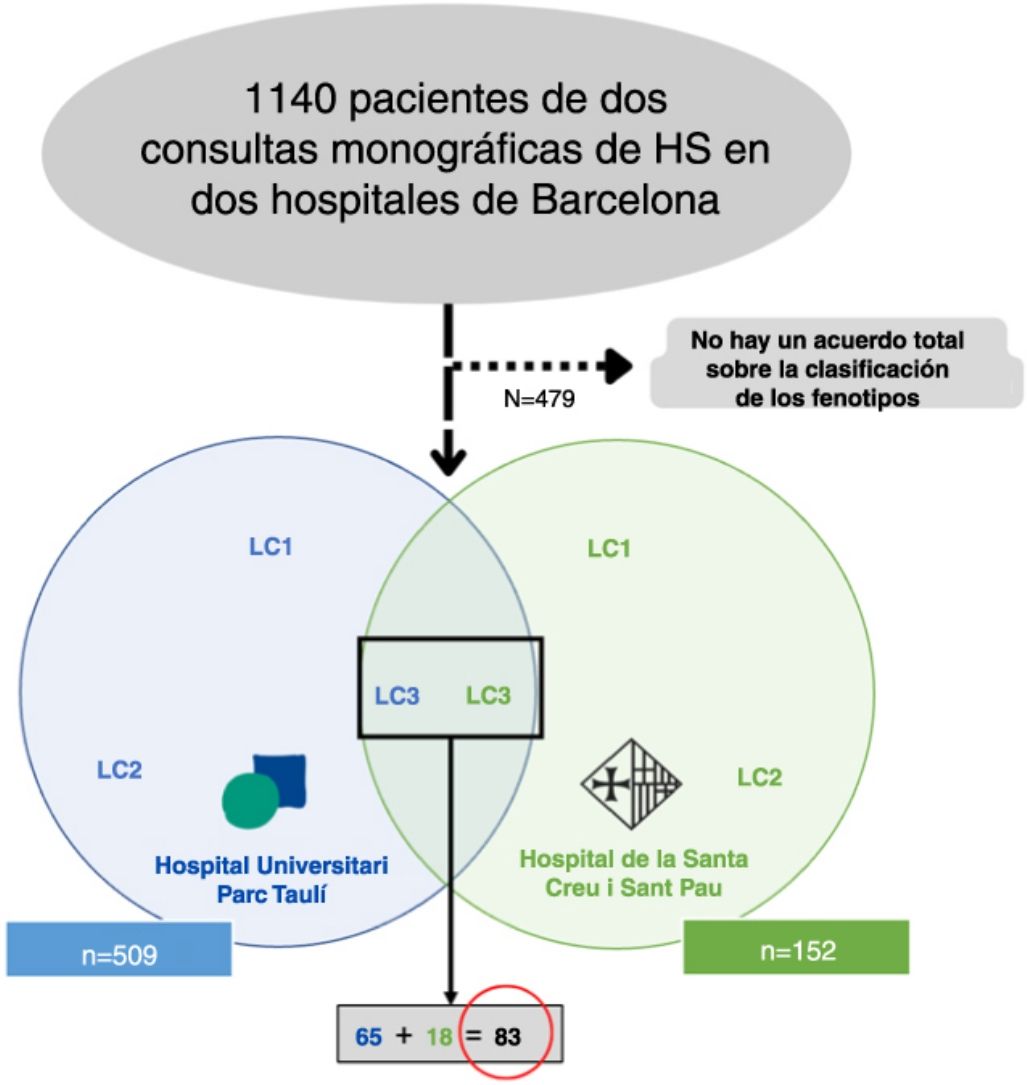
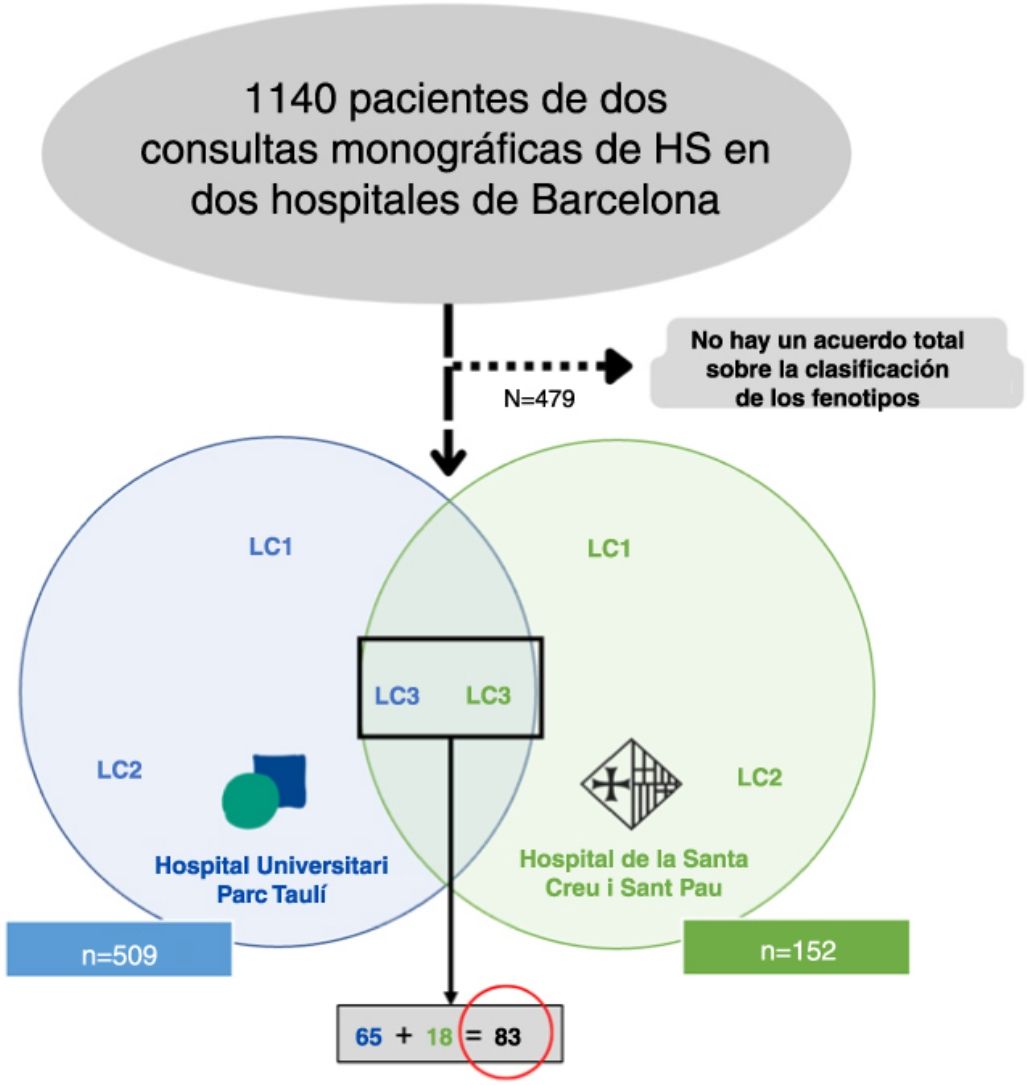
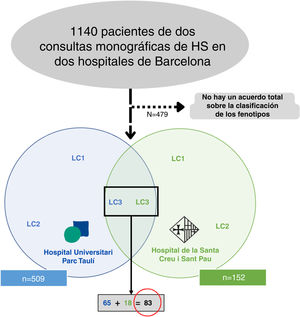
Material y métodosRealizamos un estudio retrospectivo bicéntrico reuniendo a todos los pacientes clasificados como LC3 siguiendo los criterios de la clasificación C-P17 (n=83) de dos consultas monográficas de HS en dos hospitales terciarios de Barcelona, España (Fig. 2). Todos los pacientes fueron incluidos entre mayo de 2014 hasta enero de 2022. Para una mejor clasificación de los fenotipos, todos los pacientes fueron valorados por un primer dermatólogo entrenado de uno de los hospitales mencionados (según aspectos clínicos y pruebas complementarias como ecografía o RM), y el diagnóstico fue validado por un segundo dermatólogo (del otro hospital), basándose en fotografías clínicas. Sólo se incluyeron aquellos pacientes que alcanzaron plena concordancia en la validación. El protocolo del estudio fue aceptado por el comité ético de nuestro hospital. Se obtuvo el consentimiento informado por escrito de todos los participantes en el estudio. De todos los pacientes incluidos se recogieron los siguientes datos demográficos y clínicos: edad, sexo, edad de inicio, IMC, estadio de Hurley, hábito tabáquico, presencia de seno pilonidal y antecedentes familiares de HS. También recogimos información sobre los tratamientos recibidos (dapsona, antibióticos, tratamiento biológico y cirugía).
Se comprobó que los datos incluidos siguieran un patrón de la normalidad. Para la comparación de los pacientes LC3 con el resto de pacientes con HS, se aplicó una prueba de chi-cuadrado a las variables dicotómicas y un test de ANOVA unidireccional a las variables continuas. También se realizaron análisis univariantes y multivariantes con regresión logística. Todos los valores p eran de dos colas y los valores de p<0,05 se consideraron estadísticamente significativos. Los resultados se presentan como media±desviación estándar. También realizamos un análisis de conglomerados en dos pasos entre los pacientes clasificados de fenotipo con “localización en glúteo” o LC3 (IBM SPSS statistics v22®).
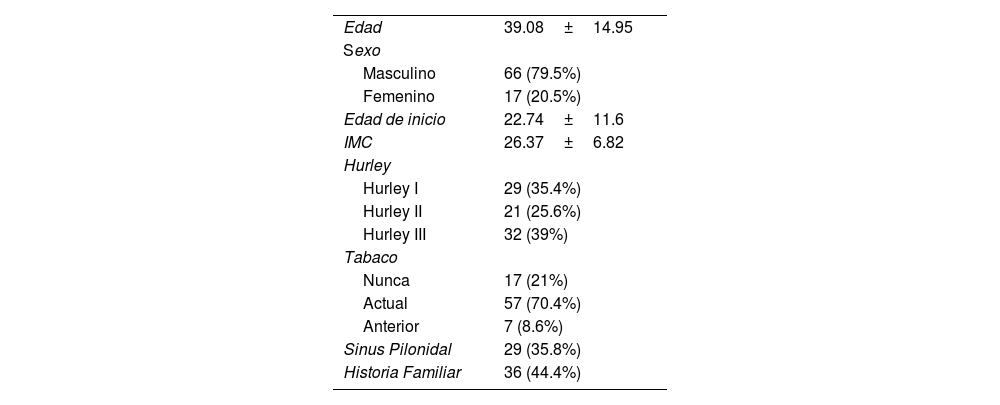
ResultadosDe un número inicial de 1140 pacientes, conseguimos una concordancia total en los fenotipos de 661 pacientes. De la serie global de pacientes con HS de los dos hospitales mencionados, el grupo LC3 representó el 12,55% (83/661), mostrando sus características en la Tabla 1.
Características basales de los pacientes analizados
| Edad | 39.08±14.95 |
| Sexo | |
| Masculino | 66 (79.5%) |
| Femenino | 17 (20.5%) |
| Edad de inicio | 22.74±11.6 |
| IMC | 26.37±6.82 |
| Hurley | |
| Hurley I | 29 (35.4%) |
| Hurley II | 21 (25.6%) |
| Hurley III | 32 (39%) |
| Tabaco | |
| Nunca | 17 (21%) |
| Actual | 57 (70.4%) |
| Anterior | 7 (8.6%) |
| Sinus Pilonidal | 29 (35.8%) |
| Historia Familiar | 36 (44.4%) |
En el análisis bivariado entre los pacientes LC3 seleccionados y el resto de pacientes con HS, obtuvimos que los pacientes con fenotipo LC3 eran con mayor frecuencia hombres (p<0,001), fumadores (p=0. 024), con un IMC inferior (p<0,001), tenían con mayor frecuencia una artropatía asociada (p=0,003), una mayor presencia de un seno pilonidal (p=0,004) y padecían una enfermedad más grave (Hurley III, p=0,014).
Además, los análisis multivariados demostraron que el grupo LC3 estaba en mayor relación con el sexo masculino (p=0,007), un IMC bajo (p=0,015), el consumo de tabaco (p=0,018) y la presencia de una artropatía (p=0,02).
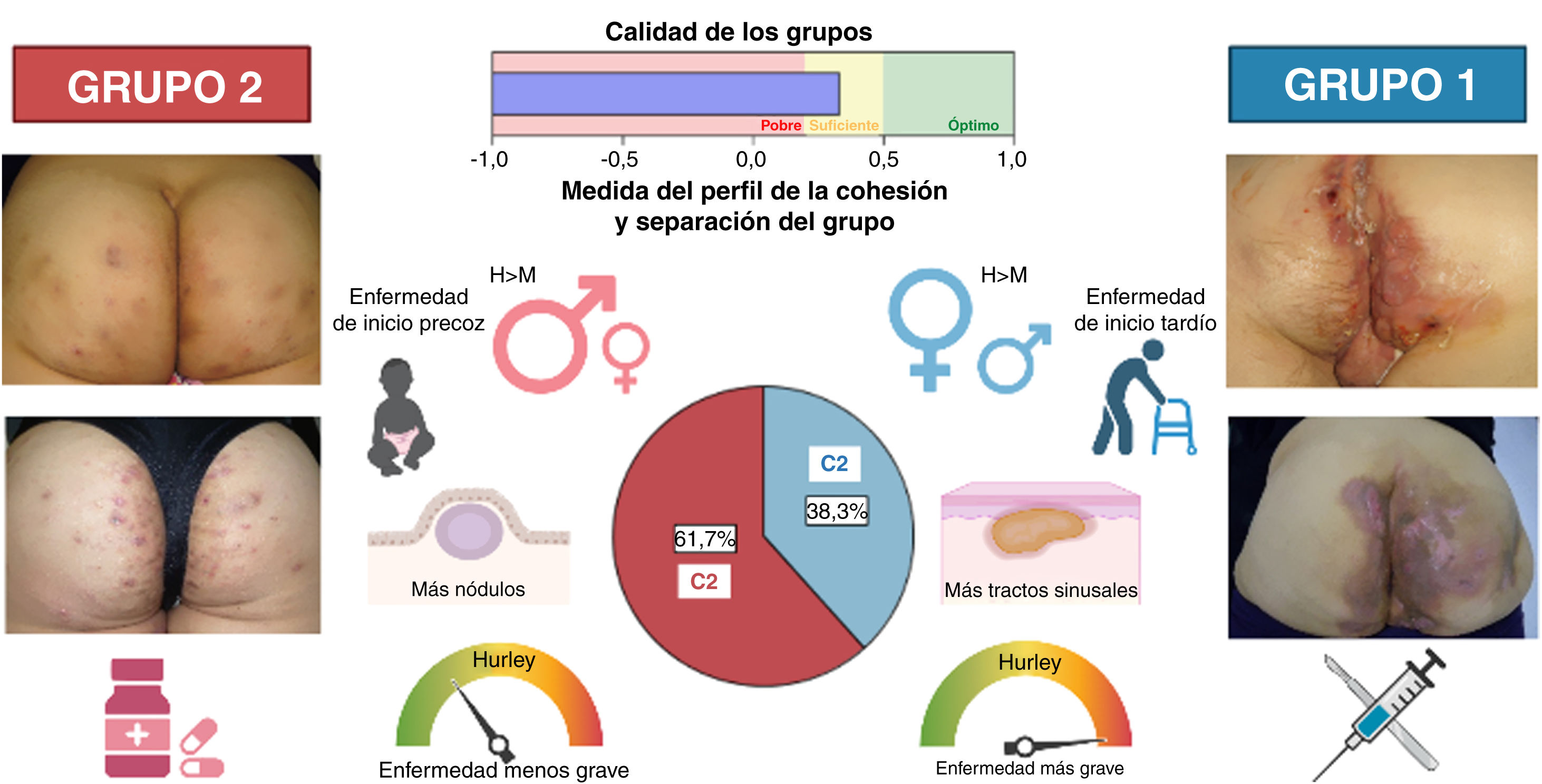
Un análisis de conglomerados en dos pasos entre todos los pacientes con HS LC3 (n=83) arrojó los dos siguientes grupos, presentando una cohesión elevada: el conglomerado 1 (38,3% de los pacientes LC3), el cual incluía a pacientes de sexo femenino y de edad avanzada, presentando un diagnóstico más tardío y más grave (más pacientes Hurley III) de la enfermedad, menos lesiones pilonidales sinusales y más tractos sinusales, en lugar de nódulos y foliculitis; y el conglomerado 2 (61. 7%), que engloba a más hombres con enfermedad menos evolucionada y menos grave, más lesiones pilonidales sinusales y más lesiones de nódulos y foliculitis.
Por último, en lo que respecta al tratamiento, observamos que las intervenciones terapéuticas diferían en función del fenotipo del paciente. Se analizó el uso de antibióticos orales e intravenosos, dapsona, tratamientos biológicos, retinoides y cirugía (sin incluir la simple incisión y drenaje). Los antibióticos orales se utilizaron ampliamente en ambos grupos. Los retinoides se utilizaron con mas frecuencia en los pacientes que presentaban nódulos pero sin tractos sinusales, mientras que el tratamiento biológico, los antibióticos intravenosos y la cirugía se utilizaron más en los pacientes con tractos sinusales. Asimismo, estos tres últimos tratamientos fueron más frecuentes a medida que aumentaba la gravedad de la enfermedad (Hurley III).
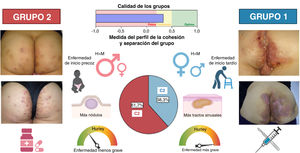
DiscusiónPresentamos aquí un novedoso estudio con una amplia cohorte de pacientes con HS (n=661), centrado en el tercer fenotipo descrito por C-P, el fenotipo LC3 o “localizado en glúteo”. El porcentaje obtenido para el fenotipo LC3 (12,55%) fue inferior al 26% obtenido por C-P17, siendo el menos frecuente de los tres fenotipos de HS descritos. El predominio del sexo masculino y del hábito tabáquico en nuestros pacientes “LC3”, fue comparable a la descripción original de Canoui-Poitrine et al,17 pero, por el contrario, la gravedad de la enfermedad fue mayor que la observada en la serie global de HS. Sin embargo, encontramos dos subgrupos que podían diferenciarse por presentar tipos diferentes de lesión. No todos ellos presentaban “pápulas y foliculitis” como en la descripción original. Dado que los pacientes con LC3 presentan diferentes tipos de lesiones y características clínicas, esto permitiría reclasificar este grupo en dos nuevos grupos o conglomerados que podrían denominarse “subfenotipos” (Fig. 3).
Diagrama que muestra el modelo de conglomerados en dos pasos que da lugar a dos grupos. El grupo 1 (C1), (38,3% de los pacientes con LC3), que incluye más pacientes de sexo femenino, con diagnóstico más tardío, enfermedad más grave y más tractos sinusales; y el grupo 2 (C2), (61,7%), que engloba más hombres con enfermedad menos evolucionada y grave, y más lesiones de nódulos y foliculitis. Además, las intervenciones terapéuticas diferían en función del fenotipo del paciente. La cirugía y los tratamientos biológicos se utilizaron más entre los pacientes C1, mientras que los retinoides y la dapsona fueron más frecuentes en los pacientes C2. H, hombres; M, mujeres.
Uno de ellos (cluster 1 o “fistuloso”) parece estar estrechamente relacionado con el grupo “Inflamatorio” descrito por Martorell et al.16, con una menor carga genética que encaja con un inicio más tardío de la enfermedad, y un menor trastorno de la queratinización u oclusión folicular, ya que presentan menos lesiones de seno pilonidal y menos comedones y lesiones nodulares/foliculitis.
El otro grupo (cluster 2 o “nodular”) parece estar más próximo al fenotipo “Folicular”16 porque en ellos encontramos más signos de trastorno de la queratinización (como más sinus pilonidales), más lesiones nodulares y menos comedones. Además, tienen un inicio más temprano de la enfermedad, lo que traduce una probable mayor carga genética ligada a mutaciones de la gamma-secretasa, descritas previamente12,18,19.
Sin embargo, es probable que estos conglomerados no sean estáticos, sino dinámicos, y a medida que aumenta la gravedad, un conglomerado puede evolucionar hacia otro. En nuestra experiencia clínica, esto significa que a veces un subfenotipo “nodular” (un paciente que hasta ese momento sólo había presentado algunos nódulos y lesiones de foliculitis) evoluciona a un paciente “fistuloso” (de repente presenta un tracto sinusal que afecta a la zona glútea), pero no viceversa.
Del mismo modo, algunos de estos pacientes que inicialmente sólo presentan afectación glútea pueden acabar presentando lesiones en otras regiones anatómicas, evolucionando a fenotipos LC1 o LC2.
Otra cuestión que puede surgir es si estos dos grupos difieren también en el tratamiento. Desde nuestra experiencia, y tras revisar todos los tratamientos recibidos por nuestros 83 pacientes de localización glútea, se ha evidenciado que los pacientes del grupo 1 se suelen tratar con antibióticos intravenosos y tratamientos biológicos, mientras que la dapsona y los retinoides son más utilizados entre los pacientes del grupo dos. Como han descrito recientemente López-Llunell et al20, los tractos sinusales podrían ser un marcador de falta de respuesta a estos fármacos.
En cuanto al tratamiento con cirugía, este tiende a ser más frecuente entre los pacientes del grupo 1, ya que, como se describe en las guías de HS, es la primera elección para los pacientes que no responden al tratamiento médico y se presentan en fases avanzadas21–24.
Sin embargo, no hemos detectado diferencias en el uso de antibióticos orales entre los dos grupos, ya que independientemente del tratamiento de “mantenimiento” que reciben todos los pacientes, frecuentemente utilizamos ciclos de antibióticos cortos durante los brotes24.
Recientemente, Cuenca-Barrales et al.25 publicaron un estudio retrospectivo con 233 pacientes sobre las implicaciones de los fenotipos de HS (inflamatorio (IP) y folicular (FP)) en las decisiones de tratamiento, e informaron que los pacientes IP tenían más probabilidades de ser tratados con corticosteroides sistémicos o adalimumab, mientras que los pacientes FP tenían más probabilidades de ser tratados con anticonceptivos orales combinados. También señalaron que la cirugía, especialmente las extirpaciones amplias, estaba indicada principalmente para las pacientes IP. Los resultados son similares a los observados por nuestro grupo.
Nuestro estudio tiene algunas limitaciones metodológicas. En primer lugar, el tamaño de la muestra fue pequeño, lo que limita su capacidad de generalización. En segundo lugar, el diseño bicéntrico y retrospectivo del estudio añade dificultad a la clasificación del fenotipo del paciente; y aunque todos fueron examinados por un dermatólogo entrenado en una consulta monográfica, la validación del diagnóstico por un segundo dermatólogo, sólo se basó en fotografías clínicas. Además, también se evaluó retrospectivamente el tratamiento de la enfermedad.
ConclusionesEn conclusión, nuestro estudio aportó pruebas de que el fenotipo glúteo podría subclasificarse en dos “subfenotipos” con un perfil clínico diferente y probablemente una patogenia distinta, lo que a su vez podría conducir a un manejo terapéutico diferente. Así que, tal vez, para simplificar e igualar todas las clasificaciones existentes, podríamos decir que todos los pacientes clasificados como LC3 son, en realidad, pacientes “típicos/atípicos” con una afectación glútea restringida. Todo ello apoya la idea de que en la HS, dada su heterogénea presentación clínica, es fundamental disponer de una buena clasificación de los pacientes, para seguir avanzando en el conocimiento de la enfermedad y mejorar su manejo terapéutico. En el futuro serían necesarios más estudios, con poblaciones más amplias, para llegar a una clasificación definitiva.
Conflicto de interesesJorge Romaní ha recibido honorarios de Abbvie, Novartis, Almirall, Janssen, LEO Pharma, UCB y Celgene por su participación en consejos asesores, conferencias y como investigador en ensayos clínicos. Eva Vilarrasa ha recibido honorarios de Amgen, MSD, Gebro, Pfizer, UCB, Lilly, Galderma, Biofrontera, Abbvie, Novartis, Almirall, Janssen, LEO Pharma y Celgene por su participación en consejos asesores, conferencias y como investigadora en ensayos clínicos.