El herpes zóster (HZ) es causado por la reactivación del virus varicela-zóster (VVZ) de su estado latente en los ganglios de la raíz dorsal. Tras su aparición, la complicación más frecuente es la neuralgia posherpética. En raras ocasiones el virus puede afectar las células del asta anterior del nervio espinal, produciendo complicaciones motoras como la hernia fantasma abdominal1. Describimos dos casos que acudieron a nuestro servicio.
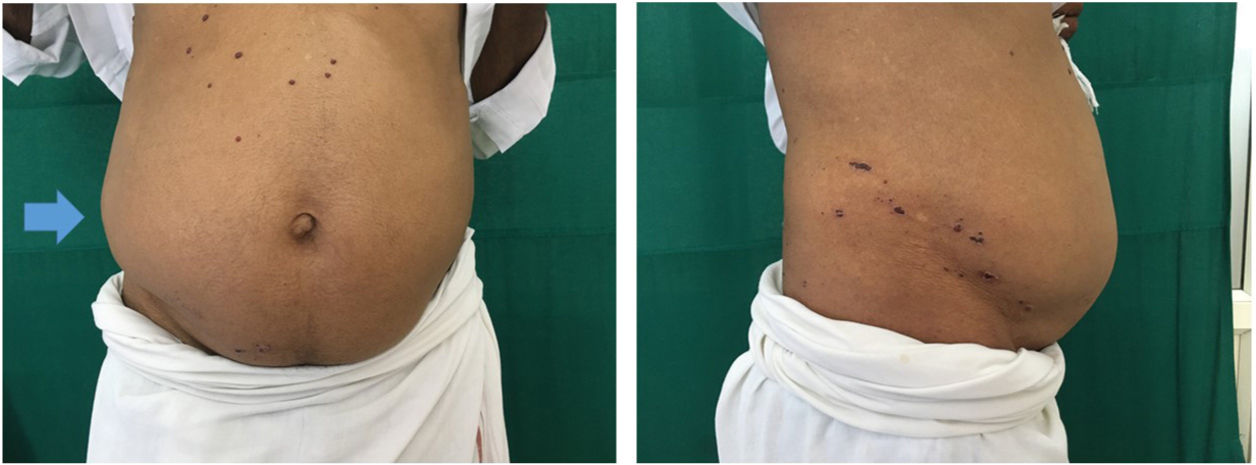
Caso 1: Varón de 72 años que acude por inflamación y dolor en el lado derecho del abdomen de 10 días de evolución. El paciente tiene antecedentes de HZ el mes anterior, tratado adecuadamente con antivirales. En la exploración se evidencian placas hemorrágicas costrosas en el lado derecho del abdomen, afectando a los dermatomas T11-T12. También se aprecia distensión abdominal en el lado derecho y sensibilidad a la palpación (fig. 1). Se realiza ecografía de abdomen y pelvis el mismo día, sin hallazgos anormales. Se diagnostica neuralgia posherpética y hernia fantasma. Se tranquilizó al paciente respecto a la distensión abdominal y explicándole que se resolvería con el paso del tiempo, y se le informó sobre la posible aparición de molestias gástricas. En la revisión, a los tres meses se observó una leve disminución de la distensión, que se resolvió por completo a los 10 meses.
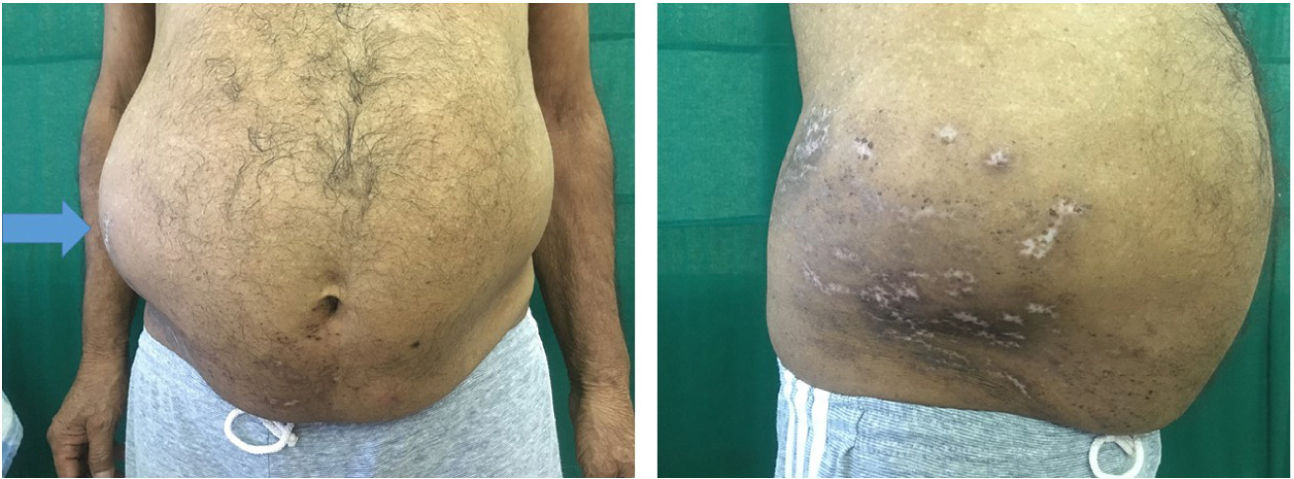
Caso 2: Varón de 69 años con diabetes e hipertensión comórbidas remitido a nuestro servicio. El paciente recibió tratamiento tres meses antes por HZ en los dermatomas T10-T12 derechos. En la exploración se observa la presencia de cicatrices atróficas despigmentadas en el lado derecho del abdomen a lo largo de los dermatomas T10-T12 y distensión abdominal leve (fig. 2). No presenta sensibilidad a la palpación. La ecografía abdominal no evidencia hallazgos anormales y, con el equipo quirúrgico, se confirma el diagnóstico de hernia fantasma. Se tranquilizó al paciente y se le enseñaron ejercicios de fortalecimiento abdominal.
Una pseudohernia se define como «una protrusión de la pared abdominal en ausencia de defectos estructurales, acumulación de líquido o masa, debida a parálisis muscular»2. Entre las causas más comunes se encuentran la radiculoneuropatía diabética, el traumatismo o la lesión de la raíz ventral. La pseudohernia por HZ es una complicación poco frecuente que se produce en 0,17% de los casos3. Ocurre con mayor frecuencia en personas obesas entre mediana y avanzada edad, y según se ha observado, suele afectar al dermatoma T114. Se cree que esta parálisis muscular se debe a la propagación directa del virus desde los ganglios de la raíz dorsal hasta las células del asta ventral y las raíces nerviosas motoras2,3. Su pronóstico suele ser favorable, con una recuperación clínica completa en 55-78% de los casos5,6. Esta entidad se ha descrito en muy pocas revistas de dermatología. Dado que muchos casos acuden para seguimiento a la consulta de dermatología, en los pacientes de edad avanzada se debe tener en cuenta el riesgo de desarrollar pseudohernias. Una observación exhaustiva y una anamnesis detallada pueden facilitar el diagnóstico clínico de esta afección, evitando así estudios diagnósticos e intervenciones quirúrgicas innecesarios. La espera vigilante es la mejor opción terapéutica en estos casos, combinada con ejercicios de fortalecimiento abdominal.
FinanciaciónNo se recibió financiación.
Conflicto de interesesLos autores declaran no tener conflictos de intereses.