El hemangioma microvenular (HMV) es un tumor vascular benigno adquirido poco frecuente, que clínicamente puede confundirse con una lesión maligna1,2, de los que se han publicado alrededor de 67 casos1–4. Sin embargo, solo se ha realizado estudio dermatoscópico en 3 de ellos3–5.
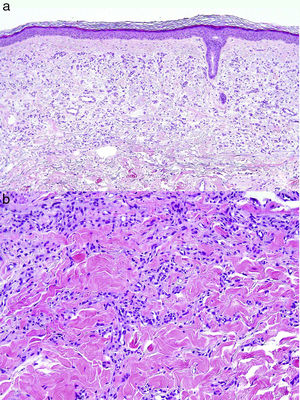
En este trabajo presentamos 3 nuevos casos de HMV, 2 varones y una mujer. En la tabla 1 se recogen los datos clínicos relevantes, y en la figura 1 los hallazgos de la exploración física y dermatoscópica. Las lesiones fueron extirpadas, y los hallazgos histológicos diagnósticos de HMV y superponibles en las 3 (figs. 2 a y b).
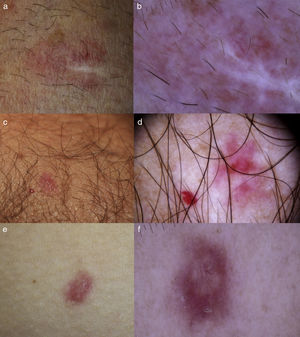
a) Caso 1: HMV en antebrazo derecho en un varón de 67 años. b) Se observa únicamente un área rosada homogénea y telangiectasias finas arboriformes. La zona blanquecina corresponde a la cicatriz de la biopsia. c) Caso 2: HMV (derecha) adyacente a un punto rubí (izquierda) en el antebrazo de un varón de 70 años. d) Imagen dermatoscópica del HMV donde se ve área rojiza homogénea central y telangiectasias finas parcheadas. e) Caso 3: HMV en el costado derecho de una mujer de 32 años. f) En la dermatoscopía se observa un área central de color rosado blanquecino con telangiectasias ramificadas y un seudoquiste de milio en su interior y rodeada por una zona eritematosa con telangiectasias reticulares en la periferia.
El HMV se presenta clínicamente como máculas, pápulas o nódulos de color eritematoso o violáceo, asintomáticas o ligeramente pruriginosas, de crecimiento lento, y a veces múltiples6. Su localización predilecta es el antebrazo, como 2 de los casos que presentamos. También se han descrito en el tórax, abdomen, mentón, piernas o plantas6–9.
La patogenia del HMV es desconocida, aunque se ha relacionado con inmunosupresión1. El primero de nuestros pacientes había recibido tratamiento oncológico y la diabetes se podría considerar como un factor de inmunosupresión en el segundo caso. También se ha asociado a factores hormonales, que explicarían el ligero predominio observado en mujeres7, y probablemente, nuestro tercer caso, desarrollado tras un aborto.
El HMV no se suele sospechar clínicamente. De hecho, el 50% de los casos publicados se extirparon sin ningún diagnóstico clínico. En todos los demás casos el diagnóstico clínico emitido fue incorrecto, siendo el tumor vascular maligno la principal sospecha (sarcoma de Kaposi [SK] y angiosarcoma bien diferenciado), seguido de tumor vascular benigno (hemangioma hemosiderótico, angioma en penacho, angioma capilar, granuloma piógeno, angiolipoma o angioqueratoma). Algunos casos, incluidos los que se presentaron como lesiones múltiples, se confundieron con leiomiomas, dermatofibromas, nevos nevocelulares, quistes epidermoides y enfermedades inflamatorias1–10.
En la dermatoscopía, tanto nuestros casos como los otros 3 publicados, mostraron un tono rosado y telangiectasias finas3–5. En 2 de ellos había además glóbulos rojos4,5, que faltaban en el tercero3 y en todos los nuestros (tabla 1). En 2 pacientes se observó una retícula de pigmento periférica. El tono rosado y las telangiectasias finas arboriformes se pueden ver también en el carcinoma basocelular superficial (CBCs), el SK inicial y la leishmaniasis cutánea (LC); por lo que estas lesiones podrían ser indistinguibles del HMV. Sin embargo, en el HMV faltarían otros hallazgos característicos del CBCs como los nidos y glóbulos gris azulado, las estructuras en hoja de arce, las ruedas de carro o las erosiones superficiales. En el SK inicial también puede haber descamación superficial y retícula periférica de pigmento, pero el tono de fondo puede ser más azulado y, aunque es poco frecuente se puede observar el característico patrón descrito como «en arcoíris». Por su parte, en las lesiones de leishmaniasis cutánea es frecuente ver un fondo anaranjado (que orienta hacia la etiología granulomatosa del proceso), terrones blanco-amarillentos que semejan «lágrimas amarillas», y en las lesiones más evolucionadas, ulceración central rodeada de hiperqueratosis descrita como «patrón en estallido de estrellas blanco»9.
Casos de hemangioma microvenular publicados con descripción dermatoscópica
| Caso | Autor/año | Edad | Sexo | Comorbilidad | Descripción clínica | Tiempo de evolución | Localización | Tamaño (mm) | Síntomas | Factor predisponente | Diagnóstico diferencial | Dermatoscopía |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | Fernández-Morano (2016) | 35 | F | No | Pápula eritematosa con halo blanquecino | 8 meses | Abdomen | 10×5 | No | No | NR | Fondo rosado Descamación Retícula de pigmento fina en la periferia |
| 2 | Rivas-Tolosa (2016) | 31 | F | Síndrome de nevus displásico MM in situ (3 años antes) | Mácula eritemato-violácea | Un año | Tórax | 7 | No | No | NR | Fondo rosado Glóbulos rojos pequeños |
| 3 | Scalvenzi (2007) | 31 | F | No | Placa eritematosa | 6 meses | Dorsal | 20×10 | No | No | NR | Fondo rosado Glóbulos rojos de distinto tamaño Retícula de pigmento fina en la periferia |
| 4 | Serie actual | 67 | M | Ca. de pulmón metastásico (RT+QT) (18 años antes) Valvulopatía aórtica | Placa eritematosa de 20mm de diámetro (fig. 1a) | Varios años | Antebrazo derecho | 20 | No | Inmunosupresión | CBC MM amelanótico Lupus cutáneo Linfoma | Fondo rosado Telangiectasias finas arboriformes |
| 5 | Serie actual | 70 | M | Diabetes mellitus tipo II, HTA y dislipemia | Mácula eritematosa de 6×8 mm (fig. 1c) | Un año | Antebrazo derecho | 6×8 | Prurito ocasional | Inmunosupresión | Sarcoma de Kaposi Hemangioma elastótico adquirido | Fondo rosado Telangiectasias finas |
| 6 | Serie actual | 32 | F | Aborto espontáneo hacía un mes (8.ª semana de gestación) | Pápula eritematosa de 7×5mm (fig. 1e) | 4 meses | Tórax | 7×5 | Prurito ocasional | Hormonal | Leishmaniasis Araña vascular | Fondo rosado Telangiectasias finas Un glóbulo blanco |
Ca: carcinoma; CBC: carcinoma basocelular; F: femenino; HTA: hipertensión arterial; M: masculino; MM: melanoma; NR: no registrado; RT: radioterapia; QT: quimioterapia.
El diagnóstico definitivo del HMV es histológico observándose en dermis papilar y reticular una proliferación vascular mal definida, de pequeños vasos de paredes finas, compuestas por una única capa de células endoteliales y luces colapsadas sin signos de atipia, algunas veces agrupadas en lóbulos5, que recuerdan a los observados en el angioma en penacho, acompañados en ocasiones de un infiltrado linfoplasmocitario2. La inmunohistoquímica es positiva para CD31, CD34, el marcador de angiogénesis WT1, y negativa tanto para el marcador de diferenciación linfática D2-40, como para GLUT-1 (específico de hemangioma infantil) y el herpesvirus VIII (positivo en SK)10.
En conclusión, presentamos 3 casos de HMV, 2 de ellos localizados en el antebrazo de pacientes de edad avanzada en posible relación con inmunosupresión y uno en el tórax de una mujer joven con antecedente de aborto reciente. El estudio dermatoscópico en estos 3 pacientes reveló un fondo rosado y telangiectasias finas. A diferencia de los casos publicados, no se han observado glóbulos rojos ni retícula de pigmento periférica. Los hallazgos dermatoscópicos, aunque no permiten realizar el diagnóstico, facilitan la distinción con muchas de las lesiones incluidas en el diagnóstico diferencial, aunque no con todas. Es por lo tanto necesario aportar más casos de HMV con estudio dermatoscópico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.