Los pelos indeseados son un problema frecuente para el cual se han desarrollado diferentes tipos de luz como tratamiento de elección.
Desde que en 1996 la Food and Drug Administration (FDA) aprobó el primer láser para depilar, se han hecho muchos avances en la tecnología basada en la luz y los láseres.
Los láseres y las fuentes de luz intensa pulsada (IPL) con longitudes de onda en el espectro del rojo o casi el infrarrojo (de 600 a 1.200 nm) son los más utilizados para eliminar el pelo, ya que tienen como diana la melanina de la vaina del pelo, la del epitelio del folículo piloso y la de la matriz.
El propósito de esta revisión es describir y comparar los diferentes métodos de fotodepilación disponibles actualmente.
Unwanted hair is a common problem for which different types of light therapy have been developed as the treatment of choice. Since 1996, when the American Food and Drug Administration approved the first laser therapy for depilation, much progress has been made in light-based technology and lasers. Lasers and intense pulsed light sources with red or near infrared wavelengths (600 to 1200 nm) are the most widely used for removing hair as they target the melanin of the hair shaft, hair follicle epithelium, and hair matrix. The aim of this review is to describe and compare the different photodepilation methods currently available.
En 1959 Maiman1 desarrolló, basándose en el concepto de emisión estimulada introducido por Albert Einstein2 en 1917, el primer láser de la historia. No obstante, el verdadero impulsor de la aplicación de esta revolucionaria tecnología en el campo de la Dermatología es L. Goldman, quien en 1963 propuso la utilización del láser de rubí en diferentes procesos cutáneos3-5.
En 1984 Anderson y Parrish6 introdujeron el concepto de fototermólisis selectiva, principio que revolucionó las bases físicas sobre las que asienta la aplicación médica de las fuentes de luz, y que ha permitido el revolucionario avance que ha sufrido esta tecnología en las últimas dos décadas.
Bases físicas de la interacción luz-tejidosLa luz es una radiación electromagnética que incluye un amplio espectro de longitudes de onda (desde los rayos X hasta las ondas de radio).
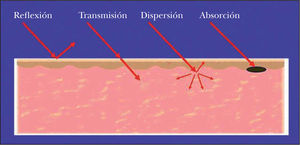
Cuando irradiamos un tejido, en nuestro caso la piel, con una fuente de luz, se producen varios fenómenos físicos importantes (fig. 1). Por la diferencia de coeficientes de refracción entre el aire y el estrato córneo, parte de la radiación es reflejada. De la radiación que penetra en el tejido o la radiación transmitida parte sufre un fenómeno de dispersión. Finalmente la radiación que alcanza la diana tisular puede entonces ser absorbida por dicha estructura. Para que esta estructura o diana absorba la radiación emitida es imprescindible que contenga una sustancia o molécula, que por sus características físico-químicas sea capaz de absorber dicha radiación. A esta molécula que absorbe una determinada longitud de onda se la llama cromóforo.
El principio físico básico en el cual se fundamenta la aplicación médica de fuentes de luz es la absorción. Para que exista alguna reacción biológica es indispensable que se produzca previamente la absorción de la radiación utilizada por el cromóforo. La energía de la radiación absorbida por la diana tisular se transforma, pudiendo tener diversos efectos: fototérmico (aumento de temperatura), fotoquímico (modificación de la estructura molecular), fotomecánico (expansión térmica rápida que induce ondas acústicas) o fluorescencia (emisión de fotones con otra longitud de onda). En el caso de la fotodepilación el efecto buscado es el fototérmico, es decir, el aumento de temperatura de la estructura folicular, para su destrucción.
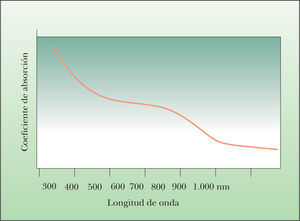
Cada cromóforo tiene la capacidad de absorber ciertas longitudes de onda. Este hecho es muy importante, ya que el perfil de absorción del cromóforo nos va a determinar cuáles son las longitudes de onda que se deben utilizar para tratar ese cromóforo en concreto. Por este motivo debemos conocer a qué longitudes de onda se encuentran los picos de absorción de cada cromóforo. En el caso de la fotodepilación el cromóforo diana es la melanina, pigmento intracelular que se caracteriza por presentar coeficientes de absorción elevados para todas las longitudes de onda del espectro visible, pero en relación inversa a la longitud de onda, es decir, el coeficiente de absorción disminuye a medida que aumenta la longitud de onda (fig. 2).
La longitud de onda de la radiación utilizada no es importante sólo porque nos determina la especificidad por un cromóforo determinado, sino porque de ella depende también la capacidad de penetración. En las longitudes de onda con baja absorción por el agua (entre los 400 y los 1.000nm), a medida que aumenta la longitud de onda disminuye el fenómeno de dispersión en la dermis, por lo cual aumenta la capacidad de penetración de dicha longitud de onda (fig. 3).
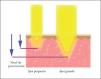
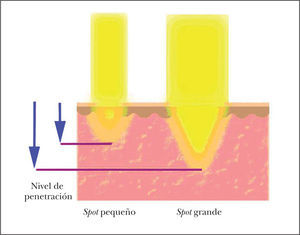
Aunque la longitud de onda es el principal factor determinante de la capacidad de penetración de la radiación utilizada, otro parámetro que también la puede limitar es el tamaño del spot o área de disparo. Para una determinada longitud de onda, a mayor tamaño del spot mayor capacidad de penetración (fig. 4). Esto se debe a una atenuación cónica del haz de luz por el fenómeno de dispersión.
Fototermólisis selectivaComo hemos comentado anteriormente este término fue introducido por Anderson y Parrish6 en 1984. Como su nombre indica el objetivo es la destrucción selectiva de una estructura tisular, mediada por un aumento de temperatura, inducido por una fuente de luz. Para conseguir una fototermólisis selectiva existen tres parámetros importantes que debemos tener en cuenta:
- 1.
Longitud de onda adecuada. La longitud de onda debe ser absorbida por el cromóforo diana y debe tener la capacidad de penetrar a la profundidad a la que se encuentra dicho cromóforo.
- 2.
Duración de pulso. La duración de la exposición del cromóforo al haz de luz debe ser inferior al tiempo de relajación térmica (TRT) del mismo. El TRT es el tiempo que tarda el cromóforo en reducir a la mitad la temperatura que ha alcanzado tras la exposición a la radiación. Como el enfriamiento del cromóforo se produce por dispersión del calor a los tejidos vecinos, el TRT en realidad es un indicador de a partir de qué momento la radiación aplicada puede inducir un calentamiento de los tejidos vecinos por transmisión del calor generado en la diana. Dado que pretendemos evitar dañar estos tejidos vecinos, deberemos evitar que el pulso supere el TRT. Por lo general el TRT es directamente proporcional al tamaño de la diana tisular.
- 3.
Fluencia suficiente. La densidad de energía, medida en J/cm2, suministrada en el tiempo de exposición debe ser suficiente para producir la destrucción de la diana tisular.
En el tratamiento mediante fuentes de luz se han desarrollado fundamentalmente dos tipos de equipos:
LáserEl término láser es un acrónimo de la expresión light amplification by stimulated emisión of radiation. Estos equipos utilizan un medio (sólido, líquido, gas o diodo) que es estimulado mediante una fuente de energía determinada para generar fotones. Las principales características de la luz emitida por estos equipos son el monocromatismo (emite una sola o pocas longitudes de onda), la coherencia temporal y espacial (todas las ondas emitidas alcanzan el pico y el valle en el mismo instante, es decir, están en fase) y la colimación (todas las ondas emitidas son paralelas y tienen la misma dirección).
Luz intensa pulsadaEsta luz se diferencia del láser por ser policromática (la radiación emitida incluye múltiples longitudes de onda, que habitualmente oscilan entre los 400 y los 1.500nm) y no es coherente espacial ni temporalmente (las ondas no están en fase y no son paralelas).
Bases físicas aplicadas a la fotodepilaciónEl crecimiento excesivo de pelo en zonas no deseadas puede ser resultado de varios factores, desde causas hereditarias y alteraciones hormonales hasta por algunos fármacos. Los métodos clásicos de depilación, como el afeitado, las pinzas, la cera y cremas depilatorias, pueden producir irritación y no inducen una disminución permanente de la cantidad de folículos7,8. Hasta la introducción de los sistemas de fotodepilación, la electrólisis era el único método capaz de conseguir esta reducción, a costa de un riesgo no despreciable de inducción de cicatrices y alteraciones de la pigmentación9,10.
En 1996 la Food and Drug Administration (FDA) aprobó el primer sistema de fotodepilación permanente. Desde entonces los avances en la mejora de los equipos y protocolos de tratamiento han sido incesantes.
La fotodepilación es un sistema efectivo para la reducción progresiva y a largo plazo de la cantidad de pelo en zonas no deseadas. El término «depilación definitiva» es excesivamente taxativo, ya que implica una eliminación permanente del 100 % del pelo de la zona tratada. Con la tecnología disponible actualmente es imposible alcanzar este objetivo, ya que estadísticamente no es posible eliminar el 100 % del pelo, y porque pueden existir, sobre todo en zonas como la cara, estructuras foliculares no desarrolladas que se pueden activar en ciertas circunstancias como cambios hormonales e ingesta de algunos fármacos. En estas situaciones se puede producir la aparición de pelo «nuevo» en zonas previamente depiladas. Por este motivo son preferibles expresiones como depilación a largo plazo o semipermanente.
Como se ha comentado anteriormente, la absorción de la radiación aplicada es la condición indispensable para la obtención de una respuesta biológica. En el caso de la fotodepilación el cromóforo diana es la melanina del folículo. Para conseguir una reducción permanente de las estructuras foliculares es imprescindible dañar las estructuras germinales del citado folículo (bulbo y promontorio), que característicamente son estructuras no pigmentadas. La melanina que absorbe la radiación se encuentra en el tallo piloso, el epitelio folicular y la matriz. Éstas serán las estructuras que absorberán la radiación aplicada. Para conseguir dañar las estructuras germinales el calor generado deberá ser conducido a ellas desde las estructuras pigmentadas. Para que se produzca esta conducción es indispensable que estructuras germinales y pigmentadas estén en estrecha proximidad o contacto, hecho que sólo se produce en la fase de anágeno. Es por ello que en cada tratamiento de fotodepilación se eliminarán definitivamente sólo aquellos folículos que se encuentren en dicha fase. El resto de folículos presentará un recrecimiento habitualmente retrasado respecto a áreas no tratadas.
El porcentaje de cabellos en anágeno puede variar en función de la localización anatómica, lo que justifica la diferente respuesta de las distintas zonas anatómicas y la variación en el número de sesiones necesarias para conseguir los mismos resultados.
Las fuentes de luz y los láseres habitualmente utilizados en fotodepilación emiten radiación en el espectro rojo o infrarrojo cercano (entre 600 y 1.200nm).
A estas longitudes de onda la melanina presenta coeficientes de absorción11-14 y una capacidad de penetración dérmica suficientes15.
Modificaciones recientes en el concepto de fotodepilación tradicionalFotodepilación del pelo no pigmentadoEl cromóforo diana principal en fotodepilación es, como se ha comentado anteriormente, la melanina. Por este motivo, basándonos en el principio de fototermólisis selectiva, tan sólo el cabello pigmentado es susceptible de ser tratado mediante fotodepilación. La ausencia de melanina en los no pigmentados o la presencia de otros pigmentos sin capacidad para la absorción de la radiación utilizada (feomelanina) determinarían la ausencia de respuesta biológica a su aplicación. Recientemente han aparecido una serie de trabajos que analizan la utilidad de algunas fuentes de luz y equipos de radiofrecuencia16-18 para eliminar el pelo no pigmentado. Muchos de estos estudios presentan tiempos de seguimiento excesivamente cortos o están financiados por las propias casas comercializadoras de los equipos, motivando una posible pérdida de objetividad en su evaluación. El tiempo confirmará si estas observaciones nos permitirán reorientar el tratamiento de estos pacientes con pelo poco o nada pigmentado, que no se benefician de la tecnología disponible actualmente.
Super Hair RemovalRecientemente se ha desarrollado una nueva tecnología de fotodepilación que aplica un principio diferente al de la fototermólisis selectiva. Basa su eficacia en inducir un calentamiento no selectivo del folículo piloso y la dermis a temperaturas subletales (unos 45°C). El mantenimiento de esta temperatura inferior pero durante períodos de tiempo superiores a los de la fotodepilación convencional, debería inducir un daño a las estructuras foliculares y su eliminación progresiva. Para conseguir este objetivo el equipo pionero en esta tecnología utiliza un láser de diodo de 810nm. Emite pulsos de corta duración y fluencia (10J/cm2), pero con una alta frecuencia de disparos (10Hz). La aplicación de sucesivos pases de estos trenes de pulso induciría un aumento progresivo de la temperatura hasta conseguir los niveles deseados.
El calentamiento difuso de la dermis y el equilibrio térmico que se establece con el folículo permitiría afrontar el tratamiento de folículos de pequeño calibre y con escaso pigmento, difíciles de tratar con la tecnología tradicionalmente utilizada, al depender ésta de la presencia del cromóforo en el folículo. A pesar de los aparentes buenos resultados presentados hasta el momento, no existen trabajos científicos protocolizados y con un tiempo de seguimiento suficiente para confirmar la utilidad de esta nueva tecnología.
Teoría extendida de fototermólisis selectivaAparte de la longitud de onda, otro parámetro determinante de la efectividad en la fotodepilación es la duración de pulso19,20. Para reducir este daño térmico a los tejidos vecinos la duración del pulso debe ser inferior al TRT del folículo piloso, que dependiendo del diámetro del folículo oscila entre 10 y 60 mseg6,13,19. Este hecho justifica que la mayoría de equipos de fotodepilación emitan la radiación en pulsos con duraciones en el rango de los 10-100 mseg.
Como se ha comentado anteriormente, las estructuras germinales, responsables del recrecimiento folicular, se encuentran a distancia de las estructuras pigmentadas, auténticas dianas de la radiación aplicada. Por este motivo, algunos autores proponen utilizar duraciones de pulso superiores al TRT del folículo, con el objeto de permitir una transmisión térmica de dichas dianas pigmentadas a las estructuras germinales y conseguir así depilaciones más efectivas20. Este concepto forma parte de una teoría extendida de la fototermólisis selectiva que considera la posibilidad de destruir dianas foliculares por medio de la difusión de calor desde las zonas pigmentadas a las estructuras vecinas más que por calentamiento directo de las mismas21. Se han publicado algunos trabajos que utilizan estas duraciones de pulso superiores a 100 mseg que han conseguido depilaciones a largo plazo sin efectos secundarios22,23.
Otras consideraciones previasFotodepilación y fototipos altosLa presencia de melanina en la epidermis implica la posibilidad de absorción de la radiación utilizada a este nivel, y en consecuencia implica un riesgo de quemadura, cicatrices y alteraciones de la pigmentación. Este riesgo aumenta al incrementarse la cantidad de pigmento epidérmico y justifica el mayor riesgo de efectos secundarios que se observan en fototipos altos o pieles bronceadas, y son la base por la cual tradicionalmente se desaconseja la práctica de estos tratamientos en épocas de intensa exposición a radiaciones ultravioleta. Este riesgo es también directamente proporcional a la afinidad que la melanina tenga por la radiación utilizada y justifica que las longitudes de onda más cortas (luz intensa pulsada [IPL], láser de rubí, láser de alejandrita) sean menos recomendables en estas circunstancias (fototipos altos y épocas estivales), en las que las más largas (láser de diodo y láser neodymium:yttrium-aluminium-garnet [Nd:YAG]) resultan más seguras.
Para minimizar el riesgo de daño epidérmico los equipos de fotodepilación utilizan sistemas de enfriamiento basados en la aplicación de geles conductores transparentes, sprays de criógeno, emisores de aire frío o sistemas de enfriamiento por contacto. Aparte de reducir la temperatura epidérmica y minimizar el riesgo de quemadura, el efecto anestésico del enfriamiento disminuye el dolor asociado al tratamiento24,25 y permite administrar fluencias superiores para optimizar los resultados.
Otro de los mecanismos que permite reducir el riesgo de quemaduras en pacientes con fototipos altos es la utilización de pulsos más largos. El TRT de la epidermis es de aproximadamente 10 mseg. La emisión de la radiación en pulsos de duración superior a este intervalo va a permitir la dispersión del calor a estructuras vecinas, lo cual asociado a la utilización de sistemas de enfriamiento va a evitar la excesiva concentración de calor en esta estructura.
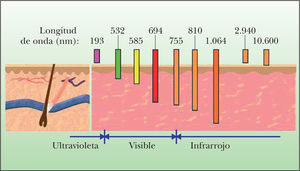
Fuentes de luz en fotodepilaciónExisten actualmente varios láseres y sistemas de IPL que emiten energía a la longitud de onda y duración de pulso adecuadas para su aplicación en fotodepilación. Los sistemas aprobados por la FDA para fotodepilación son: el láser de rubí de pulso largo (694nm), el de alejandrita de pulso largo (755nm), el de diodo (800-810nm), el Nd:YAG (1.064nm) Q-Switch y de pulso largo y las fuentes de IPL (590-1.200nm).
Láser de rubí de pulso largo (694nm)El primer estudio clínico controlado que utilizó el láser de rubí de pulso largo para fotodepilación fue publicado por Grossman et al26. Trataron a 13 pacientes con pelo oscuro con un tamaño de spot de 6mm y unas fluencias entre 20 y 60J/cm2 en la espalda y los muslos. Las biopsias realizadas inmediatamente después del tratamiento demostraron la presencia de daño térmico selectivo en los folículos pilosos pigmentados, y las biopsias efectuadas dos años después mostraron un aumento del número de folículos miniaturizados, similar a los hallazgos en la alopecia androgenética27. Desde entonces múltiples estudios11,28-31 han demostrado, utilizando diferentes duraciones de pulso y fluencias, reducciones entre un 20 y un 60 % del pelo tres meses después de un único tratamiento. Este porcentaje se incrementa al aumentar el número de sesiones. Los efectos secundarios descritos con este láser incluyen la aparición de ampollas, costras, púrpura, hipo e hiperpigmentaciones transitorias y son debidos al calentamiento de la melanina epidérmica, siendo por ello más frecuentes en fototipos altos o pieles bronceadas.
Si bien fue inicialmente una de las longitudes de onda más utilizadas en esta indicación, actualmente ya no es una de las opciones habitualmente ofrecidas en el mercado para la eliminación permanente de pelo.
Láser de alejandrita de pulso largo (755nm)Con una longitud de onda de 755nm el láser de alejandrita ofrece capacidad de penetración algo mayor y un coeficiente de absorción menor para la melanina que el láser de rubí. Diversos estudios han obtenido reducciones de entre un 20 y un 50 % después de una sola sesión de tratamiento32,33 mediante esta longitud de onda. Las duraciones de pulso recomendadas por los equipos comercializados suelen oscilar entre los 5 y los 20 mseg. La utilización de los pulsos más largos permite minimizar el riesgo de quemadura, por lo cual los efectos secundarios son menores 34. A pesar de existir estudios que demuestran la seguridad de este láser35-39, la todavía relativamente alta absorción de esta longitud de onda por parte de la melanina determina que su utilización en pacientes con fototipos altos o bronceados deba ser conservadora, por el riesgo de aparición de ampollas o hipo-hiperpigmentaciones secundarias.
Aunque ha sido tradicionalmente considerado como el láser más eficaz en los procedimientos de fotodepilación, como comentaremos posteriormente, estudios prospectivos y aleatorizados más recientes no han encontrado diferencias significativas en lo que a eficacia se refiere entre las diferentes longitudes de onda disponibles.
Láser de diodoEl láser de diodo semiconductor emite radiación en el rango comprendido entre los 800 y 810nm del espectro electromagnético. A esta longitud de onda la melanina presenta un coeficiente de absorción suficiente para justificar su eficacia en fotodepilación, siendo este coeficiente de absorción inferior al de longitudes de onda menores como el del láser de rubí o de alejandrita. Esto justifica un perfil de seguridad algo mayor en pacientes con fototipos altos. Varios estudios38-42 han demostrado su eficacia en esta indicación. En un estudio prospectivo con 50 pacientes con fototipos II y III, Lou et al41 mostraron un crecimiento de folículos que oscilaba entre el 47 y el 66 % seis meses después de dos sesiones de tratamiento. Otros estudios han demostrado que este láser es un método efectivo de fotodepilación en pacientes con fototipos altos y en indicaciones específicas como la pseudofoliculitis de la barba43. A pesar de haber demostrado su seguridad en pacientes con fototipos más altos, la todavía relativamente alta absorción de esta longitud de onda por la melanina puede justificar la notificación en algunos trabajos de hipo o hiperpigmentaciones transitorias en estos pacientes.
Láser Nd:YAGPrecisamente porque la longitud de onda de 1.064nm se absorbe con menor eficacia por la melanina endógena, se producen menos casos de púrpura, ampollas, costras y alteraciones de la pigmentación.
Los primeros equipos de fotodepilación comercializados en Estados Unidos fueron de esta longitud de onda, pero en su modalidad ultrapulsada o Q-Switch (pulsos de duración en el rango de los nanosegundos). A pesar de obtener resultados iniciales satisfactorios44,45 se demostraron ineficaces para conseguir reducciones de pelo a largo plazo. Los equipos que actualmente utilizan esta longitud de onda aplican duraciones de pulso en el rango de los milisegundos (Nd:YAG de pulso largo), más cercanos al TRT del folículo piloso. Varios estudios han demostrado la efectividad del Nd:YAG de pulso largo en reducir la cantidad de pelo a largo plazo, sobre todo en pacientes con fototipos altos46-48.
La melanina presenta unos coeficientes de absorción menores para esta longitud de onda que para las comentadas anteriormente. Esta menor absorción justifica el menor riesgo de quemadura y de consecuentes hipo/hiperpigmentaciones secundarias o cicatrices en su utilización en fototipos altos o pieles bronceadas. De hecho, fue la primera longitud de onda aprobada por la FDA para su aplicación en fotodepilación en fototipos altos. No obstante, dado que la melanina también es el cromóforo de la diana tisular (el folículo), este menor coeficiente de absorción va a determinar la necesidad de utilizar fluencias superiores a las de las otras longitudes de onda para conseguir un calentamiento eficaz de las estructuras foliculares. Si bien los estudios recientes no demuestran diferencias significativas en la eficacia entre las longitudes de onda comentadas anteriormente y el láser de Nd:YAG, el inconveniente fundamental que plantea esta longitud de onda en su utilización en fotodepilación es que por lo general los procedimientos resultan más dolorosos que con los otros. Este problema queda parcialmente solucionado mediante la utilización de anestésicos tópicos o sistemas de enfriamiento epidérmico adicionales. Otro inconveniente es que el dolor asociado limita tanto el tamaño del spot utilizado como la frecuencia de disparo, justificando que por lo general las sesiones de tratamiento con esta longitud de onda sean más largas en comparación con el láser de alejandrita o Nd:YAG.
Luz intensa pulsadaLas fuentes de IPL pueden también ser utilizadas en fotodepilación. Son equipos que emiten longitudes de onda en el rango de 550 hasta 1.200nm. Para su aplicación en fotodepilación se limita el espectro de emisión de longitudes de onda utilizando filtros específicos. Algunos equipos utilizan filtros que eliminan sólo las longitudes de onda inferiores a las especificadas en el filtro; otros incorporan filtros de agua que suprimen también la radiación del espectro infrarrojo y algunos utilizan filtros fluorescentes que reconvierten parte del espectro no deseado en la longitud de onda indicada para esta aplicación. Esta variabilidad en la capacidad de limitación del espectro justifica que las fluencias precisadas con cada equipo sean muy variables. Cuanto más limitado sea el espectro de emisión del equipo, menor será la fluencia precisada para el tratamiento, ya que habrá una menor «pérdida» de energía en longitudes de onda no «útiles». Los filtros habitualmente utilizados pueden eliminar las longitudes de onda situadas por debajo de los 590 y los 900nm. Los filtros de corte más cortos (590-640nm) se utilizan en pacientes de piel clara, pelo fino y poco pigmentado. Habitualmente en estas situaciones deberán utilizarse pulsos cortos (2,5-5 mseg), y en caso de emplear trenes de pulsos y no pulsos únicos, los intervalos interpulso serán también cortos (1-20 mseg). Los filtros de corte superiores (695-755nm) se utilizan en pacientes con fototipos más altos, pelo más grueso y más pigmentado. En estos casos los pulsos y los intervalos interpulso serán más largos (5-20 y 30-100 mseg, respectivamente). Los primeros estudios realizados sobre fotodepilación con fuentes de IPL49 mostraban reducciones de pelo de entre un 50 y un 60 % a los tres meses del primer tratamiento. Después de tres o cuatro sesiones se consiguen reducciones de hasta un 75 % en períodos de seguimiento de 6 meses50-52. Los efectos secundarios son similares a los descritos con los láseres de alejandrita o de diodo.
Procedimiento terapéuticoComo en cualquier otro procedimiento terapéutico, en fotodepilación se debe instaurar un algoritmo que nos permita establecer las condiciones óptimas del procedimiento terapéutico. Una vez realizada una correcta historia clínica que descarte las contraindicaciones absolutas y relativas para la realización de este tratamiento deberán considerarse los siguientes puntos (que se desarrollan a continuación):
- 1.
Determinación de las características clínicas del paciente: básicamente fototipo, exposición solar previa y tipo de cabello.
- 2.
Preparación para el tratamiento.
- 3.
Selección de parámetros del tratamiento.
- 4.
Realización del acto terapéutico.
- 5.
Respuesta esperada.
- 6.
Tratamiento y control posterior.
Las principales características clínicas a considerar a la hora de seleccionar la modalidad terapéutica son el fototipo y el tipo de cabello. Como se ha comentado anteriormente, las longitudes de onda inferiores del espectro presentan unos coeficientes de absorción para la melanina superiores. Esto determina que en los fototipos altos o pieles bronceadas estas longitudes de onda presenten un mayor riesgo de quemadura y efectos secundarios. Por ello, ante pacientes con fototipos altos o exposición solar previa al tratamiento deberán, en caso de poder hacerlo, seleccionarse las longitudes de onda superiores (diodo o Nd:YAG) frente a las menores (rubí, alejandrita, IPL). En caso de no disponer de ellas deberá plantearse la opción de utilizar parámetros de tratamiento más conservadores basados en la utilización de duraciones de pulso más largos y fluencias inferiores. En el caso de las fuentes de IPL se seleccionarán los filtros de corte superiores, los pulsos más largos y fluencias inferiores. En caso de dudas acerca de la inocuidad del tratamiento por el grado de pigmentación es recomendable, si no se dispone de las longitudes de onda superiores, posponerlo a épocas del año con menor exposición solar.
Preparación para el tratamientoDebe recomendarse al paciente evitar los sistemas de depilación por tracción entre 2 y 4 semanas antes del tratamiento. La eliminación del pelo mediante estos sistemas determina la ausencia de la estructura que debe absorber la radiación, justificando una ausencia de efecto terapéutico. Es recomendable practicar siempre un rasurado del área a depilar. La persistencia de folículos pilosos y su vaporización en el momento del impulso lumínico pueden determinar quemaduras superficiales en la epidermis sobre la que dichos folículos se hallan apoyados. Este rasurado puede realizarse desde unos días hasta inmediatamente antes de la aplicación de la fuente de luz. Personalmente preferimos realizar el rasurado inmediatamente antes del procedimiento, ya que ello nos permite valorar las características propias de dichos folículos (diámetro folicular y grado de pigmentación) para ajustar los parámetros de tratamiento.
Para mejorar la tolerancia al tratamiento pueden utilizarse productos anestésicos tópicos, aplicados entre 30 y 120 minutos antes del procedimiento, teniendo siempre en consideración las limitaciones referentes a efectos secundarios y dosificación máxima autorizada.
Selección de parámetros de tratamientoConsiderando las características clínicas del paciente (fototipo y tipo de pelo) se selecciona, como se ha comentado anteriormente, la longitud de onda idónea para el procedimiento. Una vez seleccionada la longitud de onda, en algunos equipos puede modificarse el tamaño del punto luminoso o spot. Hemos de considerar que los tamaños de punto luminoso mayores van a determinar una mayor capacidad de penetración de la radiación utilizada. Además, al cubrir un área de tratamiento mayor, permitirán realizar los tratamientos de forma más rápida. Implican, no obstante, también un incremento del dolor asociado al tratamiento, debido en parte a esta mayor penetración y al calentamiento simultáneo de una superficie de tratamiento más amplia. Por lo general, utilizaremos siempre los tamaños de punto luminoso mayores, a excepción de encontrarnos en áreas en las que queramos preservar estructuras profundas o limitar la sensación de dolor (cara, labios, etc.). El siguiente parámetro a seleccionar es la duración del pulso. Como se ha comentado anteriormente, ésta debe ajustarse a las características biológicas del folículo, en concreto a su tamaño. Los cabellos finos tienen TRT inferiores, por lo cual las duraciones de pulso deberán ser menores. Los de mayor calibre requerirán pulsos de duración superiores. Se considera actualmente que las duraciones de pulso idóneas para la realización de un tratamiento de fotodepilación eficaz oscilan entre los 10 y los 60 mseg. En situaciones concretas pueden utilizarse duraciones de pulso inferiores a 10 mseg (para folículos muy finos) o superiores (hasta 100 mseg). Como se ha comentado previamente, en el caso de fototipos altos o exposición solar previa puede optarse por alargar las duraciones de pulso para conseguir una mayor protección epidérmica. Existen de hecho equipos que suministran duraciones de pulso de hasta 100-400 mseg. El último parámetro a seleccionar es la fluencia. Ésta es inversamente proporcional a la cantidad de cromóforo presente en la diana. Por ello, cuanto mayor es el tamaño del folículo y su grado de pigmentación, menor es la fluencia requerida para su fototermólisis. Contrariamente, los cabellos más finos y/o menos pigmentados van a requerir fluencias superiores. Este hecho puede determinar la imposibilidad de realizar algunos tratamientos. Por ejemplo, en el caso de un paciente de fototipo alto pero con cabello fino y poco pigmentado, las características biológicas del pelo determinarían la necesidad de utilizar pulsos muy cortos y de alta energía. El fototipo del paciente no obstante nos recomienda, en el caso de utilizar longitudes de onda cortas, pulsos largos y de baja energía. Estos parámetros conservadores resultarán probablemente ineficaces en esa situación concreta.
Hemos de considerar igualmente que la toma de decisión sobre los parámetros de tratamiento tiene que ser reconsiderada en cada sesión de tratamiento. La miniaturización progresiva de los folículos en sucesivas sesiones determina que los parámetros de tratamiento iniciales no sean útiles para las siguientes sesiones de tratamiento. Además, se pueden producir cambios en el grado de pigmentación cutánea del paciente que obliguen a reconsiderar los parámetros aplicados en sesiones anteriores.
Realización del acto terapéuticoLa aplicación del impulso lumínico se realiza de forma variable en función del equipo seleccionado. La mayoría de ellos utilizan sistemas de enfriamiento epidérmico para reducir el riesgo de quemaduras y efectos secundarios, mejorando además la tolerancia del paciente. Para la realización del tratamiento a frecuencias de disparo elevadas (2-3 por segundo) se precisa un entrenamiento adecuado en lo referente al ritmo de movilización de la pieza de mano que evita la superposición de disparos, ya que este hecho puede implicar un riesgo de quemadura.
Reacción esperadaEn función del tipo de fuente de luz utilizada y de las características del cabello se pueden observar diferentes reacciones inmediatas. Los cabellos gruesos y pigmentados suelen vaporizarse, justificando la producción de humo y un olor característico a queratina quemada. Este hecho justifica la necesidad de disponer de un buen sistema de ventilación y eliminación de humos en la sala de tratamiento. En el caso de los cabellos más finos la respuesta no es siempre tan evidente. Puede observarse un engrosamiento de la punta del pelo rasurado o un cambio de color (blanqueamiento) a nivel del ostium folicular, debido a la desaparición de dicho folículo. Es habitual observar entre 10-20 minutos después del procedimiento un eritema y una pápula perifolicular transitorios que son un indicativo de buen pronóstico respecto a la eficacia del tratamiento.
Tratamiento y controles posterioresDespués del tratamiento puede producirse un eritema que habitualmente es transitorio. En caso de persistir pueden recomendarse preparados corticoideos tópicos de mediana potencia durante las 48-72 horas posteriores al tratamiento. Pueden igualmente recomendarse preparados con efecto calmante como los basados en aloe-vera.
En lo referente a las sucesivas sesiones de tratamiento, éstas no deberían ser planificadas de antemano. Existe un retraso en el recrecimiento folicular que justifica que sea difícil determinar en qué momento existirán folículos para realizar otra sesión de tratamiento. Es por ello recomendable aconsejar a nuestros pacientes que esperen la reaparición de dichos folículos y que una vez objetivada planifiquen la siguiente sesión con un tiempo de espera de 3-4 semanas, para dar tiempo a la reaparición completa de todos los folículos no eliminados. Pasada la reacción inflamatoria del proceso el paciente podrá eliminar el pelo tratado mediante sistemas depilatorios por tracción. Una vez producido el recrecimiento deberá evitarlos para impedir eliminar el cromóforo diana. En lo referente a la protección frente a radiaciones ultravioletas, ésta debe ser estricta mientras persista la reacción inflamatoria local o en los meses posteriores a la curación de quemaduras en caso de producirse. Deberá igualmente extremarse en las 4 semanas previas al siguiente procedimiento.
Efectos secundariosLos efectos secundarios más frecuentes de los sistemas de fotodepilación son el dolor durante el tratamiento, el eritema y el edema perifolicular postratamiento, las ampollas, las alteraciones de la pigmentación y las cicatrices53,54. La mayoría de estas complicaciones se producen en pacientes bronceados o con fototipos altos, y actualmente pueden evitarse gracias a la utilización de longitudes de onda mayores y sistemas de enfriamiento epidérmico más adecuados.
En función del área a tratar y de la densidad de los folículos pilosos pueden en ocasiones desarrollarse edemas localizados y transitorios. La utilización de corticoides tópicos ayuda a minimizar y acelerar el proceso de recuperación en estos casos.
Otro efecto secundario descrito en prácticamente todas las longitudes de onda utilizadas, aunque afortunadamente poco frecuente, es la aparición de un fenómeno de «crecimiento paradójico», que consiste en la aparición de folículos nuevos en las áreas vecinas a las tratada 54-56. Este fenómeno se traduce clínicamente en una falta de eficacia del procedimiento con un incremento en el número de folículos del área tratada o zonas vecinas. El mecanismo por el cual se produce es desconocido, pero posiblemente esté implicado un fenómeno de fotoactivación de estructuras foliculares potenciales de dichas zonas. De la misma forma que los fibroblastos, los linfocitos y los melanocitos pueden ser «activados» por longitudes de onda o aumentos de temperatura provocados por dichas radiaciones, los folículos pilosos podrían modificar así su comportamiento biológico. La utilización de parámetros de tratamiento excesivamente conservadores con fluencias insuficientes se ha propuesto como uno de los posibles causantes de este fenómeno. La realización de sucesivas sesiones con parámetros de tratamiento más agresivos parece minimizar este efecto.
ConclusiónLa fotodepilación es un procedimiento terapéutico altamente demandado. Esta demanda justifica el alto grado de implantación social que ha alcanzado, así como una continua evolución en los sistemas de fotodepilación. A pesar de que estos avances se producen, hemos de tener en cuenta que en muchas ocasiones supuestos avances tecnológicos son el fruto de la necesidad de las empresas implicadas en el desarrollo de lanzar nuevos productos de copar cuota de mercado. En muchas ocasiones estos supuestos avances carecen de una base física en la que sustentarse, e irremediablemente, con el tiempo, acaban por desecharse. Es por ello muy importante valorar los estudios científicos presentados por dichas compañías y analizarlos críticamente valorando su diseño y análisis de resultados.
Por lo general, concluimos que para la fotodepilación en pacientes con folículos pigmentados y pieles claras (fototipos cutáneos I-III) se pueden utilizar todos los sistemas de fotodepilación disponibles. Los más empleados en estos pacientes son el láser de rubí de pulso largo, el de alejandrita de pulso largo, el de diodo de pulso largo y los sistemas de IPL.
Los pacientes con fototipos oscuros (IV-VI) pueden tratarse eficazmente utilizando longitudes de onda más largas, duraciones de pulso más largas y sistemas de enfriamiento epidérmico más eficientes. Aunque los láseres de diodo y alejandrita se pueden utilizar en este tipo de pacientes, se considera que en ellos el de Nd:YAG es el más seguro57,35.
Estudios comparativos utilizando todos estos equipos de fotodepilación han demostrado que tienen una eficacia similar35,38,39,58-61. Las diferencias existentes entre ellos se basan en conceptos tales como el tiempo de tratamiento necesario (tiempo consumido por zona a tratar en cada sesión), el dolor asociado a la realización del procedimiento, el coste del equipo y la existencia de fungibles y la posibilidad de tratar fototipos altos. Por ello, la decisión de qué tecnología adquirir para la realización de dichos procedimientos debe basarse más en estos conceptos y teniendo en cuenta las características propias del centro que pretende realizarlos (número de pacientes, espacio disponible, climatología y fototipos propios del área, etc.) que en supuestas mayores eficacias de determinadas longitudes de onda.
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.