La incidencia del melanoma continúa aumentado en todo el mundo, afectando a diferentes poblaciones y grupos étnicos1-3. Los datos epidemiológicos y los factores de riesgo conocidos provienen en su mayoría de estudios realizados en poblaciones de Estados Unidos (EU), Australia y otros países de Europa, siendo pocos los datos poblacionales en Latinoamérica o comunidades hispanas4.
Latinoamérica se caracteriza por su gran diversidad étnica, la cual es el resultado de un proceso de mestizaje que varía de un país a otro dependiendo de su población e historia migratoria. Específicamente, la población colombiana es el resultado del mestizaje entre indígenas/nativos, españoles y africanos, siendo los mestizos el principal grupo étnico en este país. El objetivo de este estudio fue identificar posibles factores de riesgo para melanoma cutáneo en una población colombiana, en la ciudad de Medellín, Colombia.
Se realizó un estudio de casos y controles retrospectivo, con apareamiento por frecuencia utilizando las variables género y edad. Los casos fueron definidos como pacientes con diagnóstico de melanoma, in situ o invasivo, confirmado por histopatología. Los controles elegidos de forma aleatoria fueron pacientes sin antecedente personal de melanoma que consultaban por cualquier causa dermatológica. La relación caso:control fue de 1:2. Se incluyeron las historias clínicas de pacientes mayores de 18 años que consultaron al servicio de Dermatología de Aurora Centro Especializado en Cáncer de Piel en la ciudad de Medellín, Colombia, entre mayo del 2014 y octubre del 2017. Se incluyó a pacientes incidentes (diagnosticados durante el periodo del estudio) y prevalentes (diagnosticados antes del periodo de estudio y valorados en consulta durante el periodo de estudio). Se estimó una muestra de 62 casos y 125 controles. Para su cálculo se utilizó un error alfa del 5%, un error beta del 20% (confianza del 95%, potencia del 80%) y una odds ratio (OR) de 3 asociado a múltiples nevus melanocíticos como principal factor de riesgo de melanoma. Se utilizó el programa estadístico Epi Info™ para la estimación del tamaño muestral.
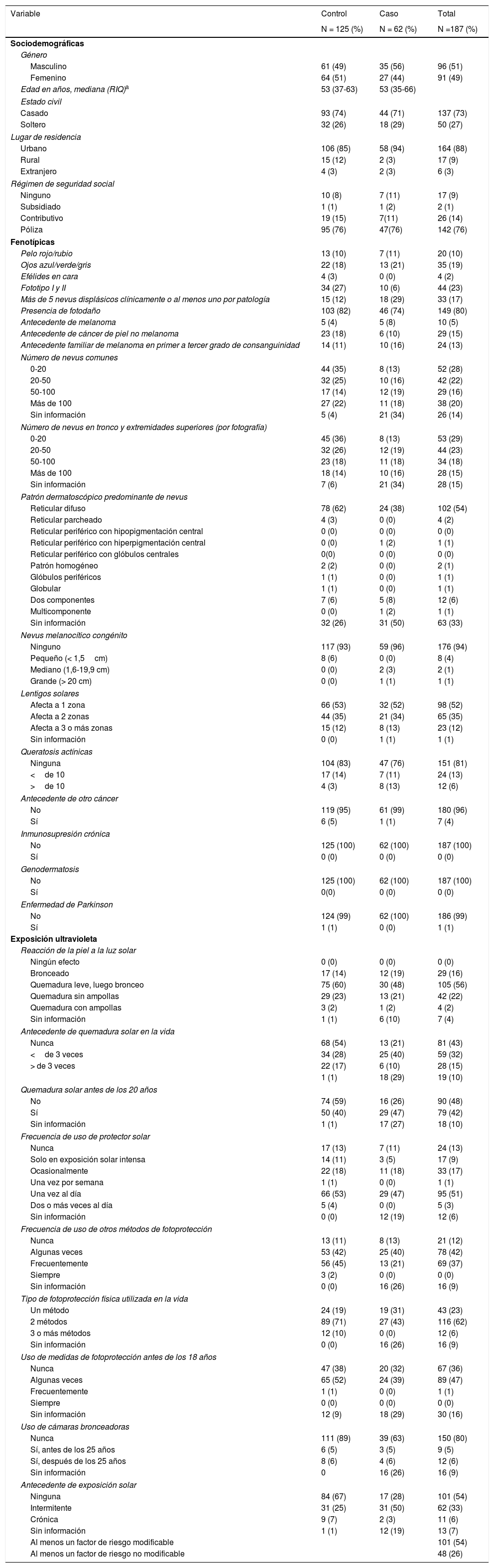
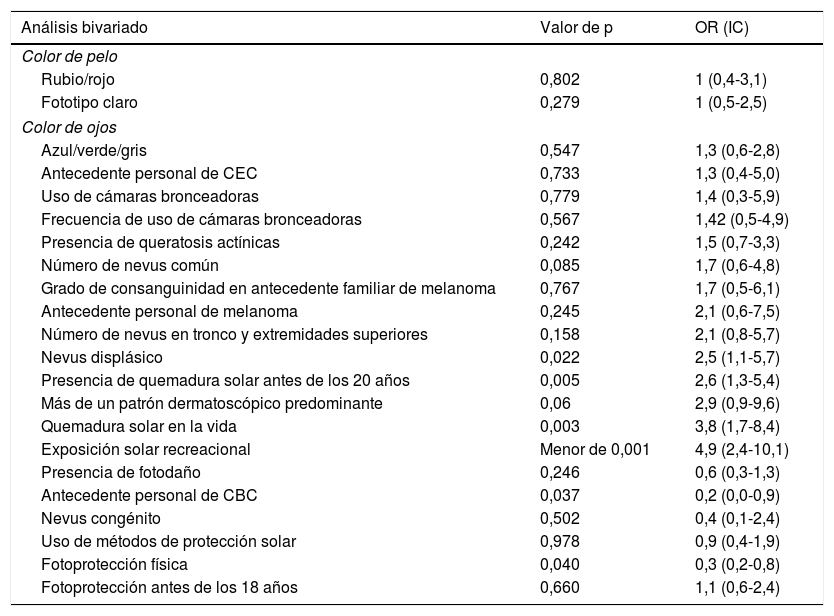
Se evaluaron un total de 187 historias clínicas (62 casos, 125 controles). Las características fenotípicas, sociodemográficas y de exposición solar se describen en la tabla 1. Las características de los pacientes con melanoma se describen en la tabla 2. Los hallazgos del análisis bivariado y multivariado se describen en la tabla 3.
Características sociodemográficas, fenotípicas y exposición a RUV
| Variable | Control | Caso | Total |
|---|---|---|---|
| N = 125 (%) | N = 62 (%) | N =187 (%) | |
| Sociodemográficas | |||
| Género | |||
| Masculino | 61 (49) | 35 (56) | 96 (51) |
| Femenino | 64 (51) | 27 (44) | 91 (49) |
| Edad en años, mediana (RIQ)a | 53 (37-63) | 53 (35-66) | |
| Estado civil | |||
| Casado | 93 (74) | 44 (71) | 137 (73) |
| Soltero | 32 (26) | 18 (29) | 50 (27) |
| Lugar de residencia | |||
| Urbano | 106 (85) | 58 (94) | 164 (88) |
| Rural | 15 (12) | 2 (3) | 17 (9) |
| Extranjero | 4 (3) | 2 (3) | 6 (3) |
| Régimen de seguridad social | |||
| Ninguno | 10 (8) | 7 (11) | 17 (9) |
| Subsidiado | 1 (1) | 1 (2) | 2 (1) |
| Contributivo | 19 (15) | 7(11) | 26 (14) |
| Póliza | 95 (76) | 47(76) | 142 (76) |
| Fenotípicas | |||
| Pelo rojo/rubio | 13 (10) | 7 (11) | 20 (10) |
| Ojos azul/verde/gris | 22 (18) | 13 (21) | 35 (19) |
| Efélides en cara | 4 (3) | 0 (0) | 4 (2) |
| Fototipo I y II | 34 (27) | 10 (6) | 44 (23) |
| Más de 5 nevus displásicos clínicamente o al menos uno por patología | 15 (12) | 18 (29) | 33 (17) |
| Presencia de fotodaño | 103 (82) | 46 (74) | 149 (80) |
| Antecedente de melanoma | 5 (4) | 5 (8) | 10 (5) |
| Antecedente de cáncer de piel no melanoma | 23 (18) | 6 (10) | 29 (15) |
| Antecedente familiar de melanoma en primer a tercer grado de consanguinidad | 14 (11) | 10 (16) | 24 (13) |
| Número de nevus comunes | |||
| 0-20 | 44 (35) | 8 (13) | 52 (28) |
| 20-50 | 32 (25) | 10 (16) | 42 (22) |
| 50-100 | 17 (14) | 12 (19) | 29 (16) |
| Más de 100 | 27 (22) | 11 (18) | 38 (20) |
| Sin información | 5 (4) | 21 (34) | 26 (14) |
| Número de nevus en tronco y extremidades superiores (por fotografía) | |||
| 0-20 | 45 (36) | 8 (13) | 53 (29) |
| 20-50 | 32 (26) | 12 (19) | 44 (23) |
| 50-100 | 23 (18) | 11 (18) | 34 (18) |
| Más de 100 | 18 (14) | 10 (16) | 28 (15) |
| Sin información | 7 (6) | 21 (34) | 28 (15) |
| Patrón dermatoscópico predominante de nevus | |||
| Reticular difuso | 78 (62) | 24 (38) | 102 (54) |
| Reticular parcheado | 4 (3) | 0 (0) | 4 (2) |
| Reticular periférico con hipopigmentación central | 0 (0) | 0 (0) | 0 (0) |
| Reticular periférico con hiperpigmentación central | 0 (0) | 1 (2) | 1 (1) |
| Reticular periférico con glóbulos centrales | 0(0) | 0 (0) | 0 (0) |
| Patrón homogéneo | 2 (2) | 0 (0) | 2 (1) |
| Glóbulos periféricos | 1 (1) | 0 (0) | 1 (1) |
| Globular | 1 (1) | 0 (0) | 1 (1) |
| Dos componentes | 7 (6) | 5 (8) | 12 (6) |
| Multicomponente | 0 (0) | 1 (2) | 1 (1) |
| Sin información | 32 (26) | 31 (50) | 63 (33) |
| Nevus melanocítico congénito | |||
| Ninguno | 117 (93) | 59 (96) | 176 (94) |
| Pequeño (< 1,5cm) | 8 (6) | 0 (0) | 8 (4) |
| Mediano (1,6-19,9 cm) | 0 (0) | 2 (3) | 2 (1) |
| Grande (> 20 cm) | 0 (0) | 1 (1) | 1 (1) |
| Lentigos solares | |||
| Afecta a 1 zona | 66 (53) | 32 (52) | 98 (52) |
| Afecta a 2 zonas | 44 (35) | 21 (34) | 65 (35) |
| Afecta a 3 o más zonas | 15 (12) | 8 (13) | 23 (12) |
| Sin información | 0 (0) | 1 (1) | 1 (1) |
| Queratosis actínicas | |||
| Ninguna | 104 (83) | 47 (76) | 151 (81) |
| <de 10 | 17 (14) | 7 (11) | 24 (13) |
| >de 10 | 4 (3) | 8 (13) | 12 (6) |
| Antecedente de otro cáncer | |||
| No | 119 (95) | 61 (99) | 180 (96) |
| Sí | 6 (5) | 1 (1) | 7 (4) |
| Inmunosupresión crónica | |||
| No | 125 (100) | 62 (100) | 187 (100) |
| Sí | 0 (0) | 0 (0) | 0 (0) |
| Genodermatosis | |||
| No | 125 (100) | 62 (100) | 187 (100) |
| Sí | 0(0) | 0 (0) | 0 (0) |
| Enfermedad de Parkinson | |||
| No | 124 (99) | 62 (100) | 186 (99) |
| Sí | 1 (1) | 0 (0) | 1 (1) |
| Exposición ultravioleta | |||
| Reacción de la piel a la luz solar | |||
| Ningún efecto | 0 (0) | 0 (0) | 0 (0) |
| Bronceado | 17 (14) | 12 (19) | 29 (16) |
| Quemadura leve, luego bronceo | 75 (60) | 30 (48) | 105 (56) |
| Quemadura sin ampollas | 29 (23) | 13 (21) | 42 (22) |
| Quemadura con ampollas | 3 (2) | 1 (2) | 4 (2) |
| Sin información | 1 (1) | 6 (10) | 7 (4) |
| Antecedente de quemadura solar en la vida | |||
| Nunca | 68 (54) | 13 (21) | 81 (43) |
| <de 3 veces | 34 (28) | 25 (40) | 59 (32) |
| > de 3 veces | 22 (17) | 6 (10) | 28 (15) |
| 1 (1) | 18 (29) | 19 (10) | |
| Quemadura solar antes de los 20 años | |||
| No | 74 (59) | 16 (26) | 90 (48) |
| Sí | 50 (40) | 29 (47) | 79 (42) |
| Sin información | 1 (1) | 17 (27) | 18 (10) |
| Frecuencia de uso de protector solar | |||
| Nunca | 17 (13) | 7 (11) | 24 (13) |
| Solo en exposición solar intensa | 14 (11) | 3 (5) | 17 (9) |
| Ocasionalmente | 22 (18) | 11 (18) | 33 (17) |
| Una vez por semana | 1 (1) | 0 (0) | 1 (1) |
| Una vez al día | 66 (53) | 29 (47) | 95 (51) |
| Dos o más veces al día | 5 (4) | 0 (0) | 5 (3) |
| Sin información | 0 (0) | 12 (19) | 12 (6) |
| Frecuencia de uso de otros métodos de fotoprotección | |||
| Nunca | 13 (11) | 8 (13) | 21 (12) |
| Algunas veces | 53 (42) | 25 (40) | 78 (42) |
| Frecuentemente | 56 (45) | 13 (21) | 69 (37) |
| Siempre | 3 (2) | 0 (0) | 0 (0) |
| Sin información | 0 (0) | 16 (26) | 16 (9) |
| Tipo de fotoprotección física utilizada en la vida | |||
| Un método | 24 (19) | 19 (31) | 43 (23) |
| 2 métodos | 89 (71) | 27 (43) | 116 (62) |
| 3 o más métodos | 12 (10) | 0 (0) | 12 (6) |
| Sin información | 0 (0) | 16 (26) | 16 (9) |
| Uso de medidas de fotoprotección antes de los 18 años | |||
| Nunca | 47 (38) | 20 (32) | 67 (36) |
| Algunas veces | 65 (52) | 24 (39) | 89 (47) |
| Frecuentemente | 1 (1) | 0 (0) | 1 (1) |
| Siempre | 0 (0) | 0 (0) | 0 (0) |
| Sin información | 12 (9) | 18 (29) | 30 (16) |
| Uso de cámaras bronceadoras | |||
| Nunca | 111 (89) | 39 (63) | 150 (80) |
| Sí, antes de los 25 años | 6 (5) | 3 (5) | 9 (5) |
| Sí, después de los 25 años | 8 (6) | 4 (6) | 12 (6) |
| Sin información | 0 | 16 (26) | 16 (9) |
| Antecedente de exposición solar | |||
| Ninguna | 84 (67) | 17 (28) | 101 (54) |
| Intermitente | 31 (25) | 31 (50) | 62 (33) |
| Crónica | 9 (7) | 2 (3) | 11 (6) |
| Sin información | 1 (1) | 12 (19) | 13 (7) |
| Al menos un factor de riesgo modificable | 101 (54) | ||
| Al menos un factor de riesgo no modificable | 48 (26) | ||
Los factores de riesgo modificables incluyen todos aquellos relacionados con la exposición ultravioleta. Por su parte, los factores de riesgo no modificables, se refieren a las características fenotípicas.
RIQ: rango intercuartílico; RUV: radiación ultravioleta.
Características de los pacientes con melanoma (N=62)
| Variable | N = 62 (%) |
|---|---|
| Persona que lo detectó | |
| Paciente | 5 (8) |
| Dermatólogo | 56 (90) |
| Otro médico | 1 (2) |
| Localización | |
| Extremidades | 24 (39) |
| Tronco | 21 (34) |
| Cabeza y cuello | 13 (21) |
| Abdomen | 4 (6) |
| Dermatoscopia | |
| Red atípica | 22 (35) |
| Glóbulos atípicos | 15 (24) |
| Vasos atípicos | 9 (15) |
| Regresión | 7 (11) |
| Estructuras cristalinas | 6 (10) |
| Multicomponente | 31 (50) |
| Sin información | 13 (21) |
| Características histológicas | |
| Melanoma in situ | 41 (66) |
| Invasivo | 21 (34) |
| Breslow<0,8 mm | 15 (24) |
| Breslow>0,8 mm | 6 (10) |
| Ulceración | 1 (2) |
| Regresión | 5 (8) |
| Invasión perineural | 1 (2) |
| Invasión linfovascular | 0 |
| Microsatélites | 0 |
| Subtipo histológico | |
| Extensión superficial | 21 (34) |
| Nodular | 6 (10) |
| Lentigo maligno | 8 (13) |
| Lentiginoso acral | 2 (3) |
| Otro: melanoma nevus azul-like | 1 (2) |
| Mitosis | |
| No aplica | 39 (63) |
| <1 | 11 (18) |
| >1 | 12 (19) |
| Fase de crecimiento | |
| Radial | 53 (85) |
| Vertical | 9 (15) |
| Estadificación | |
| In situ | 41 (66) |
| I | 16 (26) |
| II | 2 (3) |
| III | 2 (3) |
| IV | 1 (2) |
Análisis bivariado y multivariado de los factores de riesgo para melanoma
| Análisis bivariado | Valor de p | OR (IC) |
|---|---|---|
| Color de pelo | ||
| Rubio/rojo | 0,802 | 1 (0,4-3,1) |
| Fototipo claro | 0,279 | 1 (0,5-2,5) |
| Color de ojos | ||
| Azul/verde/gris | 0,547 | 1,3 (0,6-2,8) |
| Antecedente personal de CEC | 0,733 | 1,3 (0,4-5,0) |
| Uso de cámaras bronceadoras | 0,779 | 1,4 (0,3-5,9) |
| Frecuencia de uso de cámaras bronceadoras | 0,567 | 1,42 (0,5-4,9) |
| Presencia de queratosis actínicas | 0,242 | 1,5 (0,7-3,3) |
| Número de nevus común | 0,085 | 1,7 (0,6-4,8) |
| Grado de consanguinidad en antecedente familiar de melanoma | 0,767 | 1,7 (0,5-6,1) |
| Antecedente personal de melanoma | 0,245 | 2,1 (0,6-7,5) |
| Número de nevus en tronco y extremidades superiores | 0,158 | 2,1 (0,8-5,7) |
| Nevus displásico | 0,022 | 2,5 (1,1-5,7) |
| Presencia de quemadura solar antes de los 20 años | 0,005 | 2,6 (1,3-5,4) |
| Más de un patrón dermatoscópico predominante | 0,06 | 2,9 (0,9-9,6) |
| Quemadura solar en la vida | 0,003 | 3,8 (1,7-8,4) |
| Exposición solar recreacional | Menor de 0,001 | 4,9 (2,4-10,1) |
| Presencia de fotodaño | 0,246 | 0,6 (0,3-1,3) |
| Antecedente personal de CBC | 0,037 | 0,2 (0,0-0,9) |
| Nevus congénito | 0,502 | 0,4 (0,1-2,4) |
| Uso de métodos de protección solar | 0,978 | 0,9 (0,4-1,9) |
| Fotoprotección física | 0,040 | 0,3 (0,2-0,8) |
| Fotoprotección antes de los 18 años | 0,660 | 1,1 (0,6-2,4) |
| Análisis multivariadoa | OR (IC) |
|---|---|
| Antecedente de quemadura solar | 5,63 (2,2-14,6) |
| Antecedente de exposición solar recreativa | 4,17 (1,8-9,6) |
| Uso de 2 o más medidas de fotoprotección física | 0,19 (0,1-0,5) |
Se usaron las pruebas de chi cuadrado y test exacto de Fisher en caso de valores menores de 5 en las celdas. En las variables politómicas se usó regresión logística. Valor de p de prueba estadística (test de bondad de ajuste de Hosmer Lemeshow) menor de 0,25 entraron al análisis multivariado.
CBC: carcinoma basocelular; CEC: carcinoma escamocelular.
Comparable con lo reportado en la literatura, el análisis multivariado de nuestro estudio demostró que los pacientes con melanoma tenían mayor probabilidad de haber presentado exposición solar recreacional o intermitente (OR=4,2, IC del 95%, 1,8-9,6) e historia de quemadura solar a lo largo de la vida (OR=5,6, IC del 95%, 2,2-14,6), sugiriendo que estas son exposiciones de riesgo para melanoma en la población de estudio5-7. Por su parte, el uso de 2o más medidas de fotoprotección física demostró ser un factor protector (OR=0,2, IC 95%, 0,1-0,5). No se logró demostrar, a diferencia de otros estudios, que el número de nevus comunes o de nevus atípicos estuviera asociado con el riesgo de melanoma en la población de estudio5,8. El antecedente personal de carcinoma basocelular (CBC) aparece como factor protector. Lo anterior podría explicarse por la población fuente de la cual se seleccionaron los controles, la cual es una institución donde predominan pacientes con cáncer de piel y, por lo tanto, no es infrecuente encontrar el antecedente personal de CBC.
Entre las limitaciones del estudio se encuentran: 1) la población fuente que se utilizó para la selección de controles fue una institución de referencia para cáncer de piel, lo cual puede no ser una verdadera representación de las tasas de exposición en la población objetivo, y podría sobrestimar los resultados de antecedentes de cáncer de piel, las medidas de fotoprotección, el acceso a la salud y el nivel educativo, comparado con la población de la misma área territorial; 2) un posible sesgo de memoria/recordación en los pacientes, ya que las respuestas se basan en percepciones subjetivas, de antecedentes que quizá no recuerdan, dando lugar a la ausencia de datos importantes para el análisis y resultados.
En conclusión, la exposición solar recreacional o intermitente y el antecedente de quemadura solar a lo largo de la vida fueron factores de riesgo para melanoma en la población estudio, y el uso de 2o más medidas de fotoprotección, un factor protector. Lo anterior coincide con la literatura mundial, sugiriendo que la radiación UV desempeña un papel importante en poblaciones diferentes de la caucásica y que los esfuerzos en prevención primaria son un componente esencial en la prevención del cáncer de piel en poblaciones mestizas como la población colombiana.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.