La onicocriptosis (OC), problema común, afecta principalmente a adultos jóvenes, siendo a menudo el hallux el más afectado. Dependiendo de la gravedad y cronicidad existen 4 estadios, y de estos se derivan distintos tratamientos, abarcando tanto técnicas conservadoras como quirúrgicas. Presentamos nuestra experiencia en esta afección, destacando las características de nuestra población, y dentro de los tratamientos quirúrgicos la técnica de exéresis en U.
Materiales y métodosEstudio retrospectivo y descriptivo de pacientes que presentaron OC a nivel del hallux, que fueron resueltos quirúrgicamente a través de la exéresis en U y su manejo postoperatorio.
ResultadosDe 10 pacientes operados la edad media fue 35,7 años, en donde 9 tenían compromiso de un hallux y uno de ambos. El estadio ii fue el predominante. La mitad había recibido tratamiento quirúrgico previo con una técnica distinta a la exéresis en U. El tiempo de cicatrización promedio fue 6 de semanas. Respecto a las complicaciones, solo un paciente sufrió una infección postoperatoria; y respecto del dolor posquirúrgico este fue leve-moderado, con duración de una semana. La mayoría estaba satisfecha con el resultado estético.
ConclusionesConsideramos que la exéresis en U es una técnica que ha demostrado ser de gran utilidad cuando la OC se encuentra en estadio ii, y/o cuando el paciente ya ha recibido tratamiento quirúrgico que ha fallado. Además, sería de elección en los estadios iii y iv, donde lo que predomina es un exceso de tejido hipertrófico.
Ingrown nails are a common problem, seen mostly in young adults. Also known as onychcrypotisis, this condition typically affects the great toenail. Four stages have been defined according to the severity and duration of the condition, and treatment varies from conservative to surgical techniques depending on the stage. We present our experience with this condition, describing the characteristics of our population and surgical treatment, in particular the super U technique.
Material and methodsThis was a retrospective, descriptive study of patients with ingrown great toenail treated surgically using the super U technique. We also describe postoperative management.
ResultsTen patients with a mean age of 35.7 years underwent operation, 9 for unilateral ingrown great toenail and 1 for bilateral disease. Stage II ingrown nail was the most common. Half of the patients had been treated previously using other surgical techniques. The mean time to healing was 6 weeks. The only postoperative complication was infection in 1 patient. Mild to moderate postoperative pain persisted for a week. The majority of patients were satisfied with the cosmetic result.
ConclusionsWe believe the super U technique is very useful in stage II ingrown nail and in disease that has recurred after previous surgery, and is the treatment of choice in stage III or IV disease in which excessive hypertrophic tissue is found.
La onicocriptosis (OC) es la afección de la lámina ungueal donde interacciona anormalmente con el pliegue ungueal, incrustándose, produciendo dolor, inflamación e incluso infección, la cual se presenta de forma recurrente1. Con la evolución se genera un tejido de granulación altamente vascularizado, muy doloroso, originando una gran morbilidad, dificultad para caminar e incluso ausencia laboral2,3.
Esta afección es un problema de salud común, afectando a 20 de cada 100.000 personas en la primera consulta, siendo el 20% de los problemas del pie1,4–6. Se presenta a cualquier edad, siendo más frecuente entre los 15 a 40 años, con predisposición masculina 3:14.
Basado en la experiencia clínica, el hallux es a menudo el sitio más afectado, generalmente de manera unilateral, aunque se puede presentar de forma bilateral1.
La OC se clasifica en 4 estadios, tipo i, ii, iii y iv; así, dependiendo de la gravedad y la cronicidad de esta enfermedad encontraremos3,7: estadio I, en el que existe eritema, edema leve y dolor al aplicar presión al pliegue lateral de la uña. El pliegue de la uña no excede los límites de la placa; estadio II, que se divide en 2 subetapas: estadio IIa, en el que empeoran los síntomas y puede existir secreción serosa e infección (el pliegue es superior a la superficie de la uña y mide menos de 3mm); el estadio IIb tiene síntomas similares al estadio IIa (el pliegue hipertrófico excede la placa y mide más de 3mm); estadio III, aumento de sintomatología, con tejido de granulación e hipertrofia crónica del pliegue ungueal. El granuloma o tejido hipertrófico abarca gran parte de la superficie de la uña. Si no es tratada adecuadamente puede progresar aún más, resultando en una deformación crónica grave; y por último el estadio IV, que resulta de la evolución del estadio iii, con mayor deformidad de la uña y de los pliegues, diferenciándose del estadio iii por la hipertrofia del pliegue distal.
Las formas leves, estadio i, pueden recibir tratamiento médico solamente, y las formas moderadas y graves, estadios ii, iii y iv requerirán intervención quirúrgica8.
Los tratamientos quirúrgicos pueden dividirse según 2 estrategias: reducir la lámina ungueal o reducir los tejidos blandos del hallux. En ambos casos se procura optimizar la relación uña-tejidos blandos. Dentro de los tratamientos que buscan reducir el tamaño de la uña destacamos la cauterización química o matricectomía parcial con fenol al 88%; esta es comúnmente la técnica más utilizada9. Consiste en una ablación quirúrgica parcial de la lámina ungueal, utilizando una solución de fenol preparada en agua destilada, a concentraciones de 80% a 95% que se aplica bajo anestesia local10, con 3 propiedades principales: ser necrosante, desinfectante y anestésica9,10.
Por otra parte, los tratamientos que reducen las partes blandas fueron diseñados para disminuir y/o eliminar el exceso de tejido, como los procedimientos de Howard-Dubois (H-D) y de VandenBos9. La exéresis en U, que fue descrita por primera vez por el Dr. Ival Peres Rosa en 198911–13 es empleada en casos de hipertrofia grave del pliegue ungueal, logrando una buena cicatrización, buen resultado estético, con baja recidiva y sin riesgo de infección13,14.
Describiremos en este artículo nuestra experiencia en pacientes con OC que fueron resueltos quirúrgicamente con la exéresis en U.
Materiales y métodosSelección de pacientesSe realizó un estudio retrospectivo y descriptivo de pacientes que presentaron OC a nivel del hallux que fueron resueltos quirúrgicamente a través de la exéresis en U.
Se seleccionaron los casos operados en la Unidad de Cirugía Dermatológica, de la Cátedra de Dermatología, del Hospital de Clínicas (Montevideo, Uruguay), entre enero de 2014 y enero de 2015. A través de la revisión de los registros médicos y un extenso análisis de la documentación iconográfica se evaluaron los siguientes datos quirúrgicos y demográficos: edad, sexo, estadios, localización en hallux unilateral o bilateral, tiempo de evolución, adherencia al tratamiento, tratamientos quirúrgicos previos antes de la exéresis en U, tiempo de cicatrización y complicaciones como: sangrado, infecciones y dolor postoperatorio. Según protocolos del servicio, previo a la intervención quirúrgica los pacientes firmaron el consentimiento para la realización de la cirugía y el empleo de fotografías en publicaciones científicas. Asimismo, se obtuvo de los registros de las historias clínicas los controles programados a las 24-96horas, semanalmente, al mes, a los 3 meses y al año, siendo hasta el mes controles de enfermería y de dermatología, y posteriormente solo dermatología. Se tomó registro del aspecto de la herida, evolución de la cicatrización, tiempo de granulación, así como las posibles complicaciones antes mencionadas.
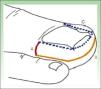
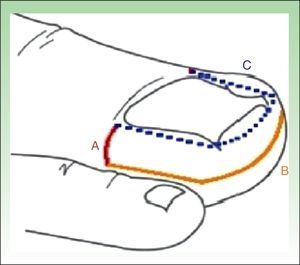
Técnica quirúrgicaEl procedimiento quirúrgico se efectúo de forma ambulatoria. Se realizó antisepsia de la zona a operar con clorhexidina alcohólica, anestesia local a través del bloqueo troncular con lidocaína al 2%. Después de la misma se aplicó un torniquete para evitar el sangrado en el momento de la exéresis. Se marcó con lápiz dermográfico el tejido a extirpar, quedando en forma de U. La técnica consiste en la realización de una incisión transversa a cada lado de la uña, iniciando en el extremo del pliegue ungueal proximal y terminando en el límite externo del tejido hipertrófico (fig. 1. Línea A). Una segunda incisión se inicia en este punto, perpendicular a la primera y paralela al pliegue lateral de la uña, de manera bilateral, continuando hacia adelante al pliegue distal, y continuando paralelo a este hasta el lado contralateral, terminando en el mismo punto inicial, pero opuesto (fig. 1. Línea B).
Línea A: línea transversa desde el extremo lateral del pliegue ungueal proximal hasta el límite externo del tejido hipertrófico. Línea B: inicia perpendicular a la primera y paralela a los pliegues ungueales laterales y distal de la uña, terminando en el mismo punto inicial, contralateral. Línea C (punteada): demarca el área a despegar que debe realizarse para completar la exéresis en U.
Para completar la exéresis del tejido hipertrófico existente entre los bordes de la uña y las líneas de la figura 1. (líneas A y B), se despegó (fig. 1. Línea C) y cortó con tijera, donde se incluyó parte del tejido graso. Importante es conservar suficiente tejido graso para cubrir la falange. Esto reduce el dolor y el malestar postoperatorio13.
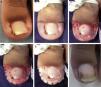
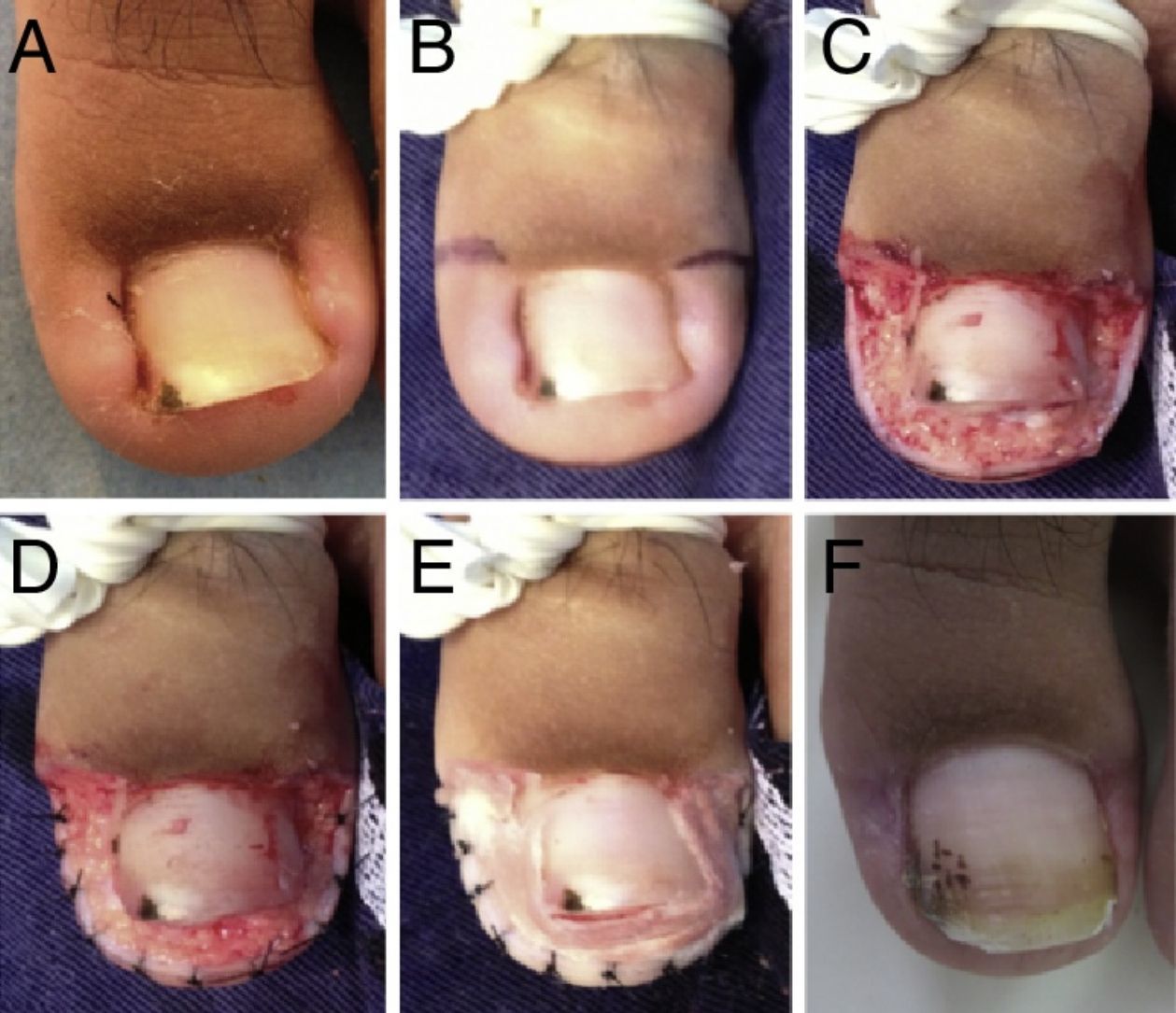
En los casos que fue necesario se realizó la hemostasia mediante puntos de sutura en el borde libre cutáneo (fig. 2 A-F,C), aunque actualmente el uso de alginato de calcio como hemostático hace innecesarias las suturas. A continuación, se cubre la zona con apósito hidrocoloide extrafino y luego cubrimos con gasas.
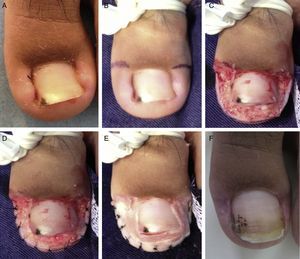
Paciente n.° 2. A. Compromiso del hallux izquierdo en estadio ii. B. Diseño de la súper U. C. Defecto quirúrgico luego de la exéresis en U. D. Puntos hemostáticos mediante puntos de sutura en el borde libre cutáneo. E. Aplicación de alginato de calcio hemostático. F. Control a las 4 semanas.
A los 5 días se realizó un cambio de cura y colocación de nuevo apósito hidrocoloide extrafino, repitiéndose el proceso cada 5-7 días hasta lograr suficiente tejido de granulación para rellenar el contorno del hallux.
Se debe controlar que el tejido de granulación rellene y llegue hasta inmediatamente por debajo de la lámina ungueal sin sobrepasarla; cuando esto sucede se inician las topicaciones con nitrato de plata para controlar el tejido de granulación, «esculpiendo» los tejidos blandos, repitiendo el proceso hasta que la epitelialización sea total. En caso de ser necesario se indican antibióticos y analgésicos.
En los controles semanales de rutina se registró la formación del tejido de granulación, exudación y la presencia de dolor, mediante la escala visual análoga (EVA).
En los casos en que no hubo registro en la historia clínica del control anual, respecto al aspecto estético y si presentaba recidiva o no, se contactó telefónicamente con los pacientes preguntando sobre estos puntos. En el primer punto se solicitaba al paciente que comparara la estética prequirúrgica con la posquirúrgica, respondiendo si se encontraba estéticamente satisfecho o insatisfecho.
ResultadosEn el período comprendido entre enero de 2014 a enero de 2015 se operaron 10 pacientes con onicocriptosis en el servicio de dermatología, a los cuales se les practicó exéresis en U (tabla 1).
Características epidemiológicas y de respuesta al tratamiento de los pacientes estudiados
| Paciente | Sexo | Edad | Compromiso | Estadio | Evolución | Tto. previo | Adherencia a tto. | Infección | Dolor | Tiempo de cicatrización | Estética | Recidiva al control anual |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | M | 29 | Hallux derecho | I | 6 años (72 meses) | Sí, quirúrgico | Solo asiste a 3 sesiones | No | Sí, EVA 4. Una semana | 4 Semanas | Satisfecho | Sí |
| 2 | M | 15 | Hallux izquierdo | II | 4 años (48 meses) | No | Sí | No | No | 4 semanas | Satisfecho | Sí |
| 3 | M | 16 | Bilateral | III | 6 años (72 meses) | Sí, quirúrgico | Sí | No | Sí, EVA 4. Una semana | 4 Semanas | Satisfecho | No |
| 4 | M | 26 | Hallux izquierdo | II | 8 años (96 meses) | Sí, quirúrgico | Sí | No | Sí, EVA 4. Una semana | 8 semanas | Satisfecho | No |
| 5 | F | 15 | Hallux izquierdo | II | 5 años (60 meses) | No | Sí | No | No | 4 Semanas | Satisfecho | No |
| 6 | M | 19 | Hallux izquierdo | II | Un año y 2 meses (14 meses) | Sí, quirúrgico | Sí | No | No | 8 semanas | Satisfecho | No |
| 7 | F | 53 | Hallux izquierdo | III | 37 años (444 meses) | Sí, Quirúrgico (2 veces) | Solo asiste a 3 sesiones | No | Sí, EVA 6. Una semana | 6 Semanas | Satisfecho | No |
| 8 | F | 61 | Hallux derecho | II | 4 meses | No | Sí | Sí, post | Sí, EVA 10>1 semana | 12 semanas | Insatisfecho | No |
| 9 | F | 60 | Hallux derecho | II | 5 años (60 meses) | No | Sí | No | Sí, EVA 6. Una semana | 4 semanas | Satisfecho | No |
| 10 | F | 37 | Hallux izquierdo | III | 4 meses | No | Sí | No | Sí, EVA 2. Una semana | 4 Semanas | Satisfecho | No |
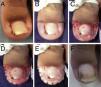
La edad de los pacientes osciló entre 15 a 61 años (media de 35,7 años); en cuanto al sexo 5 fueron hombres y 5 mujeres, 9 tenían compromiso unilateral y solo uno bilateral (fig. 3). El grado de afectación de los pacientes, según la clasificación en estadios, fue: uno estadio i, 6 estadio ii, 3 estadio iii y no hubo pacientes en estadio iv.
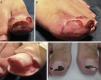
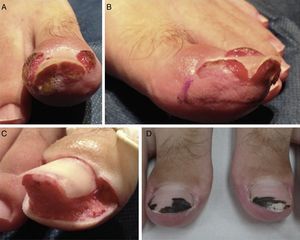
Paciente n.° 3. Compromiso bilateral, estadio iii. A. Hallux derecho. B. Hallux izquierdo: se marca con lápiz dermográfico el tejido a extirpar. C. Intraoperatorio, luego de la extirpación del tejido periungueal granulante en U. D. A las 4 semanas del postoperatorio aún se observa el nitrato de plata sobre la lámina ungueal.
El promedio de evolución de la enfermedad, desde el inicio hasta que el paciente recibió tratamiento con exéresis en U, fue de 87 meses (rango: 4 a 444 meses).
El 50% de los pacientes había recibido tratamiento quirúrgico previo de su OC mediante una técnica distinta a la exéresis en U.
El seguimiento se realizó en todos los pacientes con un total de 6 controles, donde 2 pacientes se ausentaron en la mitad de ellos. El tiempo de cicatrización promedio fue de 6 semanas.
Respecto a las complicaciones solo un paciente sufrió una infección postoperatoria, siendo necesario el uso de antibióticos sistémicos. Por otra parte, el dolor fue evaluado por EVA durante los controles, donde 7 de los 10 pacientes registraron dolor posquirúrgico promediando una EVA de 5 en 6 de ellos durante una semana. Solo uno alcanzó el dolor máximo durante más de una semana, causado por una alteración ósea previa y no por la técnica quirúrgica.
En cuanto al grado de satisfacción respecto al aspecto estético, en el control anual 9 de los 10 pacientes estaban satisfechos con el resultado.
También se puso en evidencia que 2 pacientes sufrieron de recidiva previo al control anual.
DiscusiónExisten diversos tratamientos para la OC, que van desde enfoques conservadores hasta procedimientos quirúrgicos complejos que requieren de una considerable experiencia quirúrgica10. La cirugía se debe considerar en casos de dolor, OC recurrente, recaída quirúrgica, onicogrifosis, paroniquia crónica recurrente y el fracaso del tratamiento conservador7. El tratamiento conservador es de elección en los pacientes con estadio i3,8. En casos en estadios i y ii que recidiven tras un tratamiento previo puede realizarse la exéresis en U sabiendo que es una técnica agresiva en comparación con otras existentes. En nuestra serie el paciente en estadio i presentaba recidiva al tratamiento quirúrgico previo y dolor intenso.
Según lo descrito en la literatura la matricectomía parcial con fenol se utiliza más comúnmente para estadios i y IIa4, siendo una técnica rápida, sencilla y barata. La inflamación y la cicatrización de heridas puede estar presente al menos de 2 a 3 semanas, con una recuperación al mes de tratamiento10.
Las recidivas se presentan hasta en un 24%3,10 causadas probablemente por una matricectomía incompleta, con un nuevo crecimiento de la uña en el pliegue lateral9. La principal desventaja es que la uña quedará reducida en su ancho, lo que habitualmente conlleva malos resultados cosméticos15.
El procedimiento de H-D, consiste en una incisión en losange paralela bajo los pliegues ungueales lateral y distal, acompañada por una segunda incisión para crear una cuña en el centro de la pared distal, eliminando posteriormente la media luna. Esta técnica es considerada la mejor para casos leves a moderados, mientras que la exéresis en U sería la mejor opción de tratamiento para los casos graves, estadios iii y iv9. Ambas técnicas producen buenos resultados, sin embargo en la técnica H-D, cuando se trata de pliegues laterales hipertróficos moderados, al movilizar demasiado tejido de la pared distal y laterales, podría inducir necrosis del borde de la herida, lo que no ocurre en la exéresis en U. Además, H-D es un procedimiento muy doloroso, lo que obliga a un buen control del mismo9. Otra técnica similar a la exéresis en U es la descrita por Vandenbos. Las diferencias entre ellas son que en la exéresis en U la parte más proximal de la incisión no incluye el pliegue proximal de la uña, se elimina el pliegue distal y la hemostasia se consigue con un bloqueo de sutura continua9,13,14.
Respecto a nuestros pacientes de los 10 operados con la técnica de exéresis en U, la mayoría reportó estar satisfecho con el procedimiento, con una baja tasa de recidivas y complicaciones. Por ello, consideramos que esta técnica obtuvo una excelente remisión de la enfermedad en casi todos los pacientes.
Es importante destacar los pacientes que habían sido tratados previamente sin éxito, con otra técnica distinta a la exéresis en U. De ellos 4 respondieron de manera excelente al nuevo procedimiento, con dolor leve a moderado, de corta duración, sin infección y satisfacción con el resultado estético. Por tanto, en pacientes que presentaban una larga evolución o que contaban con tratamientos quirúrgicos previos, la exéresis en U pareció ser una alternativa eficaz.
Con respecto a los pacientes con estadios más avanzados, estadio iii, la exéresis en U se presenta como una buena opción, ya que todos nuestros pacientes tuvieron una excelente evolución sin recidivas ni complicaciones.
Otro punto relevante es el control posquirúrgico, principalmente para controlar el tejido de granulación y evitar una nueva hipertrofia del mismo mediante topicaciones de nitrato de plata. Por tanto, la técnica de exéresis en U requiere de controles muy estrictos de enfermería, que suelen finalizar en un período que varía entre 30 a 45 días.
Comparando los resultados de nuestros casos con la técnica exéresis en U, del Dr. Peres Rosa, y los resultados descritos en la literatura de la matricectomía parcial con fenol3,5,6,10, podemos concluir que ambas técnicas han demostrado ser seguras, efectivas y sencillas. Ambos procedimientos tienen bajas tasa de recidiva, un postoperatorio relativamente similar, teniendo la matricectomía parcial con fenol al 88% un menor tiempo de curación. Sin embargo, la técnica de exéresis en U conserva íntegramente la uña, adaptando los tejidos blandos del hallux a esta, lo que conlleva un resultado cosmético muy superior al de las matricectomías.
Como limitación de nuestro trabajo destacamos el reducido número de pacientes. Por el momento, en la literatura no se encuentran trabajos diseñados que comparen la excéresis en U con algún otro tipo de cirugía.
Escoger un tratamiento para la OC que cumpla con todas las características/requerimientos, es muy difícil, y más aún cuando la resolución de la afección varía según su evolución.
Es por ello que, basándonos en nuestra experiencia, y de acuerdo con el trabajo presentado, consideramos que la exéresis en U es una técnica de gran utilidad. Así, constituye la mejor opción de tratamiento para las OC graves, con hipertrofia de lechos ungueales laterales y distales, o en el estadio ii y/o cuando el paciente ya ha recibido tratamiento que ha fallado.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.