El melanoma lentiginoso acral (MLA) es el tipo de melanoma de localización acral más frecuente y suele diagnosticarse en estadios más avanzados que el resto de los tipos de melanoma.
El objetivo de nuestro estudio fue conocer las características de presentación clínica del MLA.
Material y métodosSe realizó un estudio descriptivo observacional restrospectivo a partir de los pacientes recogidos en la base de datos del Instituto Valenciano de Oncología (IVO). Mediante encuestas telefónicas a los pacientes se recogieron las características de presentación de la lesión, en particular la presencia de los signos y síntomas incluidos en las reglas del ABCDE y de los 7 puntos de Glasgow, así como el retraso en el diagnóstico atribuible al paciente o al médico.
ResultadosEn una muestra final de 23 pacientes que pudieron responder finalmente a la encuesta se constató que el diagnóstico se demoró más de un año por un retraso en la consulta por parte del paciente en un 30,4%. Por otra parte, hubo una demora de más de un año atribuible al médico que no sospechó el diagnóstico en un 20% de los casos. Respecto a los motivos más frecuentes de consulta estos fueron: cambios en el tamaño, en el color, sangrado y herida que no cura. En un 20% de los casos que fueron evaluados por un médico la decisión de realizar el estudio histológico se demoró más de un año.
ConclusionesExiste un importante retraso en el diagnóstico del MLA debido tanto al paciente como al médico, lo que es achacable en parte a una falta de reconocimiento de los signos de alarma en lo que concierne al paciente y al personal sanitario. Las campañas preventivas del melanoma deberían poner más énfasis en la posible afectación de las palmas y sobre todo de las plantas.
Acral lentiginous melanomas —the melanomas most commonly found on the distal portions of the limbs— have usually reached more advanced stages than other types of melanoma when diagnosed. Our aim was to describe the clinical presentation of these tumors.
Materials and methodsRetrospective, descriptive, observational study of cases recorded in the database of the Instituto Valenciano de Oncología. In telephone interviews the patients answered a questionnaire on the presenting features of the lesion, on the presence of signs and symptoms included in the Glasgow 7-point checklist and the ABCDEs of melanoma, and on diagnostic delay attributable to patient or physician.
ResultsIn the interviews with the 23 patients who responded to the questionnaire, we detected a diagnostic delay of more than 1 year attributable to the patient (delay in seeking care) in 30.4% of the cases. Diagnostic delay of more than 1 year attributable to the physician (failure to suspect the diagnosis) was identified in 20%. The most frequent reasons for consulting a physician about a lesion were changes in size, changes in color, bleeding, or failure to heal. In 20% of the cases the evaluating physician did not order histology for over a year.
ConclusionsDiagnostic delay is a significant problem in acral lentiginous melanoma and may be attributable either to patients or to physicians’ failure to recognize warning signs. Melanoma prevention campaigns should place more emphasis on the possibility of melanomas appearing on the palms and, particularly, on the soles.
El melanoma cutáneo es un importante problema de salud. Desde mediados de los años 60 la incidencia del melanoma (MM) se ha incrementado de un 3 a un 8% por año en Europa, y por cada muerte por melanoma en los EE.UU. se estima que se pierde una media de 18,6 años de vida potencial1,2.
Existen 4 subtipos principales de melanomas: el melanoma de extensión superficial (MES), el melanoma sobre lentigo maligno (MLM), el melanoma nodular (MN) y el melanoma lentiginoso acral (MLA). Según algunos autores el 7% de todos los melanomas cutáneos se localizan en zonas acrales1. Como es bien sabido, todos los tipos de MM se pueden encontrar en las zonas acrales, pero el subtipo más prevalente es el MLA. Dicho subtipo aparece en el dorso de las manos y de los pies, en las palmas, en las plantas, en las muñecas, en los tobillos y en la región subungueal3.
Aunque la incidencia del MLA parece ser similar entre las distintas razas, se constata una mayor proporción en las no caucásicas, que parece deberse a una incidencia menor del resto de MM4.
La edad media de inicio del MLA es superior a la del resto de MM: 59-63 años en publicaciones previas con un pico de incidencia durante la séptima década5.
El MLA, al igual que ocurre con el MN, se diagnostica con menor frecuencia en estadios precoces respecto al MLM y al MES. Este hecho podría ser explicado por varias hipótesis no excluyentes entre sí, un comportamiento biológico más agresivo que otros tipos de MM, una falta de conciencia en la población de la posibilidad de que el melanoma se presente en las regiones subungueales o palmo-plantares, una presentación clínica distinta a la de otros MM en otras localizaciones o la dificultad para detectar las lesiones por estar ocultas a la vista durante la vida cotidiana o por una menor atención hacia la salud debido al grupo de edad en el que se presenta.
El método ABCDE (Asimetría, Bordes irregulares, cambio de Color, Diámetro superior a 6mm, Evolución)6 y la lista de los 7 puntos de Glasgow (cambio en tamaño, forma o color, diámetro superior a 6mm, inflamación, exudación o sangrado, leve prurito o cambios de sensibilidad) son los 2 métodos propuestos para la detección de MM en estadios precoces. Dada la localización poco accesible, y a que esta variedad es menos conocida entre la población general, dado que su presentación podría no ser la característica del melanoma en otras localizaciones, es posible que los MLA sean detectados de forma tardía, tanto por el paciente como por el personal sanitario.
El objetivo del presente estudio es la descripción de la presentación clínica del MLA, el patrón de detección y la prevalencia de los signos y síntomas descritos en la regla del ABCDE y la lista de los 7puntos de Glasgow.
Pacientes y métodosRealizamos un estudio observacional retrospectivo con la base de datos de melanomas cutáneos del Instituto Valenciano de Oncología (IVO)7. Se realizó un cuestionario telefónico a los pacientes con MLA sobre sus datos epidemiológicos y la clínica de la lesión. La descripción de dicha lesión fue comparada, posteriormente, con fotos preoperatorias en los casos en los que la imagen estuviera disponible.
Se seleccionaron aquellos pacientes diagnosticados de MLA y tratados de forma definitiva en el Servicio de Dermatología del IVO desde enero de 1999 hasta diciembre de 2006. Se incluyeron los pacientes vivos y capaces de responder a la entrevista telefónica. La entrevista fue realizada durante los primeros 6 meses del año 2007.
Para cada paciente se recogieron los siguientes datos: el sexo, la edad al inicio de la clínica, la edad en el momento de la extirpación y el nivel de estudios (categorizado según la edad hasta la que cursó estudios el paciente ≤14, ≤18, ≤21, >21, y que puede equivaler a sin estudios, estudios elementales, medios o superiores, respectivamente).
En cuanto a las características del MLA se estudiaron los antecedentes de la lesión, el motivo de consulta, el retraso diagnóstico y los signos y síntomas.
Para los antecedentes de la lesión se tuvo en cuenta la localización, si existía una lesión previa (ninguna/congénita/«de toda la vida»/años), antecedente de traumatismos o de quemaduras (ninguno/leve/intenso) en esa localización.
Los datos relacionados con el motivo de consulta fueron: primera persona que se percató de la lesión (paciente/médico/otra persona), si la lesión fue el motivo de consulta, de quién fue la idea de consultar, número y especialidad del personal sanitario consultado y los diagnósticos previos.
El retraso del paciente se definió como el tiempo transcurrido entre la primera vez que se percató de la existencia de la lesión y el momento de la consulta. El retraso del médico se definió como el tiempo transcurrido entre la primera consulta con el personal sanitario y la biopsia. Ambos retrasos se clasificaron en los siguientes intervalos de tiempo: ≤1 mes, >1 mes a ≤3 meses, entre >3 meses a ≤6 meses, entre >6 meses a ≤1 año y más de un año.
También se recogieron mediante la encuesta telefónica los signos y los síntomas incluidos en el ABCD y en la lista de los 7 puntos de Glasgow con los que se presentó la lesión.
Desde enero de 1999 hasta diciembre de 2006 1.017 pacientes, todos ellos caucásicos, fueron controlados por un melanoma cutáneo en el Servicio de Dermatología del IVO. Ochenta y cinco (8,36%) presentaban un melanoma de localización acral y, de ellos, 46 un MLA (4,52% del total de MM y 54,1% de los melanomas acrales), los restantes fueron 23 melanomas de extensión superficial, 15 melanomas nodulares y un lentigo maligno melanoma. De los 46 pacientes con MLA solo quedaban vivos 34. De estos 34 no se pudo contactar con 8 y 3 no pudieron realizar el cuestionario telefónico (uno por un infarto cerebral, otro por demencia y otro por efectos secundarios del interferón). Por lo tanto, de los 46 pacientes con MLA solo 23 fueron capaces de responder al cuestionario.
De los 23 pacientes 6 eran varones y 17 mujeres. Dieciocho habían estudiado como mucho hasta los 14 años, uno hasta los 17 años, 2 tenían estudios medios y otros 2 estudios superiores.
La edad mediana a la que los pacientes se percataron que tenían la lesión fue de 64 años (intervalo de 39 a 85 años). La edad mediana en el momento de la extirpación de la lesión fue de 66 años (intervalo de 39 a 86 años). El espesor tumoral medio y mediano fue de 3,07mm (DE: 2,23) y 2,90mm (intervalo: 0,8-9mm), respectivamente.
La mayoría de los pacientes no recordaba la presencia de lesiones previas en la zona del MM; solo un paciente refirió que el MM se desarrolló sobre una lesión congénita, otro sobre una lesión que recordaba «de toda la vida» y otro sobre una lesión de 10 años de evolución (13,4%). En 5 de los casos se refirió un traumatismo importante en esa zona años antes (21,7%) y ninguno recordó haber padecido una quemadura en la zona.
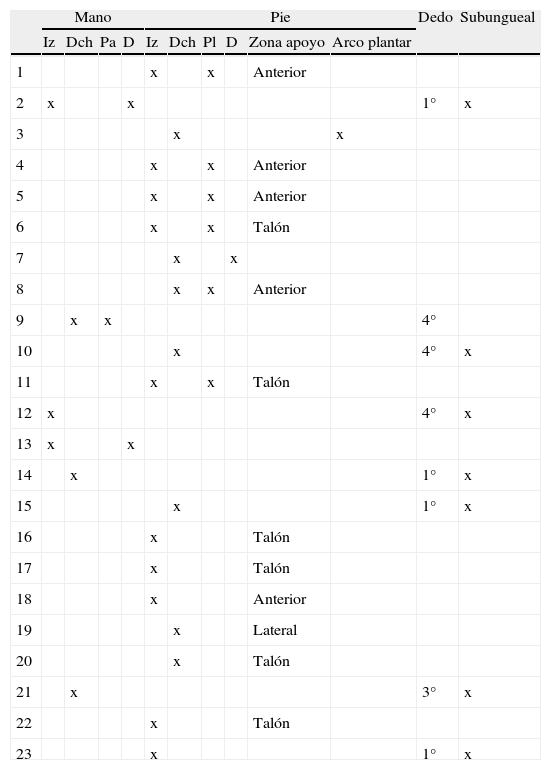
En la tabla 1 se detalla la localización exacta del MLA de los 23 pacientes encuestados. En 17 pacientes el MLA se localizaba en el pie (73,9%) y en 6 en la mano (26,1%). En las manos 4 de 6 casos tenían localización subungueal y no hubo predominio de ninguna de las manos. En los pies hubo un predominio de localización en las zonas de apoyo plantar (12 de 17). De los que no se localizaban en zona de apoyo, uno se ubicaba en el arco plantar, otro en el dorso del pie, otro en la región subungueal del primer dedo y otro en la región subungueal del cuarto dedo.
Localización de la lesión
| Mano | Pie | Dedo | Subungueal | |||||||||
| Iz | Dch | Pa | D | Iz | Dch | Pl | D | Zona apoyo | Arco plantar | |||
| 1 | x | x | Anterior | |||||||||
| 2 | x | x | 1° | x | ||||||||
| 3 | x | x | ||||||||||
| 4 | x | x | Anterior | |||||||||
| 5 | x | x | Anterior | |||||||||
| 6 | x | x | Talón | |||||||||
| 7 | x | x | ||||||||||
| 8 | x | x | Anterior | |||||||||
| 9 | x | x | 4° | |||||||||
| 10 | x | 4° | x | |||||||||
| 11 | x | x | Talón | |||||||||
| 12 | x | 4° | x | |||||||||
| 13 | x | x | ||||||||||
| 14 | x | 1° | x | |||||||||
| 15 | x | 1° | x | |||||||||
| 16 | x | Talón | ||||||||||
| 17 | x | Talón | ||||||||||
| 18 | x | Anterior | ||||||||||
| 19 | x | Lateral | ||||||||||
| 20 | x | Talón | ||||||||||
| 21 | x | 3° | x | |||||||||
| 22 | x | Talón | ||||||||||
| 23 | x | 1° | x | |||||||||
D: dorso; Dch: derecho; Iz: izquierdo; Pa: palma; Pl: planta.
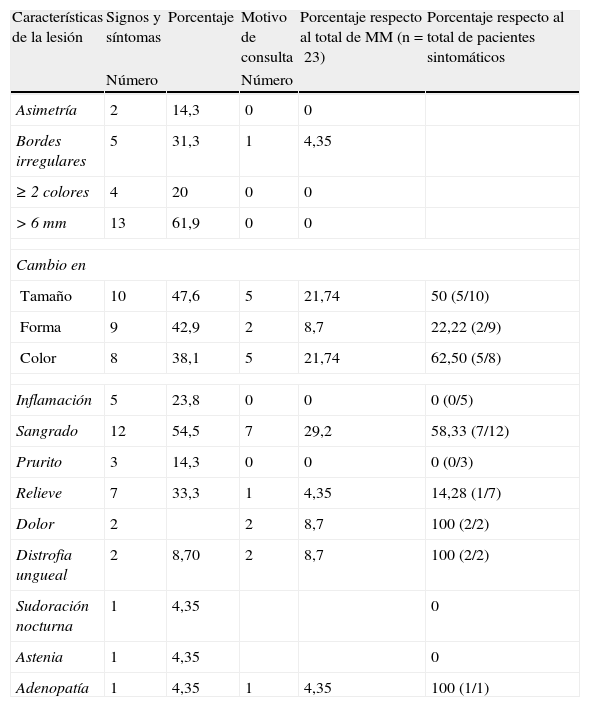
De estos 23 pacientes los signos y síntomas más habitualmente referidos, por orden de frecuencia, fueron (tabla 2): un tamaño superior a 6mm en 13 casos (61,9%), el sangrado en 12 (54,5%), un cambio de tamaño en 10 (47,6%), un cambio de forma en 9 (42,9%), un cambio de color en 8 (38,1%) y la adquisición de relieve en 7 (33,3%). Otros síntomas y signos no incluidos en los criterios de ABCD y en los 7 puntos de la escala de Glasgow, y referidos por los pacientes, fueron: una distrofia ungueal en 2 casos, sudoración nocturna desde meses antes en un caso, astenia en un caso y una adenopatía inguinal en otro caso. De todos estos signos y síntomas los que motivaron una consulta médica, por orden de frecuencia, fueron: el sangrado en 7 casos (29,2%), un cambio de color en 5 pacientes (21,7%) y de tamaño en otros 5 (21,7%), de forma en 2 (8,7%), la sensación de dolor en otros 2 (8,7%), la distrofia ungueal también en 2 casos (8,7%) y en tan solo un caso (4,4%) por la adquisición de relieve, la presencia de bordes irregulares o la presencia de adenopatías inguinales, una adquisición de relieve y la observación de bordes irregulares.
Signos y síntomas referidos por los pacientes, ABCD según la fotografía y motivo de consulta
| Características de la lesión | Signos y síntomas | Porcentaje | Motivo de consulta | Porcentaje respecto al total de MM (n=23) | Porcentaje respecto al total de pacientes sintomáticos |
| Número | Número | ||||
| Asimetría | 2 | 14,3 | 0 | 0 | |
| Bordes irregulares | 5 | 31,3 | 1 | 4,35 | |
| ≥2 colores | 4 | 20 | 0 | 0 | |
| >6mm | 13 | 61,9 | 0 | 0 | |
| Cambio en | |||||
| Tamaño | 10 | 47,6 | 5 | 21,74 | 50 (5/10) |
| Forma | 9 | 42,9 | 2 | 8,7 | 22,22 (2/9) |
| Color | 8 | 38,1 | 5 | 21,74 | 62,50 (5/8) |
| Inflamación | 5 | 23,8 | 0 | 0 | 0 (0/5) |
| Sangrado | 12 | 54,5 | 7 | 29,2 | 58,33 (7/12) |
| Prurito | 3 | 14,3 | 0 | 0 | 0 (0/3) |
| Relieve | 7 | 33,3 | 1 | 4,35 | 14,28 (1/7) |
| Dolor | 2 | 2 | 8,7 | 100 (2/2) | |
| Distrofia ungueal | 2 | 8,70 | 2 | 8,7 | 100 (2/2) |
| Sudoración nocturna | 1 | 4,35 | 0 | ||
| Astenia | 1 | 4,35 | 0 | ||
| Adenopatía | 1 | 4,35 | 1 | 4,35 | 100 (1/1) |
En relación con quién detectó la lesión, quién decidió que tenía que ser evaluada por un dermatólogo y cuál fue el motivo de consulta, en 2 casos (8,7%) el paciente consultó por otra lesión a un podólogo que, a su vez, realizó el diagnóstico y lo derivó a un dermatólogo. En 17 casos (73,9%) la lesión fue detectada por el propio paciente, pero en 6 de ellos (35,3%) la idea de consultar con un especialista fue de un familiar o de un amigo. En un caso la lesión fue detectada por un médico de familia al consultar por otro motivo y derivó al paciente a un dermatólogo. En otro caso la lesión fue detectada de forma casual por un dermatólogo al consultar por otra lesión. En 4 de los 5 casos en los que el paciente consultó a instancias de otra persona, el familiar o la amistad fue del sexo femenino. En 5 casos (21,7%) el motivo de consulta fue otra lesión distinta al MM.
Trece de 17 mujeres se detectaron ellas mismas la lesión, 10 (76,9%) decidieron consultar con un especialista y solo en 3 casos (23,1%) la idea de consultar con un especialista fue de otra persona. En el caso de los hombres 4 de 6 se detectaron ellos mismos la lesión, solo uno decidió consultar con un especialista y en 3 casos la idea de consultar con un especialista fue de otra persona.
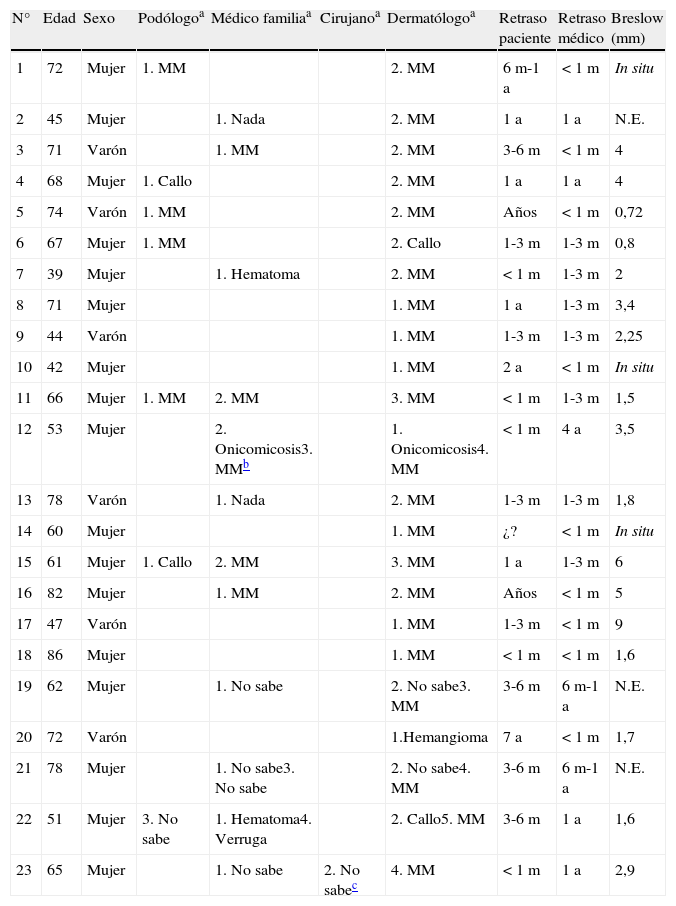
También se recogió el tiempo que los pacientes tardaron en consultar con personal sanitario y el tiempo que se tardó en realizar una biopsia (tabla 3). El primer personal sanitario al que se acudió fue, por orden de frecuencia, un médico de familia (9 casos, 34,8%), un dermatólogo (8 casos, 39,1%) y un podólogo (6 casos, 26,1%). De los podólogos 4 de 6 (66,7%) sospecharon desde el inicio que se trataba de una lesión para biopsiar, de los médicos de familia 5 de 10 (50%) y de los dermatólogos 21 de 27 (77,8%). Durante el proceso evolutivo del paciente se sugirió que la lesión tenía que ser biopsiada por parte del primer médico consultado solo en 13 casos (56,5%), del segundo en 5 (21,7%) casos, del tercero en un caso (4,4%), del cuarto en 3 casos (13,0%) y del quinto en un caso (4,4%).
Personal sanitario consultado, retraso diagnóstico y Breslow de los 23 pacientes encuestadosa
| N° | Edad | Sexo | Podólogoa | Médico familiaa | Cirujanoa | Dermatólogoa | Retraso paciente | Retraso médico | Breslow (mm) |
| 1 | 72 | Mujer | 1. MM | 2. MM | 6m-1a | <1m | In situ | ||
| 2 | 45 | Mujer | 1. Nada | 2. MM | 1a | 1a | N.E. | ||
| 3 | 71 | Varón | 1. MM | 2. MM | 3-6m | <1m | 4 | ||
| 4 | 68 | Mujer | 1. Callo | 2. MM | 1a | 1a | 4 | ||
| 5 | 74 | Varón | 1. MM | 2. MM | Años | <1m | 0,72 | ||
| 6 | 67 | Mujer | 1. MM | 2. Callo | 1-3m | 1-3m | 0,8 | ||
| 7 | 39 | Mujer | 1. Hematoma | 2. MM | <1m | 1-3m | 2 | ||
| 8 | 71 | Mujer | 1. MM | 1a | 1-3m | 3,4 | |||
| 9 | 44 | Varón | 1. MM | 1-3m | 1-3m | 2,25 | |||
| 10 | 42 | Mujer | 1. MM | 2a | <1m | In situ | |||
| 11 | 66 | Mujer | 1. MM | 2. MM | 3. MM | <1m | 1-3m | 1,5 | |
| 12 | 53 | Mujer | 2. Onicomicosis3. MMb | 1. Onicomicosis4. MM | <1m | 4a | 3,5 | ||
| 13 | 78 | Varón | 1. Nada | 2. MM | 1-3m | 1-3m | 1,8 | ||
| 14 | 60 | Mujer | 1. MM | ¿? | <1m | In situ | |||
| 15 | 61 | Mujer | 1. Callo | 2. MM | 3. MM | 1a | 1-3m | 6 | |
| 16 | 82 | Mujer | 1. MM | 2. MM | Años | <1m | 5 | ||
| 17 | 47 | Varón | 1. MM | 1-3m | <1m | 9 | |||
| 18 | 86 | Mujer | 1. MM | <1m | <1m | 1,6 | |||
| 19 | 62 | Mujer | 1. No sabe | 2. No sabe3. MM | 3-6m | 6m-1a | N.E. | ||
| 20 | 72 | Varón | 1.Hemangioma | 7a | <1m | 1,7 | |||
| 21 | 78 | Mujer | 1. No sabe3. No sabe | 2. No sabe4. MM | 3-6m | 6m-1a | N.E. | ||
| 22 | 51 | Mujer | 3. No sabe | 1. Hematoma4. Verruga | 2. Callo5. MM | 3-6m | 1a | 1,6 | |
| 23 | 65 | Mujer | 1. No sabe | 2. No sabec | 4. MM | <1m | 1a | 2,9 |
a:años; m:meses; N.E.: no especificado.
El retraso del paciente fue de menos de un mes en 6 de los 23 casos (26,1%), de uno a 3 meses en 4 casos (17,4%), de 3 a 6 meses en otros 3 casos (13,0%), de 6 meses a un año en 3 casos (13,0%) y de más de un año en 7 de los casos (30,4%). Por lo tanto, un 43,4% de los pacientes tardaron más de 6 meses en consultar.
El retraso del personal sanitario fue de menos de un mes en 9 de los 23 casos (36,0%), de uno a 3 meses en 7 casos (28,0%), de 3 a 6 meses en un caso (4,0%), de 6 meses a un año en 2 casos (8,0%) y de más de un año en 5 de los 23 casos (20,0%). Por lo tanto, en casi un tercio de los casos hubo una demora atribuible al personal sanitario de al menos 6 meses.
DiscusiónAntes de valorar los hallazgos del presente estudio descriptivo se deben tener en consideración varias limitaciones. En primer lugar, se trata de un estudio retrospectivo, se basa en encuestas telefónicas (que se ven limitadas por la memoria del paciente y porque es posible que queden vivos los pacientes de mejor pronóstico) y por último, el que la muestra sea pequeña. A pesar de todo, aporta datos interesantes sobre el MLA que, en líneas generales, coinciden con lo descrito en la literatura.
De los 23 pacientes encuestados la mayoría tuvieron el melanoma en el pie, pero cuando la afectación era subungueal la mano estaba más frecuentemente afectada y el dedo más afectado también era el primero tanto de la mano como del pie. Entre los que tenían afectación del pie la mayoría se localizaba en zonas de apoyo, lo que sugiere que la presión puede tener algún papel etiopatogénico, quizás asociada al calor o a los traumatismos repetidos. El reciente hallazgo de la sobreexpresión de NUAK2 en los MLA podría apoyar esta teoría8. Según series previas la extremidad inferior se ve afectada en un 82%9 respecto a la extremidad superior, excepto en el melanoma subungueal, en el que la afectación de la mano es ligeramente superior: 55% respecto a 45%3,10,11. El melanoma plantar representaría el 2,8%12 de todos los MM y el MM de la mano del 1 al 2%13, y los dedos más frecuentemente afectados serían, como en nuestro caso, el primero tanto de la mano como del pie.
Aunque, generalmente, en las palmas y las plantas se presentan con relativa frecuencia los signos y síntomas de las reglas del ABCDE y de la lista de los 7puntos, existe un importante retraso diagnóstico del MLA debido a su polimorfismo clínico. Así, Soon et al. refieren que en su serie de 112 MLA plantares un 33,96% fueron incorrectamente diagnosticados; de estos, hasta un 60% eran amelanóticos y un 39% simulaban una lesión hiperqueratósica benigna9.
En nuestra serie de los 23 pacientes encuestados el 61,9% refirió un tamaño superior a 6mm, el 54,5% sangrado, el 47,6% un cambio de tamaño y el 42,9% un cambio en la forma. Sin embargo, en al menos la mitad de los casos, y con la excepción del dolor y el sangrado que sí fueron considerados como relevantes, los pacientes no consideraban que los signos y síntomas observados eran motivos para consultar a un especialista. En cualquier caso, el sangrado, los cambios de coloración y de tamaño fueron los principales motivos por los que los pacientes consultaron.
En nuestro estudio llama la atención que solo un 39,1% de los pacientes había consultado en primer lugar a un dermatólogo, un 37,8% de los casos a un médico de familia y a un podólogo en un 26,1%. La sospecha de lesión maligna fue, como era de esperar, mayor entre los dermatólogos (77,8%) y menor en los podólogos (66,7%) y los médicos de familia (50%). Este hallazgo subraya el papel que pueden tener algunos profesionales de la salud, en particular los podólogos, en la detección precoz de lesiones acrales.
En nuestra serie observamos un importante retraso diagnóstico tanto por parte del paciente (un 52,2% tarda más de 3 meses en consultar y un 34,8% por lo menos un año) como por parte del médico (solo en un 56,5% de los casos se sospechó en la primera consulta que la lesión debía ser biopsiada y hasta en un 56,5% se tardó más de 3 meses en realizar una biopsia). En su serie, Richard et al.14 encuentran que un 14,2% de los médicos no propusieron la exéresis en la primera consulta y que los retrasos eran mayores en presentaciones atípicas, como los MM amelanóticos, cuando no existía un nevus anterior y en el MLA. Este porcentaje es bastante menor que en nuestra serie, que es del 43,5% en general y del 22,2% entre los dermatólogos.
Cabe destacar que aunque el porcentaje de detección de la lesión por el paciente fue alta (73,9%), hasta en un 35,3% de estos casos la idea de consultar con un especialista fue de un familiar o de una amiga, y que existe un predominio del sexo femenino a la hora de consultar tanto entre los pacientes como entre los familiares, datos que son acordes con los de la literatura. En los trabajos de Richard et al.14,15 se constata que en dos tercios de los casos el MM es detectado o por el paciente o por un familiar, y que este último era responsable de la detección de la lesión y de acelerar la visita al médico hasta en la mitad de los casos. Al igual que en nuestra serie, las mujeres detectan el MM con mayor frecuencia que los hombres, en los que la necesidad de consulta era sugerida generalmente por un familiar o por un médico. La mediana de tiempo transcurrido entre que el paciente se percató de la lesión y que sospechó su probable malignidad fue de 25 meses, y desde que tuvo dicha sospecha hasta que decidió consultar a un médico la mediana fue de 2 meses. Cabe destacar que, en dicho estudio, pese a las campañas preventivas, un 25% de los pacientes pensaban que quitar una lesión melanocítica era peligroso, solo un 24,8% de los pacientes eran conscientes de la gravedad de un melanoma, y otros seguían creyendo que no podía existir un cáncer si no había sangrado, dolor o astenia. Los signos y síntomas que motivaban una consulta rápida a un profesional sanitario eran los signos y síntomas tardíos como el sangrado, mientras que los signos del ABCD motivaban una demora en la consulta.
En conclusión, existe un importante retraso diagnóstico tanto por parte del paciente como del personal sanitario. Estos datos nos sugieren que existen fallos en las campañas de prevención del MM: la población no conoce todavía correctamente las reglas del ABCD ni de los 7 puntos de Glasgow, desconoce las zonas acrales como posible localización del MM, no se informa de la clínica del MM subungueal, se debería instruir más a los médicos de familia y a los podólogos sobre este melanoma y se debería hacer un mayor énfasis en varones.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.