El tratamiento estándar compresivo de las úlceras venosas de extremidades inferiores no promueve la cicatrizacion. El autoinjerto es uno de los tratamientos que acelera la reparación tisular, sin embargo, su aplicación es difícil en pacientes pluripatológicos o cuando se requieren aplicaciones múltiples. La membrana amniótica se ha empleado como material de cobertura y como epitelizante, por lo que podría ser una buena opción terapéutica para cuando el autoinjerto no esté indicado.
ObjetivosAnalizar el estado de conocimiento científico sobre la seguridad y la eficacia de la membrana amniótica y comparar los costes de los injertos disponibles actualmente (autoinjertos, membrana amniótica y sustitutos cutáneos biocompatibles) para promover la reparación tisular de las úlceras venosas.
Material y métodosSe realizó una búsqueda y revisión sistemática de la literatura científica hasta marzo del 2010 sobre el uso de la membrana amniótica como tratamiento de las úlceras venosas. Asimismo, se realizó un análisis coste-minimización (horizonte temporal 3 y 6 meses). Se consideraron los costes directos sanitarios. Para comprobar la estabilidad de los resultados se llevó a cabo un análisis de sensibilidad.
ResultadosSe identificó un único estudio sobre seguridad y eficacia. El análisis de costes mostró que el autoinjerto es siempre la opción más barata (1.053 € versus 1.825 € membrana amniótica, 5.767 € sustitutos cutáneos biocompatibles). A los 6 meses la membrana amniótica costaría 6.765 € menos que el uso de los sustitutos cutáneos biocompatibles.
ConclusionesEl transplante de membrana amniótica para la reepitelización de úlceras venosas refractarias al tratamiento convencional es una opción terapéutica de gran potencial, pero aún en estado experimental. El autoinjerto es el tratamiento más eficiente; pero la membrana amniótica es más económica que los sustitutos cutáneos biocompatibles.
Standard compression therapy for venous ulcers of the legs does not promote healing. Although autografting accelerates tissue repair, it is difficult to use in patients with concomitant diseases or when multiple grafts are required. The amniotic membrane has been used as a covering material and promotes epithelialization, making it a good potential treatment option when autografts are not indicated.
ObjectivesTo analyze the literature on the safety and efficacy of amniotic membrane grafting and compare the cost of currently available grafts (autografts, amniotic membrane grafts, and biocompatible skin substitutes) to promote tissue repair in venous ulcers.
Material and methodsA systematic review of the literature on the use of amniotic membrane grafts for the treatment of venous ulcers was performed up to 2010. A cost-minimization analysis of direct healthcare costs was then performed (at 3 and 6 months). A sensitivity analysis was performed to confirm the stability of the results.
ResultsOnly 1 study addressing safety and efficacy was identified. The cost-minimization analysis showed that autografts are always the least-expensive option (€ 1053 compared with € 1825 for amniotic membrane grafts and € 5767 for biocompatible skin grafts). At 6 months, however, amniotic membrane grafts would have cost € 6765 less than the use of biocompatible skin substitutes.
ConclusionsDespite having excellent therapeutic potential for the re-epithelialization of venous ulcers that do not respond to conventional treatment, amniotic membrane transplant remains an experimental therapy. Autograft is the most efficient treatment but amniotic membrane graft is less expensive than the use of biocompatible skin substitutes.
Las úlceras venosas de las extremidades inferiores constituyen una afección invalidante, crónica y recurrente1, y su tratamiento tiene un impacto económico no despreciable asociado al consumo de recursos humanos y materiales2. Las úlceras venosas representan entre el 60%-70% de todas las úlceras3, incrementando su incidencia con la edad2, lo cual hace prever que el envejecimiento de la población conlleve una mayor prevalencia de esta condición clínica. Cuando la úlcera venosa no responde al tratamiento convencional, una de las opciones terapéuticas es el autoinjerto. Existen limitaciones importantes en su uso como son: la disponibilidad limitada de piel, sobre todo en pacientes de edad avanzada y la problemática asociada a la extracción de la zona donante (dolor, riesgo de infección y cicatriz antiestética). Estas limitaciones desaconsejan realizar más de dos autoinjertos al año. Es por ello que el futuro de los implantes de piel se orienta hacia el uso de sustitutos cutáneos biocompatibles.
Existe una gran oferta de sustitutos cutáneos biocompatibles4. El principal inconveniente para su uso es su elevado precio; por lo que en los últimos años se está reconsiderando el uso de la membrana amniótica humana (fig. 1) para el tratamiento de las úlceras venosas5. La membrana amniótica ya se está utilizando en el servicio de Oftalmología de nuestro hospital, suministrada por la Transplant Service Foundation (TSF, C/ Dr. Antoni Pujadas, 42 - SSM Sant Joan de Déu - Edifici Pujadas - Sant Boi del Llobregat [España]), como injerto corneal6 por sus propiedades y acciones: elevado contenido en factores de crecimiento, en citoquinas, facilitación de la migración de las células epiteliales y promoción de la diferenciación celular. Aparte de su capacidad regenerativa, tiene propiedades antiinflamatorias y antiangiogénicas, analgésicas, antimicrobiales y baja inmunogenicidad7. Es permeable, delgada, flexible y se puede adherir fácilmente a los contornos de la úlcera, lo cual facilita la movilidad del paciente5. Estas propiedades y su éxito en el tratamiento de úlceras en otras áreas clínicas nos indujeron a evaluar clínica y económicamente su aplicación en las úlceras venosas refractarias al tratamiento convencional, como alternativa al autoinjerto y a los aloinjertos con sustitutos cutáneos biocompatibles.
Materiales y métodosSe revisó el estado del conocimiento científico sobre la seguridad y eficacia del implante de membrana amniótica en la cicatrización de úlceras venosas de la pierna refractarias al tratamiento convencional. Asimismo, se analizó su coste comparándolo con las alternativas terapéuticas disponibles (el autoinjerto y el aloinjerto con sustitutos cutáneos biocompatibles).
Se realizó una búsqueda sistemática y estructurada para identificar trabajos que utilizasen la membrana amniótica en esta patología. Las bases de datos consultadas fueron MEDLINE + EMBASE, PubMed, ISI Web of Knowledge, Cochrane Library Plus, CRD Databases (DARE, HTA, NHS EED), HAYES, ECRI, ClinicalEvidence.bmj.com, Tripdatabase, Clinical Trials.gov y Google Scholar. El período de búsqueda abarcó todas las fechas hasta marzo del 2010. Finalmente, sólo se consideraron artículos publicados a partir del año 2000, dado que las técnicas actuales de obtención y manipulación de la membrana amniótica difieren sustancialmente de las que existían antes de este año, por lo que sus resultados no serían extrapolables al contexto actual. Las palabras clave utilizadas fueron «membrana amniótica» y «úlceras». Para analizar la calidad de los estudios se utilizó la escala GRADE8.
Para la evaluación económica, dado que no se identificaron estudios head-to-head, que comparen las tres opciones terapéuticas (autoinjerto, aloinjerto con sustitutos cutáneos biocompatibles y aloinjerto con membrana amniótica), se asumió la hipótesis de «no inferioridad» en eficacia y seguridad entre las opciones terapéuticas a comparar; es decir, la evaluación económica asume que todos los sustitutos de piel tienen niveles de seguridad y eficacia similares, con la condición de que se realice un número similar de injertos. Bajo esta hipótesis se llevó a cabo un análisis de coste-minimización9. La perspectiva del análisis fue la del proveedor sanitario (hospital) y, por ello, solamente se consideran los costes directos de los recursos sanitarios consumidos (en euros del año 2010). No se consideraron los costes directos no sanitarios ni los costes indirectos.
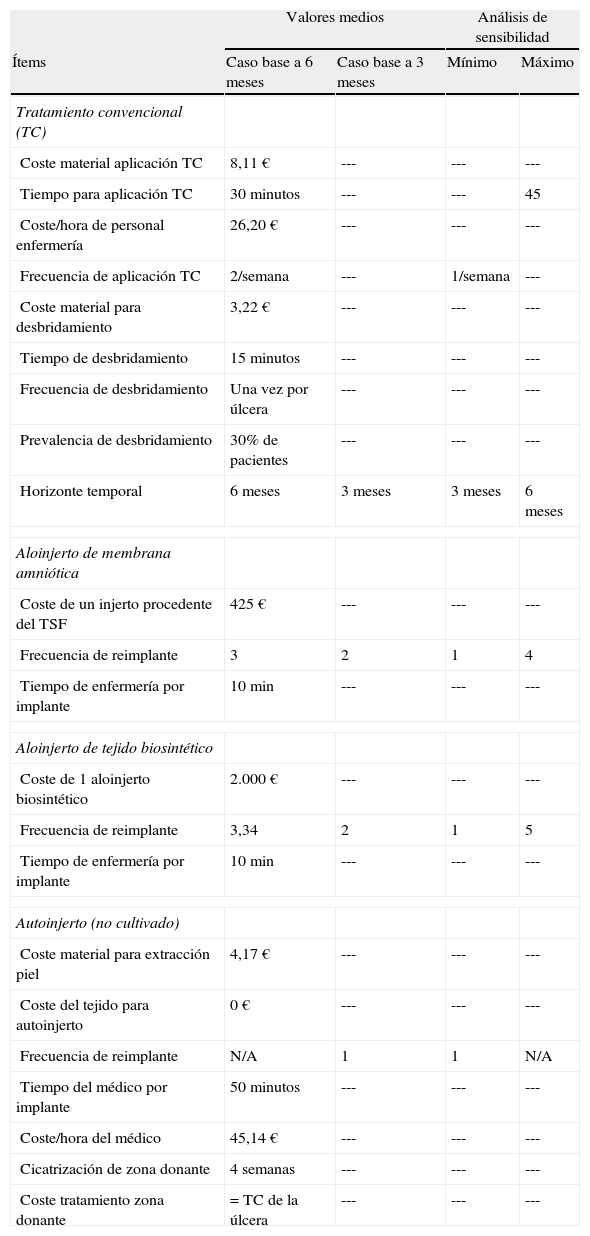
Los datos económicos incluidos en esta evaluación proceden del sistema contable de nuestro hospital. Asimismo, se ha obtenido información sobre la frecuencia de injertos, los tiempos y cantidad de material empleados, a través de la experiencia de los profesionales del servicio de Dermatología. La literatura científica también fue utilizada para conocer tanto qué sustituto cutáneo biocompatible ha mostrado ser más eficaz, y ser así incluido en el análisis, como su frecuencia de implantación10. El injerto cutáneo biocompatible elegido fue el de doble capa, y su precio fue suministrado directamente por la empresa que comercializa el producto fuera de Europa (Apligraf®, Organogenesis Inc., Massachussets, EE. UU.). El precio de la membrana amniótica ha sido proporcionado por la TSF que la suministra al hospital. Los casos bases del modelo económico incluyen las estimaciones consideradas más probables (valores medios) según las fuentes consultadas (evidencia científica y equipo de trabajo de esta evaluación de tecnología sanitaria). El modelo considera dos casos base, uno a los tres meses (donde se comparan las tres alternativas: autoinjerto, membrana amniótica e injerto biocompatible) y otro en un horizonte temporal de 6 meses (donde se comparan dos alternativas, membrana amniótica e injerto biocompatible, ya que el autoinjerto no tiene sentido clínico repetirlo si no ha funcionado a los tres meses). Para comprobar la estabilidad de los resultados y la consistencia de las estimaciones se llevó a cabo un análisis de sensibilidad de aquellos valores donde se consideró que existe incertidumbre, considerando dos escenarios extremos (máximo y mínimo) (tabla 1).
Recursos sanitarios empleados y costes unitarios utilizados en el análisis de cada uno de los escenarios evaluados
| Valores medios | Análisis de sensibilidad | |||
| Ítems | Caso base a 6 meses | Caso base a 3 meses | Mínimo | Máximo |
| Tratamiento convencional (TC) | ||||
| Coste material aplicación TC | 8,11 € | --- | --- | --- |
| Tiempo para aplicación TC | 30 minutos | --- | --- | 45 |
| Coste/hora de personal enfermería | 26,20 € | --- | --- | --- |
| Frecuencia de aplicación TC | 2/semana | --- | 1/semana | --- |
| Coste material para desbridamiento | 3,22 € | --- | --- | --- |
| Tiempo de desbridamiento | 15 minutos | --- | --- | --- |
| Frecuencia de desbridamiento | Una vez por úlcera | --- | --- | --- |
| Prevalencia de desbridamiento | 30% de pacientes | --- | --- | --- |
| Horizonte temporal | 6 meses | 3 meses | 3 meses | 6 meses |
| Aloinjerto de membrana amniótica | ||||
| Coste de un injerto procedente del TSF | 425 € | --- | --- | --- |
| Frecuencia de reimplante | 3 | 2 | 1 | 4 |
| Tiempo de enfermería por implante | 10 min | --- | --- | --- |
| Aloinjerto de tejido biosintético | ||||
| Coste de 1 aloinjerto biosintético | 2.000 € | --- | --- | --- |
| Frecuencia de reimplante | 3,34 | 2 | 1 | 5 |
| Tiempo de enfermería por implante | 10 min | --- | --- | --- |
| Autoinjerto (no cultivado) | ||||
| Coste material para extracción piel | 4,17 € | --- | --- | --- |
| Coste del tejido para autoinjerto | 0 € | --- | --- | --- |
| Frecuencia de reimplante | N/A | 1 | 1 | N/A |
| Tiempo del médico por implante | 50 minutos | --- | --- | --- |
| Coste/hora del médico | 45,14 € | --- | --- | --- |
| Cicatrización de zona donante | 4 semanas | --- | --- | --- |
| Coste tratamiento zona donante | = TC de la úlcera | --- | --- | --- |
La tabla incluye los valores medios utilizados en el coste por proceso. No obstante, también se han incluido los costes asociados al soporte administrativo por cada visita al hospital de día (asociados a la aplicación del TC); coste en concepto de mantenimiento de la estructura física hospitalaria (overheads) y el coste en concepto de tarifa. Los datos del análisis de sensibilidad proceden de la literatura (para aloinjertos biosintéticos) y de la experiencia clínica propia.
N/A: no aplica ya que clínicamente no se aconseja realizar más de dos autoinjertos en un año; TSF: Transplant Service Foundation, Barcelona.
La revisión de la literatura sólo identificó un estudio piloto, prospectivo, sin grupo control, en el que se mostraban los resultados de un único implante de membrana amniótica aplicado a 15 pacientes con úlceras venosas de extremidades. A los tres meses tres úlceras habían epitelizado, 9 habían reducido la superficie en un 50% y tres no mejoraron. La epitelización se paralizó a los 30 días del implante. Los autores sugerían que las propiedades de la membrana amniótica se pierden tras 2-4 semanas del implante, y recomendaban evaluar la reimplantación en futuros estudios. No se observaron efectos secundarios asociados al uso de la membrana amniótica11. El diseño y las características de este estudio corresponden a una calidad de evidencia científica baja, utilizando la escala GRADE8, con lo que es altamente probable que nuevos ensayos clínicos puedan tanto corroborar como desmentir sus resultados. Sólo se detectó un ensayo clínico en curso sobre la eficacia de la membrana amniótica en el tratamiento de úlceras vasculares refractarias12.
Los resultados del análisis económico muestran que en el primer caso base, con 6 meses de seguimiento y comparación de dos alternativas terapéuticas, el coste medio por paciente utilizando membrana amniótica se estima en 3.110 €, comparado con 9.875 € con aloinjerto artificial. Así pues, el implante de aloinjerto con sustitutos cutáneos biocompatibles cuesta más del triple que el de membrana amniótica. Por el contrario, si se utilizara la membrana amniótica en vez del sustituto cutáneo biocompatible significaría un ahorro de 6.765 € tras 6 meses desde el implante inicial.
El coste medio por paciente en el segundo caso base, con un seguimiento de tres meses y comparación de las tres alternativas terapéuticas se espera que sea 5.767 € con aloinjerto artificial, de 1.825 € con membrana amniótica y 1.053 € con el autoinjerto. Por lo tanto, el ahorro con membrana amniótica sería de 3.942 € en comparación con el aloinjerto con sustitutos cutáneos biocompatibles, mientras que el ahorro con la opción de autoinjerto sería de 772 € en comparación con la membrana amniótica. El implante de membrana amniótica no alcanza a doblar el precio del autoinjerto tras tres meses desde el implante inicial. Los resultados del análisis de sensibilidad confirman la estabilidad de los dos casos base en todos los supuestos. En conclusión, con los precios actuales, la opción del autoinjerto siempre es la más barata, pero el implante de membrana amniótica es siempre la opción más económica a los 6 meses, comparada con el aloinjerto con sustitutos cutáneos biocompatibles (tabla 1).
DiscusiónAunque el trasplante de membrana amniótica para úlceras venosas se presenta como una opción terapéutica de gran potencial, la evidencia científica relativa a su eficacia y seguridad es, hoy por hoy, escasa y de baja calidad. En cuanto a su seguridad cabe resaltar que los riesgos de transmisión de enfermedades son mínimos gracias a los controles actuales que existen de los donantes, aunque no se puede descartar con absoluta seguridad en los productos de origen humano. Dado el gran potencial del implante de membrana amniótica para aportar beneficios asociados a riesgos mínimos, y teniendo en cuenta las limitaciones del autoinjerto, consideramos que la balanza favorece su indicación clínica5.
Al estimar los costes asociados a cada una de las distintas estrategias de implante este estudio muestra cómo el consumo y coste de recursos sanitarios, dirigidos a promover la cicatrización de úlceras crónicas, es sustancial. Los resultados sugieren que la estrategia que permita una cicatrización más rápida dispondrá de una clara ventaja frente a sus competidores, con la condición de que el precio por injerto no sea excesivo.
Este estudio muestra que el autoinjerto aparece como la opción más eficiente, sobre todo si se emplean las técnicas de microinjertos como en estampillado. Sin embargo, en pacientes de edad y/o pluripatológicos la técnica del autoinjerto no está exenta de efectos adversos y riesgos asociados a la extracción y cicatrización de la zona donante que no se han tenido en cuenta en la evaluación económica. La inclusión de estos podría acercar los resultados a los obtenidos con membrana amniótica, siempre y cuando a largo plazo esta nueva técnica continuara mostrándose segura. Por otro lado, cabe considerar que la otra alternativa al autoinjerto, el aloinjerto con sustitutos cutáneos biocompatibles, se asocia a un coste excesivamente elevado, lo que en la actualidad dificultaría su uso rutinario en la práctica clínica habitual. A su vez, a medida que aumente el conocimiento sobre la eficacia de la indicación de membrana amniótica en úlceras venosas refractarias a tratamiento convencional, la asunción de «no inferioridad» podría variar (en sentido positivo mayor eficacia, o en sentido negativo menor eficacia) con lo que también lo harían los resultados de, en este caso, coste-efectividad.
En conclusión, el trasplante de membrana amniótica para la cicatrización de úlceras venosas refractarias al tratamiento convencional es una opción terapéutica de gran potencial teórico (considerando las propiedades que se le atribuyen) y práctico (el único estudio existente presenta resultados prometedores). A su vez, el previsible aumento de demanda de membrana amniótica para distintas aplicaciones clínicas podría abaratar su coste de adquisición, pudiendo llegar a ser el más coste-efectivo de los injertos. No obstante, el trasplante de membrana amniótica en úlceras venosas debe considerarse una tecnología en fase de experimentación, y se debería esperar a los resultados de los ensayos clínicos en curso para recomendar su difusión.
Conflicto de interesesLa Dra. M. Alsina es actualmente la Directora del Banco de tejido cutáneo del Hospital Clínic-TSF. El resto de los autores no tienen ningún conflicto de intereses.