El eccema de contacto (EC) constituye una enfermedad cutánea relativamente frecuente en la práctica clínica, cuya prevalencia ha aumentado en los últimos años. El estudio mediante pruebas epicutáneas (PE) es fundamental e imprescindible en el diagnóstico de la sensibilización de contacto.
ObjetivosEstudiar la prevalencia de sensibilización a diferentes alérgenos de la serie de pruebas estándar y observar la influencia de diferentes variables epidemiológicas y clínicas en la sensibilización de contacto. Introducimos un amplio número de alérgenos en nuestra serie de pruebas con la finalidad de detectar nuevas sensibilizaciones, cuya prevalencia justifique un estudio más detallado de éstos.
Material y métodosSe realizó un estudio epidemiológico, observacional y retrospectivo de 1.092 pacientes, llevado a cabo en nuestra unidad de alergia cutánea desde el 1 de enero de 2000 hasta el 31 de diciembre de 2005. Se estudió a todos los pacientes con una serie de pruebas compuesta por 51 alérgenos. Valoramos las siguientes variables: sexo, edad, procedencia, profesión, localización y evolución de las lesiones cutáneas, antecedentes personales y familiares de atopia, positividad de las PE, relevancia clínica, diagnóstico, origen de la sensibilización y su relación profesional.
ResultadosEl 55% de los pacientes estudiados tuvo alguna positividad y el 55,7% presentó EC en alguna de sus variedades clínicas: eccema alérgico de contacto (28,2%), eccema irritativo de contacto (20,1%), fotodermatitis alérgica de contacto (2,2%) y fotodermatitis tóxica de contacto (1,2%). Los alérgenos más prevalentes fueron sulfato de níquel (29,3%), cloruro de paladio (11,7%), cloruro de cobalto (10,8%), dicromato potásico (7,5%), mezcla de perfumes (6,3%) y parafenilendiamina (6,1%). El 41,1% de los pacientes con EC tuvo una relación profesional positiva y el 21,3% del total de los pacientes estudiados se diagnosticó de dermatitis de contacto profesional; los metalúrgicos, los trabajadores de la construcción y los peluqueros fueron los profesionales más representativos.
El origen más frecuente de las sensibilizaciones fue el contacto con objetos metálicos, seguido de los medicamentos, los cosméticos y los objetos de goma.
El sexo femenino fue la única variable independiente que influyó de forma significativa en la sensibilización de contacto en general.
ConclusionesLas mujeres se sensibilizaron más precozmente que los hombres, y la prevalencia de positividad de las PE aumentó con la edad, y alcanzó el máximo a los 60–69 años, intervalo en el que también se encontró el mayor índice de sensibilización. Al comparar nuestros resultados con los nacionales, observamos un aumento progresivo y constante de la sensibilización al sulfato de níquel, a la mezcla de perfumes, al bálsamo del Perú y a la colofonia y un descenso en la sensibilización al dicromato potásico.
La introducción de nuevos alérgenos, como el cloruro de paladio, el dialil disulfuro y la resina de paratolueno sulfonamida formaldehído, mejoró la sensibilidad de la serie de pruebas estándar en la detección de la sensibilización de contacto. Por esto, aconsejamos más estudios sobre estos alérgenos.
In clinical practice, contact dermatitis is a relatively common skin complaint, whose prevalence has increased in recent years. Study by patch testing is essential for diagnosis of contact sensitization.
ObjectivesTo study the prevalence of sensitization to different allergens in a standard battery and observe the influence of different epidemiological and clinical variables on contact sensitization. A large number of allergens were included in our battery in order to detect new sensitizations whose prevalence might justify further study.
Material and methodsThis was a retrospective, observational, epidemiological study of 1092 patients, conducted in our skin allergy unit between January 1, 2000, and December 31, 2005. All patients were studied with a battery of 51 allergens. We assessed the following variables: sex, age, type of referral, occupation, site and course of skin lesions, personal and family history of atopy, positive patch tests, clinical significance, diagnosis, source of sensitization, and occupational relationship.
ResultsAt least 1 positive result was found in 55% of the patients, and 55.7% presented atopic dermatitis in one of its clinical variants: allergic contact dermatitis (28.2%), irritant contact dermatitis (20.1%), photoallergic contact dermatitis (2.2%), and phototoxic contact dermatitis (1.2%). The most prevalent allergens were nickel sulfate (29.3%), palladium chloride (11.7%), cobalt chloride (10.8%), potassium dichromate (7.5%), fragrance blends (6.3%), and p-phenylenediamine (6.1%).
A positive occupational relationship was found in 41.1%, and 21.3% of the patients studied were diagnosed with occupational contact dermatitis. Metalworkers, construction workers, and professional hairdressers were the most strongly represented groups. The most common source of sensitization was contact with metallic objects, followed by drugs, cosmetics, and rubber items. Female sex was the only independent variable that had a significant influence on the risk of contact sensitization in general.
ConclusionWomen became sensitized at a younger age than men, and the frequency of positive results in the patch tests increased with age, reaching a maximum at between 60 and 69 years of age, when the greatest rate of sensitization occurred. Comparison of our results with other Spanish data showed a progressive and constant increase in sensitization to nickel sulfate, fragrance blends, balsam of Peru, and rosin, and a decrease in sensitization to potassium dichromate. The inclusion of new allergens such as palladium chloride, diallyl disulfide, and p-toluene sulfonamide formaldehyde improved the sensitivity of the standard battery in the detection of contact sensitization. We therefore recommend further studies of these allergens.
La piel es un órgano extenso, de importancia vital y estructura compleja, que participa activamente en la vigilancia inmunológica1, pues recibe un amplio espectro de agresiones causadas por agentes físicos, químicos, térmicos y biológicos. De este encuentro puede resultar la defensa exitosa o, por el contrario, el desarrollo de diferentes enfermedades, entre las que destacamos el eccema de contacto (EC).
El EC es una enfermedad frecuente que consiste en una reacción inflamatoria de la piel y que comprende esencialmente 2 procesos: el eccema irritativo de contacto (EIC), definido como una reacción inflamatoria no inmunológica que acontece después de la exposición a un irritante y que tiene un amplio espectro clínico, en función del tipo de irritante, la temperatura, el grado de humedad, la localización anatómica y una serie de características individuales, como la edad, el sexo, la etnia o las enfermedades cutáneas previas2,3, y el eccema alérgico de contacto (EAC), que es una reacción inmunológica frente a un sensibilizante que penetra por un mecanismo percutáneo4. Se considera como la expresión clínica de un proceso de hipersensibilidad tardía tipo iv de la clasificación de Gell y Coombs5 mediada por linfocitos T6. En la práctica clínica, la distinción entre ambas entidades no siempre es una realidad, pues con frecuencia ambos tipos de dermatitis tienen características clínicas indistinguibles y en muchas ocasiones en su génesis aparecen implicados factores etiológicos tanto irritativos como alérgicos.
La base del diagnóstico del EC consiste en un interrogatorio cuidadoso, en el que debemos incluir los antecedentes de enfermedades cutáneas previas, la ocupación, los objetos de uso personal, las características del ambiente de trabajo, las causas de exacerbación y de mejoría si existen, el tiempo de evolución y el grado de gravedad de las lesiones. Ante la sospecha de un mecanismo alérgico está indicada la realización de las pruebas epicutáneas (PE), que consisten en la reexposición del paciente a alérgenos sospechosos bajo unas condiciones controladas, y constituyen el método diagnóstico de referencia. Jadassohn7 las describió, aunque fue Bloch8 quien detalló su técnica de realización, estableció la valoración de las reacciones cutáneas ante un alérgeno, y destacó las diferencias entre un individuo normal y uno sensibilizado.
Ante la gran discrepancia en cuanto a los materiales y a los métodos empleados en la realización de estas pruebas y con el objetivo de obtener un mayor rendimiento científico, se crearon diferentes grupos de trabajo (Grupo Internacional en Investigación de Dermatitis de Contacto [ICDRG] y Grupo Español en Investigación de Dermatitis de Contacto y Alergia Cutánea [GEIDAC]9) que se encargan no sólo de solucionar estos inconvenientes, sino también de promover el estudio de nuevos alérgenos e informar sobre las nuevas enfermedades cutáneas ocupacionales.
La experiencia de estos grupos de trabajo ha permitido elaborar la serie de pruebas estándar, que consta de un determinado número de alérgenos10 (con pequeñas diferencias entre distintos países)11–13, cuyo índice de sensibilización en la población normal es alto. Esta serie sirve para realizar un cribado general y se revalúa periódicamente para aumentar así su potencia en la detección de nuevas sensibilizaciones. Diferentes proveedores suministran los alérgenos: Almiral-Hermal®, Chemotechnique Diagnostics® o Martí Tor®, que aportan listados actualizados de los alérgenos. Los resultados de las PE se definen según el método propuesto por el ICDRG14, de acuerdo con el resultado negativo o positivo, y se cuantifica este último en una escala progresiva. La interpretación de los resultados implica una revisión detallada de las manifestaciones clínicas y de los antecedentes de exposición al alérgeno15, por esto, la debe llevar a cabo un dermatólogo experto, que realiza no sólo un correcto diagnóstico, sino que plantea estrategias en el tratamiento y en la prevención de las recidivas. La correlación entre alérgeno y enfermedad se llama relevancia clínica.
En los últimos años, la panorámica epidemiológica del EC se ha reflejado en diferentes estudios, realizados en su mayoría con las series estándar vigentes aceptadas por los distintos grupos de trabajo11–13,16–37 (tabla 1). Estos estudios nos ayudan no sólo a conocer la distribución de esta enfermedad en la población general, sino también a valorar los diferentes factores de riesgo que influyen en ella. En muchas ocasiones resulta difícil comparar los resultados, pues la composición de las series estándar varía en función de las diferencias geográficas y culturales existentes en cuanto a la exposición a los distintos alérgenos. Sin embargo, no cabe duda de que el EC es una enfermedad frecuente en la práctica clínica diaria, cuya prevalencia en todas sus formas clínicas se estima que oscila entre el 1 y el 10% en la población general28,38. El análisis de estos trabajos nos permite verificar la uniformidad existente en cuanto al sulfato de níquel como el alérgeno de contacto más frecuente, condicionado por el hecho de que en todas las estadísticas existe un predominio del sexo femenino.
Situación epidemiológica actual de la dermatitis de contacto. Estudios internacionales y nacionales más representativos
| Área geográfica | Año de estudio | Año de publicación | Pacientes, n (%) | PE +, % | Primer alérgeno | Segundo alérgeno | Tercer alérgeno |
| Australia | |||||||
| Ciconte et al16 | 1988–1993 | 2001 | 817 (63) | 53 | Sulfato de níquel | Mezcla de perfumes | Cloruro de cobalto |
| Reino unido | |||||||
| Britton et al11 | 2000 | 2003 | 3.062 (68) | – | Sulfato de níquel | Mezcla de perfumes | Bálsamo del Perú |
| Austria | |||||||
| Wöhrl et al19 | 1997–2000 | 2003 | 2.766 (76,5) | 48,9 | Sulfato de níquel | Mercurio | Tiomersal |
| Norteamérica | |||||||
| NACDG23 | 2001–2002 | 2004 | 4.913 (61,3) | 69 | Sulfato de níquel | Sulfato de neomicina | Bálsamo del Perú |
| Europa | |||||||
| Uter et al25 | 2002–2003 | 2005 | 10.511 (62,9) | – | Sulfato de níquel | Cloruro de cobalto | Mezcla de perfumes |
| Portugal | |||||||
| GPEDC30 | 2004 | 2005 | 2.806 (69,6) | 58,4 | Sulfato de níquel | Dicromato potásico | Cloruro de cobalto |
| República checa | |||||||
| Machovcova et al27 | 1997–2001 | 2005 | 12.058 (55,9) | 63,5 | Sulfato de níquel | Bálsamo del Perú | Mezcla de perfumes |
| Israel | |||||||
| Lazarov12 | 1998–2004 | 2006 | 2.156 (68,7) | 43,5 | Sulfato de níquel | Mezcla de perfumes | Dicromato potásico |
| España | |||||||
| Giménez Camarasa9 | 1977 | 1979 | 2.806 (55,2) | 60 | Sulfato de níquel | Dicromato potásico | Cloruro de cobalto |
| Miranda31 | 2000 | 2001 | 4.310 (62,1) | 49,6 | Sulfato de níquel | Cloruro de cobalto | Dicromato potásico |
| García Bravo32 | 2001 | 2004 | 3.832 (60♀ | 55,1 | Sulfato de níquel | Cloruro de cobalto | Dicromato potásico |
| Santiago33 | 1990 | 1995 | 1.015 (61,2) | 57,4 | Sulfato de níquel | Cloruro de cobalto | PPD |
| Barcelona34 | 1994 | 1995 | 800 (76,2♀ | 57,7 | Sulfato de níquel | PPD | Cloruro de cobalto |
GPEDC: Grupo Portugués de Investigación en Dermatitis de Contacto; NACDG: North American Contact Dermatitis Group patch-test; PE: porcentaje de las pruebas epicutáneas positivas; PPD: parafenilendiamina.
El objetivo principal de nuestro trabajo fue la realización de un estudio epidemiológico del EC en el área asistencial de nuestro hospital que nos permitiera conocer los alérgenos más prevalentes.
La justificación de este trabajo viene dada no sólo por la relevancia actual de esta enfermedad dentro del sistema sanitario, sino por la indudable repercusión en la calidad de vida de los que la presentan. Además, el EC es una enfermedad laboral frecuente que origina cuantiosos gastos sanitarios y que tiene importantes repercusiones medicolegales39. Sólo después del análisis y del conocimiento de las características epidemiológicas de esta enfermedad podremos iniciar el camino hacia una buena prevención de ésta.
Material y métodosSe realizó un estudio epidemiológico, observacional y retrospectivo de todos los pacientes estudiados en la Unidad de Alergia Cutánea y Dermatosis Profesionales del Servicio de Dermatología del Hospital Clínico Universitario de Valladolid durante el tiempo comprendido entre el 1 de enero de 2000 y el 31 de diciembre de 2005. Se incluyó a 1.092 pacientes que completaron el estudio con todas las PE necesarias para llegar a un diagnóstico de confirmación. Dos dermatólogos con experiencia en EC realizaron estas pruebas y posteriormente las valoraron; esta fue una condición indispensable la realización de todas y cada una de ellas en esta Unidad. En todo momento se observaron los principios éticos para investigaciones biomédicas promulgados por la Declaración de Helsinki40, y se conservó la confidencialidad médico-paciente sobre la base de la Ley Orgánica 15/1999, del 13 de diciembre, de Protección de Datos de Carácter Personal, y de la Ley 41/2002, del 14 de noviembre, reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica. Todos dieron su consentimiento informado por escrito (anexo i).
Se realizó una historia clínica protocolizada, en la que se recogieron las siguientes variables epidemiológicas: edad, sexo, fecha de realización de las PE, procedencia, profesión y clínicas (evolución y localización de las lesiones, antecedentes personales o familiares de atopia). Se utilizó una serie de pruebas ampliada compuesta por 51 alérgenos y, cuando así se requirió, se complementó el estudio con una serie de pruebas específicas, en función de la profesión o de las aficiones del paciente. Se recogieron las positividades obtenidas en estas pruebas, y se descartaron las reacciones clínicamente indicativas de una reacción irritativa. Establecimos la relevancia clínica de las positividades sobre la base de la historia clínica y del examen físico. La lectura se efectuó según las recomendaciones del ICDRG14, y se aplicaron alérgenos homologados suministrados por Almirall-Hermal® y, en su defecto, por Chemotechnique Diagnostics®. Éstos se montaron sobre tiras adhesivas de ensayo epicutáneo Curatest®, que se aplicaron en la parte superior de la espalda y se fijaron mediante una cinta adhesiva hipoalergénica (Omnifix®). La historia clínica, la exploración física y las PE fueron determinantes para llegar al diagnóstico.
Análisis estadísticoTodos los datos se recogieron en el programa Microsoft Excel 2003 y el análisis estadístico se realizó mediante el programa SPSS versión 11.5 para Windows. Se calcularon las frecuencias absolutas y relativas (%) para las variables cualitativas y la media y la desviación estándar para las variables cuantitativas.
La asociación entre las variables sometidas a estudio se calculó mediante un análisis estadístico analítico, con la Chi-cuadrado de Pearson para variables categóricas y la prueba t-Student de Fisher para variables cuantitativas. El nivel de significación estadística fue de p<0,05 y los intervalos de confianza (IC) se construyeron al 95%. El valor de la asociación se expresó en medidas de odds ratio con el correspondiente IC del 95%, y se utilizó la regresión logística como método de análisis multivariante. La asociación entre diferentes sensibilidades se calculó mediante tablas de contingencia, y se empleó el índice κ ponderado (Kp). Los valores de la concordancia en función de este índice fueron los siguientes41: 0–0,2: insignificante; 0,2–0,4: regular; 0,4–0,6: moderada; 0,6–0,8: buena, y 0,8–1: excelente.
ResultadosAnálisis descriptivo de la muestraDe los 1.092 pacientes estudiados, 673 fueron mujeres (61,6%) y 419 fueron hombres (38,4%), cuya edad estuvo comprendida entre uno y 90 años, con una media de 41,4±16,5 años; dada la dispersión de la muestra, es interesante considerar que la mediana fue de 41 años. El 72,9% de los pacientes procedía de la gran ciudad y sólo el 6,8% lo hacía del medio rural. Referente a la evolución del eccema a estudio, en el 49% estuvo comprendida entre un mes–un año, en el 31,7% entre 1–5 años y en el 4,4% fue inferior a un mes.
Las profesiones más frecuentes fueron amas de casa (26,2%), intelectuales (12,5%), metalúrgicos (8,7%), administrativos (6,3%) y trabajadores de la construcción (5,3%). Las manos fueron la localización más frecuente de las lesiones cutáneas presentadas por nuestros pacientes (39,7%) (el 27,8% en las palmas y el 11,9% en el dorso), seguida de la región facial (7,3%), el cuello (5,6%) y los párpados (4,4%). El 45% de los pacientes tenía lesiones en 2 localizaciones y sólo el 26,3% en una única localización. El 15% de los pacientes estudiados era atópico y el 7,5% tenía antecedentes familiares de atopia.
El 55% del total de la muestra (601 pacientes) tenía al menos una positividad en las PE. Los alérgenos más prevalentes fueron sulfato de níquel (29,3%), cloruro de paladio (11,7%), cloruro de cobalto (10,8%), dicromato potásico (7,5%), mezcla de perfumes (6,3%), parafenilendiamina (PPD) (6,1%), bálsamo del Perú (5,3%), tiomersal (4,1%) y mezcla de tiuram (3,3%). Los de mayor relevancia clínica fueron mezcla de mercapto, mercaptobenzotiazol, tixocortol pivalato y resina de paratolueno sulfonamida formaldehído (tabla 2).
Distribución de la sensibilización a los diferentes alérgenos de nuestra serie estándar en relación con el sexo (frecuencia absoluta y porcentaje), el número total de positividades encontradas en cada uno de ellos (frecuencia absoluta y prevalencia de positividad) y el porcentaje de sensibilizaciones con relevancia positiva a este alérgeno
| Alérgenos de la serie de pruebas estándar | Sexo | Relevancia positiva | |||||
| Hombres | Mujeres | ||||||
| n = 419 | n = 673 | Positivos | |||||
| + | % | + | % | n | % | % | |
| Dicromato potásico 0,5% | 37 | 8,8 | 45 | 6,7 | 82 | 7,5 | 91,5 |
| PPD 1% | 23 | 5,5 | 44 | 6,5 | 67 | 6,1 | 55,2 |
| Cloruro de cobalto 1% | 27 | 6,4 | 91a | 13,5a | 118 | 10,8 | 87,3 |
| Bálsamo del Perú 25% | 22 | 5,3 | 36 | 5,4 | 58 | 5,3 | 37,9 |
| Sulfato de níquel 5% | 34 | 8,1 | 286a | 42,5a | 320 | 29,3 | 96,3 |
| Sulfato de níquel 2,5%c | 15 | 3,6 | 155a | 23a | 170 | 15,5 | 98,8 |
| Mezcla de mercapto 1% | 3 | 0,7 | 6 | 0,9 | 9 | 0,8 | 100 |
| Sulfato de neomicina 20% | 3 | 0,7 | 10 | 1,5 | 13 | 1,2 | 84,6 |
| Cloruro de paladio 1% | 13 | 3,1 | 115a | 17,1a | 128 | 11,7 | 96,1 |
| Tiosulfato sódico de oro 0,25% | 3 | 0,7 | 6 | 0,9 | 9 | 0,8 | 44,4 |
| Mezcla de tiuram 1% | 18 | 4,3 | 18 | 2,7 | 36 | 3,3 | 97,2 |
| Colofonia 20% | 14b | 3,3b | 6 | 0,9 | 20 | 1,8 | 75 |
| IPPD 0,1% | 12b | 2,9b | 4 | 0,6 | 16 | 1,5 | 81,3 |
| Mezcla de quinoleínas 6% | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Clioquinol 5% | 3 | 0,7 | 1 | 0,2 | 4 | 0,4 | 75 |
| Clorquinaldol 5% | 1 | 0,2 | 0 | 0 | 1 | 0,09 | 0 |
| Parabenos 16% | 3 | 0,7 | 5 | 0,7 | 8 | 0,7 | 75 |
| Mezcla de carba 3% | 5 | 1,2 | 3 | 0,5 | 8 | 0,7 | 87,5 |
| Alcoholes iana 30% | 6b | 1,4b | 3 | 0,5 | 9 | 0,8 | 44,4 |
| Resinas epoxy 1% | 8b | 1,9b | 1 | 0,2 | 9 | 0,8 | 88,9 |
| Mezcla de perfumes 8% | 25 | 6 | 44 | 6,5 | 69 | 6,3 | 59,4 |
| Etilendiamina 1% | 2 | 0,5 | 5 | 0,7 | 7 | 0,6 | 42,9 |
| Benzocaína 5% | 9 | 2,6 | 16 | 2,4 | 25 | 2,3 | 16 |
| Tiomersal 0,1% | 16 | 3,8 | 29 | 4,3 | 45 | 4,1 | 8,8 |
| Mercurio 0,5% | 11 | 2,6 | 14 | 2,1 | 25 | 2,3 | 16 |
| Resina de paraterciario 1% | 8 | 1,9 | 14 | 2,1 | 22 | 2 | 86,4 |
| Mercaptobenzotiazol 2% | 3 | 0,7 | 2 | 0,3 | 5 | 0,4 | 100 |
| Alcohol cinámico 1% | 1 | 0,2 | 2 | 0,3 | 3 | 0,3 | 33,3 |
| Aldehído cinámico 1% | 0 | 0 | 4 | 0,6 | 4 | 0,4 | 50 |
| Eugenol 1% | 6 | 1,4 | 4 | 0,6 | 10 | 0,9 | 70 |
| Aldehído amilcinámico 1% | 0 | 0 | 1 | 0,2 | 1 | 0,09 | 0 |
| Hidroxicitronela 1% | 3 | 0,7 | 8 | 1,2 | 11 | 1 | 81,8 |
| Geraniol 1% | 4 | 0,9 | 8 | 1,2 | 12 | 1,1 | 75 |
| Isoeugenol 1% | 7 | 1,7 | 5 | 0,7 | 12 | 1,1 | 83,3 |
| Musgo de encina 1% | 7 | 1,7 | 6 | 0,9 | 13 | 1,2 | 76,9 |
| Sorbitán sesquioleato 20% | 0 | 0 | 1 | 0,2 | 1 | 0,09 | 100 |
| Quaternium 15 1% | 4 | 0,9 | 4 | 0,6 | 8 | 0,7 | 87,5 |
| Mezcla de lactonas 0,1% | 0 | 0 | 1 | 0,2 | 1 | 0,09 | 0 |
| Imidazolidinyl urea 2% | 2 | 0,5 | 2 | 0,3 | 4 | 0,4 | 100 |
| Alcohol cetílico/esteárico 20% | 4 | 0,9 | 0 | 0 | 4 | 0,4 | 100 |
| Euxyl K-400 1% | 10b | 2,4b | 5 | 0,7 | 15 | 1,4 | 73,3 |
| Dibromo dicianobutano 0,3% | 10 | 2,4 | 7 | 1 | 17 | 1,6 | 76,5 |
| Fenoxietanol 1% | 1 | 0,2 | 1 | 0,2 | 2 | 0,2 | 100 |
| Tixocortol pivalato 1% | 1 | 0,2 | 6 | 0,9 | 7 | 0,6 | 100 |
| Budesonida 0,1% | 3 | 0,7 | 2 | 0,3 | 5 | 0,5 | 80 |
| Hidrocortisona 17 butirato 1% | 0 | 0 | 4 | 0,6 | 4 | 0,4 | 75 |
| Formaldehído 1% | 8 | 1,9 | 7 | 1 | 15 | 1,4 | 60 |
| Kathon CG 0,01% | 3 | 0,7 | 11 | 1,6 | 14 | 1,3 | 64,3 |
| Trementina 10% | 3 | 0,7 | 2 | 0,3 | 5 | 0,4 | 40 |
| Propilenglicol 5% | 1 | 0,2 | 0 | 0 | 1 | 0,09 | 100 |
| Resina de paratolueno sulfonamida formaldehído 10% | 0 | 0 | 12a | 1,8a | 12 | 1,1 | 100 |
| Dialil disulfuro 1% | 1 | 0,2 | 18a | 2,7a | 19 | 1,7 | 94,7 |
| Total | 395 | 1.088 | 1.483 | 80 | |||
IPPD: isopropilo-fenil parafenilendiamina; PPD: parafenilendiamina.
La serie de pruebas ampliada fue suficiente para llegar al diagnóstico de conclusión en el 78,1% de los pacientes, mientras que en el 21,9% fue precisa la aplicación de una serie de pruebas específicas. Los diagnósticos establecidos fueron EAC (28,2%), EIC (20,1%), fotodermatitis alérgica de contacto (FDAC) (2,2%) y fotodermatitis tóxica de contacto (1,2%). En el 48,3% se descartó un EC o una fotodermatitis de contacto. En todos los pacientes con EC en sus diversas formas (51,7%) se evaluó la existencia de una posible relación de este eccema con la profesión, y se encontró una relación positiva en el 41,1%. Las sensibilizaciones se originaron mayormente por metales, medicamentos, cosméticos y productos de goma.
El índice MOAHLFA, que define las características demográficas en porcentajes de los pacientes en referencia a las iniciales en inglés de M: male, O: occupational dermatitis, A: atopic dermatitis, H: hand, L: leg, F: face y A: age 40+, en nuestro trabajo fue M=38,4; O=21,2; A=15,0; H=39,7; L=4,4; F=7,3; A=50,2.
Relación entre variablesCada apartado hace referencia a una variable en concreto y dentro de éste se estudia su relación con el resto de las variables, y sólo son objeto de comentario aquellas relaciones que resultan significativas desde el punto de vista estadístico.
- •
Edad. La prevalencia de positividad en las PE aumentó con la edad, y alcanzó el máximo a los 60–69 años, aunque sin diferencias significativas. En todos los grupos de edad hubo un predominio de las mujeres, lo que condicionó su superioridad en el estudio general. El diagnóstico de no EC predominó en todas las edades, excepto en el grupo de 0–9 años, en el que prevaleció el EAC. El origen del EC se relacionó significativamente con la edad; así, la sensibilización a los metales predominó entre los 10–59 años, la irritación provocada por las labores domésticas entre los 30–59 años, la sensibilización por medicamentos entre los 50–69 años y la sensibilización por cosméticos entre los 20–49 años.
- •
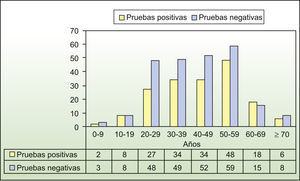
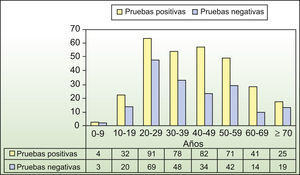
Sexo. Esta variable se relacionó significativamente con la profesión. Profesiones como zapatero, carpintero, conductor, electricista, trabajador de la construcción y trabajador de la industria de la goma, predominaron en hombres, y amas de casa y empleadas del hogar predominaron en mujeres. En ellas, la mayoría de las positividades se obtuvo entre los 20–29 años, mientras que en los hombres se obtuvo entre los 50–59 años, datos que corroboran que la sensibilización en la mujer es más precoz (figs. 1 y 2). Significativamente, el 68,7% de los hombres sensibilizados tuvo una relación profesional positiva, mientras que el 74,1% de las mujeres careció de ella.
- •
Porcentaje de positividad en las PE. Hubo un predominio significativo de positividades en las mujeres (63%) (p<0,000). De manera similar esta variable se asoció con la profesión (indica la existencia de alérgenos específicos asociados con determinados trabajos) y con el diagnóstico realizado (el 99,3% de los casos de EAC, el 63,9% de EIC y el 100% de las FDAC presentaron alguna positividad).
- •
Diagnóstico clínico. La evolución comprendida entre un mes–un año predominó de forma significativa en todos los diagnósticos, excepto en FDAC y fotodermatitis tóxica de contacto, cuya evolución predominante fue inferior al año. El 47,9% de los pacientes con EAC y el 56,1% de los pacientes con EIC tuvieron lesiones en las manos. El 57,3% de los pacientes con eccema de contacto profesional (ECP) tuvo EIC y en su estratificación por sexos, el 68,7% de los hombres y sólo el 25,9% de las mujeres con EC tuvieron un origen profesional. Los metales y los medicamentos originaron en su mayoría EAC y las labores domésticas se relacionaron con el EIC.
De las 673 mujeres, 424 (63%) presentaron al menos una positividad, con 1.088 sensibilizaciones (73,4%) (coeficiente de sensibilización=2,6). En ellas, los alérgenos más frecuentes fueron sulfato de níquel (42,5%), cloruro de paladio (17,1%), cloruro de cobalto (13,5%), dicromato potásico (6,7%), PPD (6,5%) y mezcla de perfumes (6,5%). De los 419 hombres, 177 (42,2%) obtuvieron alguna positividad con 395 sensibilizaciones (26,6%) (coeficiente de sensibilización=2,2), y el dicromato potásico (8,8%), el sulfato de níquel (8,1%), el cloruro de cobalto (6,4%), la mezcla de perfumes (6%) y la PPD (5,5%) fueron los más frecuentes (tabla 2).
- •
Sulfato de níquel 5% (29,3%): esta sensibilización se relacionó significativamente con el sexo (p<0,000), ya que el 89,4% eran mujeres (prevalencia de sensibilización [PS] en mujer del 42,5%), y con la relevancia, ya que en el 96,3% de los casos fue positiva. Igualmente, hubo una relación entre el origen profesional de esta sensibilización estratificado por sexos, ya que en el 94,4% de los hombres esta sensibilización tuvo un origen profesional (condicionado por la elevada presencia de este metal en los trabajadores de la metalurgia), del que el 76,7% de las mujeres careció.
- •
Cloruro de paladio 1% (11,7%): significativamente, el 89,8% de los positivos fueron en mujeres (p<0,000) (PS en mujer del 17,1%). El 91,1% de los pacientes sensibilizados a este metal tuvo una relevancia clínica positiva.
- •
Cloruro de cobalto 1% (10,8%): la correlación de esta sensibilidad con el sexo resultó estadísticamente significativa (p<0,000); el 77,1% fueron mujeres (PS en mujer del 13,5%). El 92,6% de los hombres y el 85,7% de las mujeres tuvieron relevancia positiva. Igualmente, resultó significativa la relación entre el origen profesional y el sexo: en el 89,5% de los hombres y en el 15% de las mujeres esta sensibilización tuvo una relación profesional positiva.
- •
Dicromato potásico 0,5% (7,5%): fue el alérgeno más frecuente en hombres, aunque sin diferencias significativas (p<0,191) (PS en hombre del 8,8%). Esta sensibilización se relacionó significativamente con la exposición profesional a éste, condicionado fundamentalmente por los trabajadores de la construcción y su exposición profesional al cemento. En el 78,1% de los hombres tuvo carácter profesional, del que el 84,8% de las mujeres careció.
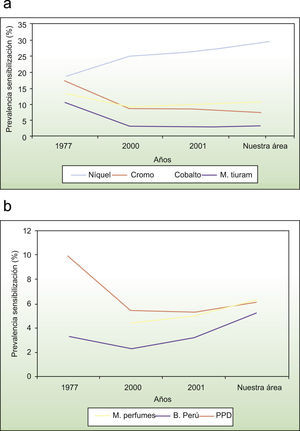
La asociación entre estos metales se representa en la figura 4. En resultados de concordancia la mejor asociación obtenida fue la existente entre el sulfato de níquel y el cloruro de paladio, con un grado de concordancia aceptable según consenso (Kp: 0,46)42.
- •
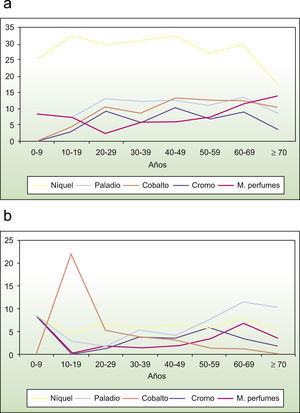
Mezcla de perfumes 8% (6,3%): esta sensibilización no se relacionó significativamente con ninguna de las variables estudiadas, pero se observó cómo su PS aumentaba con la edad (máximo en mayores de 70 años) (fig. 3a). La asociación entre la positividad a la mezcla de perfumes, al bálsamo del Perú y a la colofonia, marcadores de sensibilización a perfumes, resultó significativa; así, el 39,1% de los pacientes sensibilizados a esta mezcla estaba sensibilizado al bálsamo del Perú (concordancia aceptable, Kp: 0,40) y el 7,3% a la colofonia (concordancia insignificante, Kp: 0,08). La asociación entre la mezcla de perfumes y sus componentes tuvo una concordancia buena (Kp: 0,61). El 52,2% de los pacientes positivos a la mezcla de perfumes tenía alguna positividad a algún componente aislado de esta mezcla, mientras que el 81,8% de los pacientes sensibilizados a algún componente lo estaba también a la mezcla.
Figura 3.a) Representación gráfica de la prevalencia de sensibilización (PS) al sulfato de níquel, al cloruro de paladio, al cloruro de cobalto, al dicromato potásico y a la mezcla de perfumes por grupos de edad. b) Representación gráfica de la PS a la parafenilendiamina, al bálsamo del Perú, al tiomersal, a la mezcla de tiuram y a la benzocaína.
- •
PPD 1% (6,1%): no se relacionó estadísticamente con ninguna variable, aunque la mayor PS se alcanzó en mayores de 70 años (fig. 3b). El 31,3% de las positividades tuvo carácter profesional, condicionado por la sensibilización en los profesionales de la peluquería, aunque sin diferencias significativas.
- •
Bálsamo del Perú 25% (Myroxylon pereirae) (5,3%): significativamente, sólo se relacionó con la atopia personal, pues el 24,1% de los pacientes sensibilizados eran atópicos, lo que puede justificarse por estar presente en numerosos tratamientos tópicos aplicados a pacientes atópicos.
- •
Tiomersal 0,1% (4,1%): se relacionó estadísticamente con la edad, pues la máxima PS fue a los 10–19 años (22,1%), y con la atopia (el 28,9% eran atópicos).
- •
Mezcla de tiuram 1% (3,3%): sólo se relacionó de forma significativa con la relación profesional estratificada por sexos; así, en el 83,3% de los hombres sensibilizados tuvo carácter profesional, del que el 66,7% de las mujeres careció.
- •
Benzocaína 5% (2,3%): no se relacionó con ninguna de las variables estudiadas.
- •
Mercurio 0,5% (2,2%): no se relacionó con ninguna de las variables estudiadas.
- •
Resina de paraterciario butilfenol formaldehído 1% (2%): sólo se relacionó significativamente con la edad, y se percibió un máximo entre los 0–9 años.
- •
Colofonia 20% (1,8%): se relacionó significativamente con el sexo (el 70% hombres). El 20% de los pacientes sensibilizados a la colofonia también lo estaba a la mezcla de perfumes y el 15% al bálsamo del Perú, asociaciones significativas pero con concordancia insignificante (Kp: 0,08 y Kp: 0,02, respectivamente).
- •
Dialil disulfuro 1% (1,7%): este alérgeno fue significativamente más frecuente en el sexo femenino, pues el 94,7% de todos los pacientes sensibilizados fueron mujeres.
En la tabla 3 realizamos una distribución de la muestra en función de las profesiones más frecuentes, el número de sensibilizaciones detectadas y los alérgenos más prevalentes en ellas. En un desglose de ésta representamos las profesiones más afectadas de ECP, el número de pacientes diagnosticados y los alérgenos más frecuentemente detectados. Al analizar los resultados obtenidos, observamos que el número de positividades obtenido con nuestra serie de pruebas fue superior en un 1,92% al que hubiésemos obtenido con la serie de pruebas estándar del GEIDAC. Ello nos permite afirmar que la introducción de nuevos alérgenos mejora la sensibilidad de la serie de pruebas estándar en la detección de la sensibilización de contacto.
Distribución de las profesiones más frecuentes (número total de pacientes, número total de pacientes sensibilizados y número de sensibilizaciones)
| Profesión | Total de pacientes | Pacientes sensibilizados | Sensibilizaciones, n | Media de sensibilizaciones/paciente¿ | Alérgenos frecuentes (%) | |
| n | % | |||||
| Amas de casa | 286 | 193 | 67,5 | 589 | 3,1 |
|
| Intelectuales | 136 | 80 | 58,8 | 230 | 2,9 |
|
| Metalúrgicos | 95 | 42 | 44,2 | 127 | 3 |
|
| Administrativos | 69 | 36 | 52,2 | 119 | 3,3 |
|
| Trabajadores de la construcción | 58 | 30 | 51,7 | 84 | 2,8 |
|
| Sanitarios | 54 | 34 | 62,9 | 94 | 2,8 |
|
| Trabajadores de la limpieza | 44 | 27 | 61,3 | 73 | 2,7 |
|
| Agricultores | 42 | 19 | 45,2 | 63 | 3,3 |
|
| Camareros | 42 | 21 | 50 | 46 | 2,2 |
|
| Jubilados | 37 | 18 | 48,7 | 82 | 4,5 |
|
| Trabajadores de la alimentación | 34 | 18 | 52,9 | 66 | 3,6 |
|
| Peluqueros | 32 | 21 | 65,6 | 42 | 2 |
|
PPD: parafenilendiamina.
Al realizar modelos de regresión logística para explorar aquellas variables independientes asociadas de modo estadísticamente significativo con la presencia de alguna positividad en las PE, el único factor predictor significativo de presencia fue el sexo femenino (odds ratio=0,42; IC: 0,32–0,54; p<0,000); así, las mujeres presentaron mayor riesgo de sensibilización de contacto que los hombres. La edad quedó en el límite de la significación estadística (p<0,072), mientras que la atopia no se consideró como un factor de riesgo (p<0,264) (tabla 4a).
Análisis multivariante
| Tabla 4a | ||||
| Variables | p | OR | IC del 95% para OR | |
| Inferior | Superior | |||
| Sexo femenino | 0,000 | 0,422 | 0,328 | 0,542 |
| Edad | 0,072 | 0,993 | 0,985 | 1,001 |
| Procedencia | 0,756 | 0,926 | 0,569 | 1,507 |
| Atopia personal | 0,264 | 0,813 | 0,565 | 1,169 |
| Atopia familiar | 0,600 | 0,877 | 0,536 | 1,434 |
| Tabla 4b | |||||
| Alérgenos frecuentes | Variables | p | OR | IC del 95% para OR | |
| Inferior | Superior | ||||
| Níquel | Sexo femenino | 0,000 | 9,391 | 6,293 | 14,014 |
| Experiencia profesional | 0,007 | 0,595 | 0,406 | 0,870 | |
| Paladio | Sexo femenino | 0,000 | 6,745 | 3,703 | 12,285 |
| Cobalto | Sexo femenino | 0,000 | 2,564 | 1,607 | 4,090 |
| Edad | 0,013 | 1,015 | 1,003 | 1,028 | |
| Cromo | Experiencia profesional | 0,000 | 0,377 | 0,227 | 0,626 |
| Mezcla de perfumes | Edad | 0,001 | 1,026 | 1,010 | 1,042 |
| PPD | Experiencia profesional | 0,017 | 0,499 | 0,281 | 0,884 |
| Bálsamo del Perú | Edad | 0,000 | 1,034 | 1,017 | 1,051 |
| Atopia personal | 0,028 | 2,182 | 1,088 | 4,376 | |
| Tiomersal | Edad | 0,000 | 0,950 | 0,929 | 0,972 |
| Mezcla de tiuram | Edad | 0,008 | 1,032 | 1,008 | 1,057 |
| Experiencia profesional | 0,000 | 0,135 | 0,062 | 0,291 | |
| Benzocaína | Edad | 0,006 | 1,035 | 1,010 | 1,061 |
| Mercurio | Edad | 0,053 | 1,025 | 1,000 | 1,051 |
| Resina paraterciario | Atopia familiar | 0,019 | 3,895 | 1,249 | 12,151 |
| IPPD | Edad | 0,008 | 1,053 | 1,014 | 1,094 |
| Experiencia profesional | 0,001 | 0,133 | 0,041 | 0,430 | |
| Euxyl K-400 | Sexo masculino | 0,035 | 0,303 | 0,100 | 0,921 |
| Neomicina | Edad | 0,003 | 1,054 | 1,018 | 1,093 |
| Tabla 4c | |||||
| Profesiones frecuentes | Variables | p | OR | IC del 95% para OR | |
| Inferior | Superior | ||||
| Intelectuales | Sexo femenino | 0,031 | 0,380 | 0,158 | 0,913 |
| Metalúrgicos | Experiencia profesional | 0,001 | 5,005 | 1,923 | 13,026 |
| Construcción | Experiencia profesional | 0,005 | 5,541 | 1,683 | 18,241 |
| Jubilados | Edad | 0,037 | 1,094 | 1,005 | 1,191 |
| Trabajadores de la alimentación | Experiencia profesional | 0,024 | 19,251 | 1,463 | 253,260 |
Modelo de regresión logística para la sensibilización de contacto en general (4a), para los alérgenos de la serie de pruebas estándar (4b) y para las profesiones más frecuentes de nuestro estudio (4c) (sólo se detallan las variables significativas desde el punto de vista estadístico).
IC: intervalo de confianza; IPPD: isopropilo-fenil parafenilendiamina; OR: odds ratio; PPD: parafenilendiamina.
Este estudio se realizó de forma individualizada para los alérgenos más prevalentes, en el que detectamos que el sexo femenino fue una variable que se correlacionó significativamente con la positividad al sulfato de níquel (p<0,000), al cloruro de paladio (p<0,000) y al cloruro de cobalto (p<0,000), mientras que la sensibilización al Euxyl K-400 fue superior en hombres (p<0,035). La edad supuso un factor de riesgo significativo en la sensibilización al cloruro de cobalto (p<0,013), a la mezcla de perfumes (p<0,001), al bálsamo del Perú (p<0,000), a la mezcla de tiuram (p<0,008), a la benzocaína (p<0,006), al mercurio (p<0,053), al isopropilo-fenil PPD (IPPD) (p<0,008) y al sulfato de neomicina (p<0,003), y se incrementó en edades avanzadas. Por el contrario, la sensibilización al tiomersal aumentó en edades tempranas (p<0,000). La presencia de atopia personal sólo logró alcanzar significación estadística en la sensibilización al bálsamo del Perú, y aumentó el riesgo de esta sensibilización en pacientes atópicos (p<0,028), y la ausencia de atopia familiar sólo fue significativa en la resina de paraterciario (p<0,019). La exposición profesional influyó significativamente en la sensibilización al dicromato potásico (p<0,000), al PPD (p<0,017), a la mezcla de tiuram (p<0,000) y al IPPD (p<0,001); por el contrario, su ausencia fue significativa para el sulfato de níquel (p<0,007) (tabla 4b).
Realizamos este análisis en las profesiones más prevalentes de nuestro estudio, y encontramos que en los intelectuales el sexo femenino fue la única variable significativa (p<0,031), mientras que la exposición profesional supuso un factor de riesgo significativo en la sensibilización de los metalúrgicos (p<0,001), los trabajadores de la construcción (p<0,005) y los trabajadores de la alimentación (p<0,024) (tabla 4c).
DiscusiónDiversos estudios han demostrado que el desarrollo del EAC está determinado no sólo por la exposición al alérgeno, sino también por una susceptibilidad individual43. Dentro de ella, los factores endógenos más importantes son la edad2,44, el sexo2,45, la raza2,46 y la presencia de dermatitis atópica concomitante20,47, además de la influencia genética48 y las condiciones de la barrera epidérmica. La profesión es un factor extrínseco muy valorado que tiene un papel esencial, sin olvidar que otros factores, como los geográficos, los culturales y los ambientales, influyen en la reactividad cutánea, aparte de las características fisicoquímicas del alérgeno2.
En nuestro trabajo hemos analizado la influencia de variables endógenas (sexo, edad y atopia) y exógenas (profesión) en la sensibilización de contacto.
En relación con el perfil sociodemográfico de nuestro estudio, resaltamos los resultados de la distribución por sexos, que demostró una mejor prevalencia en las mujeres (61,6%), lo que coincide sustancialmente con la mayoría de los estudios11–13,16–37. Aunque el papel que desempeña el sexo en el desarrollo del EAC es aún incierto, recientes estudios concluyen que el sexo femenino es un factor predisponente, no sólo por la mayor susceptibilidad a presentar esta enfermedad, sino por las diferencias existentes entre ambos sexos en el patrón de exposición a los alérgenos, que en definitiva es un factor primordial45. Así, hay estudios recientes que ratifican que el patrón de exposición a un alérgeno y el número de exposiciones a éste son factores fundamentales en la sensibilización, más que el sexo49,50. En nuestro estudio algunos alérgenos se relacionaron significativamente con el sexo, como se representa en la tabla 2.
Según nuestros resultados no hubo una relación entre la positividad en las PE y la edad; sin embargo, las mujeres se sensibilizaron más precozmente (20–29 años) que los hombres (50–59 años), como se representa en las figuras 1 y 2, datos compatibles con numerosos estudios33–37. En cuanto a la sensibilización en los distintos grupos de edad, nuestros resultados y los de estudios previos reflejan que en las primeras décadas existe un predominio del tiomersal, mientras que a medida que aumenta la edad los alérgenos más frecuentes son el sulfato de níquel en la mujer y el dicromato potásico en el hombre, hasta llegar a las últimas décadas de la vida, en las que se aprecia una importante sensibilización por el bálsamo del Perú y la mezcla de perfumes.
La relación entre el EAC y la dermatitis atópica ha sido motivo de constantes controversias, con estudios contradictorios51–56. Del análisis de todos ellos, se desprende la conclusión de que no existen diferencias convincentes en cuanto a la mayor incidencia de EAC en pacientes atópicos, y en nuestro trabajo tampoco las encontramos, de hecho ambos tipos de dermatitis parecen ser independientes57. Detectamos un leve aumento de positividades en pacientes atópicos (58,5%) frente a los no atópicos (54,1%), aunque sin significación y con la limitación que supone que los pacientes no atópicos no eran pacientes sanos. Se analizó con detalle la influencia de esta variable en la sensibilización a los diferentes alérgenos de nuestra serie de pruebas estándar y no encontramos diferencias significativas en función de la presencia o la ausencia de atopia, con excepción del tiomersal y el bálsamo del Perú, al igual que otros autores28,32,33,57.
Las profesiones más frecuentes de nuestro trabajo reflejan el área geográfica en el que está ubicado y coincide sustancialmente con la realidad socioeconómica de nuestra provincia, y las de mayor PS son las amas de casa, los peluqueros y los cocineros.
Los patrones de exposición a los diferentes alérgenos cambian en función de las modas, el desarrollo tecnológico y las tradiciones culturales específicas de cada región. Diversos estudios hacen hincapié en que esta variabilidad cultural influye en el desarrollo del EAC y condiciona cambios en la PS entre las distintas ciudades58. Si realizamos una comparación entre la PS a los diferentes alérgenos obtenida en nuestro trabajo y la publicada a nivel nacional31,32, destacamos en primer lugar, la unanimidad existente en cuanto al sulfato de níquel como el alérgeno de contacto más frecuente, igual que en otros países industrializados12,13,16–37,59. Sin embargo, hay discrepancias en el porcentaje de esta sensibilización, que oscila entre el 18,8%60, el 26,6%33 y el 29,3% de nuestro estudio. El ascenso progresivo y constante de esta sensibilización puede constituir un serio problema de salud pública a nivel nacional, que se justifica por la temprana perforación del lóbulo auricular y el uso de pendientes en los primeros años de vida, cultura muy arraigada en nuestro país61. Por esto, es necesaria la existencia de medidas profilácticas, individuales y colectivas; a nivel colectivo sería aconsejable el cumplimiento de la legislación europea62, que obliga a disminuir la cantidad de níquel presente en la bisutería61–63, junto con la popularización de una “bisutería libre de níquel”.
En nuestro estudio también detectamos una elevada PS al cloruro de cobalto (el 10,8 frente al 9,9% a nivel nacional), que puede explicarse porque en la mujer su origen está relacionado con la bisutería (principal causa de sensibilización) y en los hombres está relacionado con la metalurgia (profesión muy frecuente en nuestro medio), sin olvidarnos que de forma significativa muchos de estos pacientes estaban sensibilizados también al sulfato de níquel42.
Paralelamente a los últimos estudios internacionales64,65, observamos un aumento de la sensibilización a la mezcla de perfumes, al bálsamo del Perú y a la colofonia, que traducen el incremento progresivo del EAC por perfumes y cosméticos.
Por el contrario, observamos un descenso de la sensibilización al dicromato potásico, consecuencia de las medidas legislativas y de mejores métodos de protección laborales. Este alérgeno, más frecuente en hombres, hecho ya constatado en la literatura médica32–36,59, mostró una relación significativa con la profesión, condicionado por el contacto con el cemento en los trabajadores de la construcción. También descendió la sensibilización al tiomersal, alérgeno de distribución mundial presumiblemente de causa iatrogénica inducida por vacunas obligatorias, y al kathon, condicionado por la declaración obligatoria de su presencia en los productos que lo contienen y el cambio por otros conservantes menos sensibilizantes.
A la vista de nuestros resultados, aconsejamos la realización de más estudios en el ámbito del GEIDAC sobre el cloruro de paladio, el dialil disulfuro y la resina de paratolueno sulfonamida formaldehído, pues su prevalencia en nuestro medio fue superior al 1%. Respecto al cloruro de paladio, destacamos un incremento del uso y el número de sensibilizaciones en los últimos años66. Aunque sabemos que la alergia aislada al cloruro de paladio es rara42,66–69 (el 1,6% en nuestro estudio), en su mayoría se observa junto con positividad al níquel17,52,67–70 y al cobalto (el 96,9 y el 35,9%, respectivamente), y se presentan como sensibilidades concomitantes en pacientes con intolerancia a la bisutería debido a un cruce de reactividad inmunológica entre metales de transición42,59,68,70. De hecho, estudiamos detalladamente este cruce de reactividades en nuestro trabajo y obtuvimos unos resultados muy semejantes a los de otros autores71, y se coincidió en que la asociación paladio-níquel es mucho más frecuente que la asociación níquel-paladio (el 96,9 y el 38,8%, respectivamente)42.
Al igual que otros autores españoles72,73, encontramos cifras de prevalencia de positividad al dialil disulfuro superiores al 1%. Este marcador de sensibilización de contacto al ajo afectó significativamente a mujeres amas de casa (94,7%), y provocó cuadros de digitopulpitis. La resina de paratolueno sulfonamida formaldehído, principal sensibilizante de cosméticos ungueales24, sólo se detectó en mujeres entre 20–59 años, e indujo una dermatitis facial o cervical.
Es sabido que la profesión desempeña un papel importante dentro de la dermatitis de contacto, hasta el punto de que los EC suponen el 90–95% de todas las enfermedades cutáneas ocupacionales74, y la EIC es la causante del 80% de ellas75. Según las diferentes estadísticas, hay profesiones con mayor incidencia de DCP, como los trabajadores de la construcción, los sanitarios, los peluqueros y los metalúrgicos24,34,75,76, y éstas han sido las más frecuentes en nuestra serie (tabla 5). Concretamente, los metalúrgicos fueron los más representativos (20,3%), al igual que en otros estudios12,27,32,34, reflejo de la importancia de esta industria en nuestra geografía y del elevado riesgo que presentan77, seguido de los trabajadores de la construcción (11,6%) y los peluqueros, que fueron los que mayor prevalencia de DCP presentaron (el 78,1% de todos ellos)78.
Dermatitis de contacto profesional
| Profesiones | Total, n | Pacientes con DCP | DCP, % | Alérgenos frecuentes (%) | EAC profesional | EIC profesional | |||
| n | % | n | % | n | % | ||||
| Metalúrgicos | 95 | 47 | 49,5 | 20,3 |
| 24 | 51,1 | 23 | 48,9 |
| Trabajadores de la construcción | 58 | 27 | 46,6 | 11,6 |
| 20 | 74,1 | 7 | 25,9 |
| Peluqueros | 32 | 25 | 78,1 | 10,8 |
| 14 | 56 | 11 | 44 |
| Camareros | 42 | 24 | 57,1 | 10,3 |
| 7 | 29,2 | 17 | 70,8 |
| Trabajadores de limpieza | 44 | 19 | 43,2 | 8,2 |
| 7 | 36,8 | 12 | 63,2 |
| Sanitarios | 54 | 18 | 33,3 | 7,8 |
| 4 | 22,2 | 14 | 77,8 |
| Agricultores | 42 | 15 | 35,7 | 6,5 |
| 5 | 35,7 | 9 | 64,3 |
| Cocineros | 17 | 10 | 58,8 | 4,3 |
| 5 | 50 | 5 | 50 |
| Trabajadores de la alimentación | 34 | 9 | 26,5 | 3,9 |
| 4 | 44,4 | 5 | 55,6 |
Desglose de las profesiones más frecuentemente afectadas con número de pacientes diagnosticados de DCP y porcentaje que representan dentro del total de pacientes con DCP. Se detallan los alérgenos con mayor prevalencia en cada grupo profesional. Separación de estos pacientes en función de la presencia de EAC o EIC profesional.
DCP: dermatitis de contacto profesional; EAC: eccema alérgico de contacto; EIC: eccema irritativo de contacto; PPD: parafenilendiamina.
Con este trabajo hemos realizado una primera aproximación a la situación actual del EC en nuestra área sanitaria. Creemos que los resultados obtenidos aportan datos de interés clínico que nos ayudan a un mejor conocimiento de esta enfermedad, que no sólo tiene un gran impacto en la calidad de vida de los pacientes, sino que influye notablemente en los costes sanitarios.
Conclusiones- •
El 51,7% de nuestros pacientes se diagnosticó de EC en sus diferentes variedades clínicas.
- •
El 55% de los pacientes tenía alguna positividad en las PE. Esta prevalencia de positividad se incrementó progresivamente con la edad.
- •
Los metales fueron la causa más frecuente de sensibilización de contacto en nuestro medio.
- •
Las profesiones que mayor PS presentaron fueron las amas de casa, los peluqueros, los cocineros y los sanitarios. El 21,3% de todos los pacientes estudiados tuvo dermatitis de contacto ocupacional, y los metalúrgicos, los trabajadores de la construcción y los peluqueros fueron las profesiones más representativas.
- •
La sensibilización de contacto en la mujer se produjo en edades más tempranas (20–29 años) que en los hombres (50–59 años), y la prevalencia de positividad en las PE fue significativamente superior.
- •
El alérgeno predominante en nuestra serie fue el sulfato de níquel. El riesgo de sensibilización a este alérgeno fue 9,39 veces superior en mujeres y se relacionó de forma significativa con el contacto, a nivel usuario, con este alérgeno.
- •
El sexo femenino fue la única variable independiente significativa para la sensibilización de contacto en nuestro estudio en general. También fue un factor de riesgo significativo en la sensibilización aislada al sulfato de níquel, al cloruro de paladio y al cloruro de cobalto.
- •
La edad fue un factor asociado de forma significativa con la sensibilización a los siguientes alérgenos: cloruro de cobalto, mezcla de perfumes, bálsamo del Perú, tiomersal, mezcla de tiuram, benzocaína, mercurio, IPPD y sulfato de neomicina.
- •
La exposición profesional al dicromato potásico, al PPD, a la mezcla de tiuram y al IPPD se comportó como factor de riesgo significativo para la sensibilización a estos alérgenos.
- •
La serie de pruebas utilizada en nuestro trabajo nos permitió obtener el diagnóstico definitivo en el 78,1% de los pacientes.
Los autores declaran no tener ningún conflicto de intereses.