INTRODUCCIÓN
El embolismo por cristales de colesterol (ECC), también denominado ateroembolismo, es una complicación de la enfermedad arterioesclerótica en la que se produce desprendimiento de fragmentos de placas de ateroma, principalmente de grandes arterias, provocando oclusión de pequeños vasos1, 2.
Aunque puede ocurrir espontáneamente, una gran parte de los casos son una complicación yatrogénica de procedimientos vasculares invasivos (angioplastia, cateterismos, cirugía aórtica, etc.) o de tratamientos anticoagulantes o fibrinolíticos2-5. Cuando hay un factor precipitante la clínica puede presentarse varias semanas después de éste. Su incidencia es desconocida, afectando más a hombres con factores de riesgo para arterioesclerosis y la edad media es de 66-72 años. Su frecuencia oscila entre 0,79% y 4,4% en poblaciones no seleccionadas y entre 4% y 75% en poblaciones de riesgo6-8. En los últimos años se ha incrementado el número de casos publicados debido al aumento de la población de riesgo y al mayor empleo de los factores desencadenantes así como al mayor conocimiento de la enfermedad.
Debido a la diversidad e inespecificidad de sus manifestaciones clínicas se requiere una elevada sospecha diagnóstica, por lo que en la mayoría de los casos publicados el diagnóstico se ha realizado post mortem2. El diagnóstico clínico se realiza en el 60% de los casos cuando hay lesiones cutáneas y en torno al 20% cuando no las hay.
Presentamos cinco pacientes con ECC, manifestado en forma de insuficiencia renal aguda o subaguda y diagnosticado a través de las lesiones cutáneas acompañantes.
DESCRIPCIÓN DE LOS CASOS
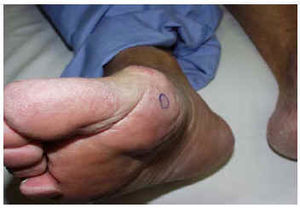
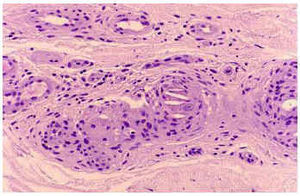
Se trata de cinco pacientes, cuatro varones y una mujer, con edad relativamente avanzada y factores de riesgo para enfermedad ateroembólica cuyas característica clínicas se resumen en la tabla 1. En cuatro de los casos había algún factor desencadenante, mientras que en el otro proceso ocurrió de forma espontánea. La totalidad de los casos fueron remitidos por el Servicio de Nefrología como consecuencia de fracaso renal agudo o subagudo acompañado de lesiones cutáneas. En todos los casos las lesiones estaban localizadas en los pies (figs. 1, 2 , 3 y 4) y el diagnóstico se obtuvo mediante biopsia de las mismas (fig. 5). En ocasiones eran lesiones apenas perceptibles, como en los casos 4 y 5, donde únicamente se apreciaba una ligera livedo sólo en ortostatismo, siendo el alto grado de sospecha el que permitió el diagnóstico. En el caso 5 se habían realizado previamente dos biopsias renales que no fueron concluyentes. En los cinco casos se realizó examen de fondo de ojo, no apreciándose depósitos de cristales de colesterol en ninguno de ellos. En todos ellos se instauró tratamiento sintomático y de soporte y hasta la fecha todos los pacientes continúan vivos, aunque con secuelas de intensidad variable.
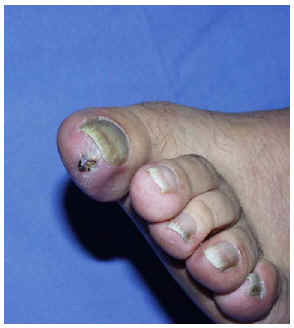
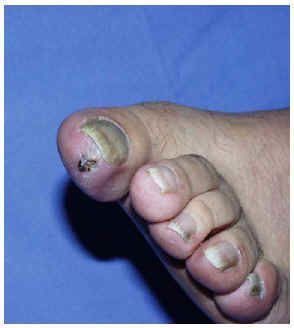
Fig. 1.--Caso 1: lesión inespecífica, necrótica, en dedo levemente violáceo.
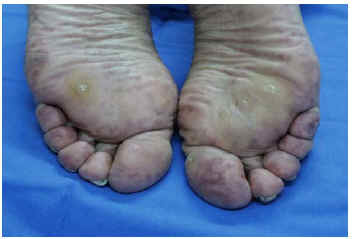
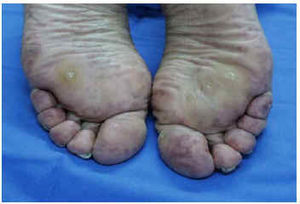
Fig. 2.--Caso 2: lesiones liveloides en dedos y plantas de ambos pies.
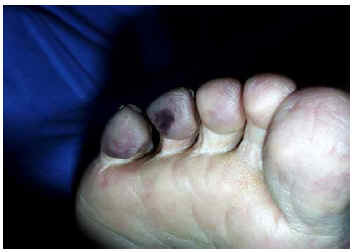
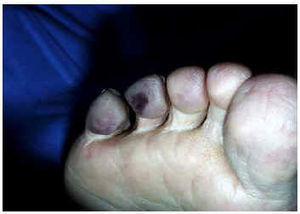
Fig. 3.--Caso 3: cianosis digital, más intensa en dedos cuarto y quinto (síndrome de los dedos azules).
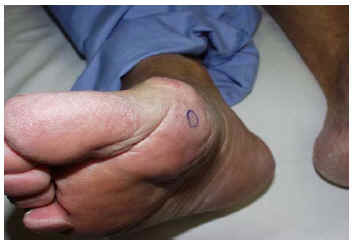
Fig. 4.--Caso 4: mínimas lesiones liveloides, apenas apreciable tras ortostatismo.
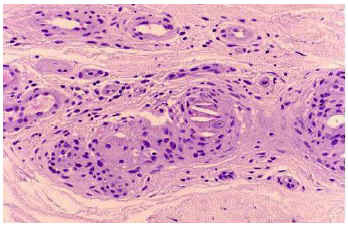
Fig. 5.--Arteriolas en dermis reticular donde se observan hendiduras biconvexas que corresponden a la imagen en negativo de los cristales de colesterol. Se observa también proliferación endotelial que ocluye la luz vascular.
DISCUSIÓN
En el ECC las manifestaciones clínicas se deben a la obstrucción de pequeñas arteriolas periféricas. Las lesiones isquémicas resultantes suelen ser múltiples y a menudo afectan diversos órganos. Puesto que los cambios ateromatosos más severos ocurren en la aorta abdominal y en las arterias ilíacas y femorales, la mitad inferior del cuerpo es la más frecuentemente afectada.
Las lesiones cutáneas son el hallazgo físico más frecuente y ocurren entre un 35% y un 75%. La livedo reticular es la alteración más frecuente (50%) y puede que sólo sea evidente en bipedestación como en dos de nuestros casos. Otras manifestaciones son acrocianosis o síndrome de los dedos azules, gangrena, ulceración, nódulos, púrpura, petequias o hemorragias subungueales en astillas1, 9-14.
Las alteraciones de laboratorio más frecuentes son leucocitosis con eosinofilia, anemia y aumento de la velocidad de sedimentación. No obstante, pueden darse otras alteraciones según qué órganos se afecten.
Puede darse cualquier síntoma en función de los órganos afectados: fiebre, caquexia, fallo renal, amaurosis, accidente cerebrovascular, sangrado digestivo, pancreatitis, mialgia, claudicación, hemoptisis y un largo etcétera. De todos ellos el riñón es el mejor marcador de afectación visceral. La vascularización del córtex renal depende de arteriolas terminales y su afectación conduce a una disminución irreversible de la función glomerular15. Las manifestaciones más frecuentes son insuficiencia renal (aguda o subaguda) e hipertensión arterial (HTA), lo que junto con las lesiones cutáneas hacen sospechar el diagnóstico como en nuestros casos.
El ECC se acompaña de una alta morbilidad y mortalidad, reflejo del marcado daño cardiovascular por ateromatosis. La mortalidad al año del diagnóstico varía del 38%, cuando sólo hay afectación periférica, al 80% si hay afectación visceral, siendo el principal factor pronóstico la intensidad de la afectación renal2, 3, 16. En nuestros casos queremos destacar, aunque el tiempo transcurrido no es demasiado largo, la nula mortalidad, quizá debido a un diagnóstico precoz. La precocidad del diagnóstico permitió un rápido tratamiento, encontrándose en la actualidad los cinco pacientes vivos, aunque con secuelas (insuficiencia renal crónica, hemiparesia, amputación de dedos de pies); no obstante, se ha producido recuperación de la función renal en dos de ellos, lo que les ha permitido abandonar la hemodiálisis.
Los cinco pacientes tenían factores de riesgo y todos habían presentado manifestaciones clínicas de enfermedad ateromatosa. Como en la literatura, la edad de presentación es a partir de la quinta década. El diagnóstico se obtuvo por la tríada clásica de lesiones cutáneas acompañadas de HTA y/o insuficiencia renal aguda o subaguda. Fue la biopsia cutánea la que permitió el diagnóstico, evitando otras maniobras o tratamientos más agresivos y/o contraproducentes.
El diagnóstico diferencial debe hacerse con numerosos procesos debido a la clínica tan variada: vasculitis, tromboangeítis obliterante, crioglobulinemia, conectivopatías, necrosis por cumarínicos, anticuerpos antifosfolípidos, embolismos sépticos, etc.17, 18.
El diagnóstico se hace a partir de la clínica y la confirmación histológica de algún órgano afecto, el cual suele ser la piel por la frecuencia con la que se afecta y por su accesibilidad. La biopsia debe hacerse de las lesiones cutáneas, aunque cuando la sospecha clínica es elevada pueden observarse los cristales de colesterol en lesiones mínimas e inespecíficas e incluso en piel aparentemente sana. En la histología se observan en la luz de las arteriolas hendiduras en forma de aguja correspondientes a los cristales de colesterol disueltos durante el proceso de fijación. En ocasiones se observa respuesta inflamatoria de tipo cuerpo extraño que contribuye a la mayor obstrucción del vaso. Cuando no se obtiene la imagen descrita es aconsejable la seriación de la pieza y en caso de no hallarse así, la repetición de la biopsia9.
Otras técnicas útiles son el examen del fondo de ojo, aunque sólo detecta ECC en un 10%-20% de los casos y la realización de técnicas de imagen en las arterias aorta, ilíacas y femorales para detectar las placas de ateroma.
Es fundamental la participación del dermatólogo para realizar un diagnóstico precoz evitando otras maniobras más agresivas, lo que permitirá instaurar una terapéutica lo más temprana posible, lo que quizá puede contribuir a aumentar la supervivencia.
Dicho tratamiento incluye eliminar factores precipitantes (terapia anticogaulante o fibrinolítica y nuevas maniobras intravasculares), disminuir factores de riesgo (tratar HTA y usar antilipidemiantes) y medidas de soporte (que incluyen nutrición parenteral y hemodiálisis si son necesarias)19. En 1999, Belenfant et al publicaron el único estudio prospectivo hasta la fecha, el cual muestra un aumento de la supervivencia con las anteriores medidas y el uso de corticoesteroides en pacientes con evidencia analítica de inflamación (aumento de proteína C reactiva, velocidad de sedimentación globular [VSG], fibrinógeno, alteraciones del complemento) y en aquellos pacientes con nuevos episodios de ECC20. No obstante, en otros estudios previos el uso de corticoesteroides no estuvo asociado a un aumento de la supervivencia2.
Existen comunicaciones aisladas de otras terapéuticas, ninguna de ellas evaluada de una forma crítica, pero que podrían ser útiles en determinadas circunstancias: pentoxifilina (reduce la viscosidad sanguínea y aumenta la flexibilidad del eritrocito), ilioprost (análogo de la prostaciclina con propiedades vasodilatadoras y antiplaquetarias), inhibidores de la HMG-CoA reductasa (inhibe la síntesis de colesterol), e incluso aféresis de lipoproteínas de baja densidad (LDL) junto con los anteriores21-25.
La cirugía tiene su papel en la eliminación de las lesiones isquémicas y en ocasiones en la eliminación de la fuente embolígena para evitar nuevos episodios, pero hay que valorar cuidadosamente el riesgo/beneficio de estas intervenciones26.
Un punto importante es la prevención, de modo que en los pacientes de riesgo debería realizarse screening de ateromatosis por medio de técnicas de imagen no invasivas (ecocardiografía {ECO}, resonancia magnética nuclear {RMN}, etc.)27. En pacientes de riesgo que vayan a someterse a cateterismos/angioplastias debería valorarse el abordaje braquial. En este sentido Karalis et al comunican un 17% de ECC en pacientes de riesgo con cateterización femoral comparado con 0% (0/11) en aquéllos con abordaje braquial28.
Para finalizar, querríamos destacar unas conclusiones:
-- Debe sospecharse ECC en pacientes de edad avanzada con factores de riesgo para ateromatosis y que hayan sido sometidos a procedimientos vasculares invasivos o terapia anticoagulante o fibrinolítica.
-- Es fundamental un diagnóstico precoz para instaurar un tratamiento temprano y tratar de evitar las complicaciones graves.
-- Debido a la frecuente afectación cutánea el dermatólogo es fundamental en el diagnóstico del ECC.
-- La biopsia de lesiones cutáneas es un método diagnóstico fiable y con pocas complicaciones.