El Registro Español de Cirugía de Mohs recoge los datos de aplicación y resultados de esta técnica en España. Se describen los datos de las intervenciones realizadas desde el inicio del Registro en julio de 2013 a enero de 2016. Se analizan los datos de las cirugías tanto perioperatorios como intraoperatorios.
Material y métodosEstudio de cohortes prospectivo en el que participan 18 centros. Se recogen los datos de las intervenciones quirúrgicas como tipo de anestesia, técnica quirúrgica, ingreso hospitalario, número de estadios, manejo de factores de riesgo preoperatorios, tratamientos complementarios, tratamientos previos, tipo de tumor, tiempo empleado en la cirugía y complicaciones.
ResultadosSe analizan 1.796 intervenciones quirúrgicas. El tumor intervenido con más frecuencia es el carcinoma basocelular (85,96%), seguido del carcinoma epidermoide (6,18%), lentigo maligno (2,81%) y dermatofibrosarcoma protuberans (1,97%). El 66,9% de los tumores eran primarios, el 19,2% recurrentes y el 13,9% persistentes. El tratamiento previo más frecuente fue quirúrgico. La cirugía de Mohs se realizó con más frecuencia bajo anestesia local (86,7%) y de forma ambulatoria (71,8%). En el 89,5% de los casos se utilizó la técnica de Mohs en congelación. El número de etapas requerido para alcanzar márgenes libres de tumor fue una en 56,45% de los pacientes, 2 en 32,1%, 3 en 7,1%, 4 en 2,7% y 5 o más en 1,8%. El propio dermatólogo reconstruyó el defecto en el 98% de los pacientes y la técnica reconstructiva más utilizada fue el colgajo (47,2%). Solo el 1,62% de los pacientes presentó alguna complicación intraoperatoria y la mediana de la duración de la cirugía fue 75 (p25:60-p75:100).
ConclusiónLas características de los pacientes y tumores tratados son similares a las descritas en estudios de las mismas características en otras áreas geográficas. Existe un porcentaje mayor de lentigo maligno y dermatofibrosarcoma protuberans. La reconstrucción la realiza el dermatólogo con más frecuencia que en otras series. El tiempo de utilización de quirófano no es mucho mayor que para otras técnicas y la tasa de complicaciones intraoperatorias es muy reducida.
The Spanish Mohs Surgery Registry is used to collect data on the use and outcomes of Mohs micrographic surgery (MMS) in Spain. The aim of this study was to describe perioperative and intraoperative data recorded for MMS procedures performed between July 2013 (when the registry started) and January 2016.
Material and methodsProspective cohort study of data from 18 hospitals. The data collected included type of anesthesia, surgical technique, hospital admission, number of Mohs stages, management of preoperative risk factors, additional treatments, previous treatments, type of tumor, operating time, and complications.
ResultsData were available for 1796 operations. The most common tumor treated by MMS was basal cell carcinoma (85.96%), followed by squamous cell carcinoma (6.18%), lentigo maligna (2.81%), and dermatofibrosarcoma protuberans (1.97%). Primary tumors accounted for 66.9% of all tumors operated on; 19.2% of tumors were recurrent and 13.9% were persistent. The most common previous treatment was surgical. MMS was mostly performed under local anesthesia (86.7% of cases) and as an outpatient procedure (71.8%). The frozen section technique was used in 89.5% of cases. One stage was needed to achieve tumor-free margins in 56.45% of patients; 2 stages were required in 32.1% of patients, 3 in 7.1%%, 4 in 2.7%, and 5 or more in 1.8%. The defect was reconstructed by the dermatologist in 98% of patients and the most common technique was flap closure (47.2%). Intraoperative complications were recorded for just 1.62% of patients and the median (interquartile range) duration of surgery was 75 (60-100) minutes.
ConclusionThe characteristics of the patients and tumors treated by MMS are similar to those reported for similar studies in other geographic areas. Lentigo maligna and dermatofibrosarcoma protuberans accounted for a higher proportion of cases in our series, and repair of the surgical defect by a dermatologist was also more common. Operating times in MMS are not much longer than those reported for other procedures and the rate of intraoperative complications is very low.
La cirugía micrográfica de Mohs es una técnica para el tratamiento quirúrgico de las neoplasias malignas cutáneas localmente invasivas que proporciona tasas de curación superiores a otras opciones terapéuticas y minimiza la eliminación de tejido sano peritumoral1.
La técnica descrita inicialmente por el Dr. Mohs fue la técnica del tejido fijado, en la cual se aplicaba una pasta de cloruro de cinc sobre la lesión que fijaba el tejido tumoral in situ y, tras un periodo de varias horas, se extirpaba la misma sin necesidad de anestesia y sin apenas sangrado. Posteriormente se realizaban cortes horizontales de la pieza quirúrgica en congelación y se examinaban al microscopio2. Esta técnica se repetía en días sucesivos hasta asegurar la ausencia de tumor en los márgenes. Posteriormente, el propio Mohs describió la denominada cirugía micrográfica de Mohs con tejido fresco, en la cual se obvia la aplicación del cloruro de cinc, extirpando directamente el tumor en capas bajo anestesia local. De esta forma podían realizarse varias secuencias, e incluso la reconstrucción en un mismo día, y pasó a ser el método utilizado por la práctica totalidad de los cirujanos de Mohs3,4.
La dificultad para visualizar algunos tumores en congelación, como el lentigo maligno o el dermatofibrosarcoma protuberans, la posibilidad de recurrir a técnicas de inmunohistoquímica en determinados casos o, simplemente, no disponer de un laboratorio con criostato, ha generado adaptaciones de la técnica de Mohs caracterizadas por la inclusión de las muestras en parafina, en lugar de la congelación. Es lo que se ha denominado Mohs en diferido o slow-Mohs, y que con algunas modificaciones, sobre todo en Europa, ha recibido diversos nombres como histología en 3 dimensiones, técnica del perímetro, técnica de Tubingen o método del cuadrante. Todos estos métodos comparten entre ellos y con la cirugía de Mohs en congelación el concepto del estudio histopatológico en cortes tangenciales que determina la valoración del 100% de los márgenes tumorales frente al método de cortes verticales habitual de las piezas quirúrgicas5.
Desde su descripción inicial por el Dr. Mohs, la técnica se implantó en Estados Unidos y posteriormente en Europa. En España se ha desarrollado en las últimas décadas en un número creciente de centros, tanto de la medicina pública como de la privada. Fruto de ello son los numerosos trabajos publicados sobre la técnica en revistas nacionales e internacionales por autores españoles6–11. Con el objeto de describir los resultados de esta técnica en España en 2012 se planteó por parte de la Fundación Academia Española de Dermatología y Venereología (FAEDV), junto con el Grupo de trabajo de la AEDV de Dermatología Quirúrgica, Láser y Oncología Cutánea la puesta en marcha del Registro Español de Cirugía de Mohs (REGESMOHS) en colaboración con la FAEDV. En julio de 2013 se inició la recogida de datos. Se han descrito previamente los centros en los que se realiza la técnica y las características de los pacientes y los tumores incluidos12,13.
En el presente artículo se analiza la intervención quirúrgica de los pacientes incluidos hasta la fecha en el registro, valorando aspectos perioperatorios como el manejo de anticoagulantes y antiagregantes, la técnica quirúrgica utilizada, el número de estadios, el tamaño del defecto, las complicaciones intraopreratorias, el tipo de reconstrucción y el consumo de recursos.
Material y métodosEl REGESMOHS es un estudio de cohortes prospectivo en el que participan un total de 18 centros dentro del ámbito nacional (sanidad pública y privada), en los que se practica al menos una intervención semanal de CMM. Se incluyen en el registro todos aquellos pacientes sucesivos en los que se realice valoración previa para realizar cirugía de Mohs. Únicamente se excluyen pacientes menores de edad y los declarados judicialmente incapaces.
El estudio ha sido aprobado por el Comité Ético de Investigación de Navarra, la AEMPS y por parte de todos los centros participantes, cumpliendo con la declaración de Helsinki y la legislación vigente. Todos los pacientes han dado por escrito su consentimiento para participar en el estudio.
Las variables a medir se agrupan en las visitas del paciente. En la primera visita se recogen los datos demográficos del paciente, enfermedades asociadas como inmunosupresión y diabetes mellitus y datos clínicos e histopatológicos del tumor, así como los tratamientos previos. En la segunda visita se registran datos de la cirugía: tipo de cirugía de Mohs, anestesia, ingreso hospitalario, manejo de los anticoagulantes y antiagregantes en la cirugía, tamaños del defecto quirúrgico reconstrucción, tratamientos complementarios y tiempo de quirófano empleado en la cirugía, así como las complicaciones y morbilidad intraquirúrgica. En la tercera visita se registran los resultados y complicaciones de la cirugía a corto plazo. En las visitas de seguimiento sucesivas, al menos una al año, se valoran los resultados de la cirugía, recurrencias y aparición de nuevos tumores. Aquellos pacientes que desarrollen más de un tumor tratado con cirugía de Mohs a lo largo del registro serán descritos, pero únicamente se realiza el seguimiento del primero de los tumores.
La información se recoge de forma protocolizada mediante un sistema online (OpenClinica Open Source softvare, versión 3.1, Waltham, EE. UU.) de la Unidad de Investigación de la Fundación AEDV. Se realiza una monitorización continua online y monitorización in situ anual de los centros participantes para comprobar el cumplimiento del protocolo y la congruencia de los datos con los documentos fuente. El análisis estadístico de los datos se realiza mediante el programa Stata (versión 14.1, Statacorp, Texas, EE. UU.).
ResultadosDatos de los pacientesEntre julio de 2013 y enero de 2016 se han registrado 1.796 pacientes a los que se ha realizado al menos una cirugía de Mohs en 18 centros (tabla 1). La descripción de la población es similar a la publicada previamente13, si bien ha aumentado el tamaño muestral.
Centros participantes, número y porcentaje de pacientes aportados
| Número de cirugías por centro | N (%) |
|---|---|
| Hospital Santa Creu i Sant Pau | 345 (19,2) |
| Fundación H. Alcorcón | 235 (13,1) |
| Complejo H. Universitario de Guadalajara | 214 (11,9) |
| Complejo Hospitalario de León | 197 (11) |
| Clínica Universidad de Navarra | 109 (6,1) |
| Clínica Teknon | 108 (6) |
| Instituto Valenciano de Oncología | 84 (4,7) |
| Clínica Zarzuela | 82 (4,6) |
| Clínica Quirón Madrid | 78 (4,3) |
| Hospital del Mar | 69 (3,8) |
| Hospital La Princesa | 68 (3,8) |
| Hospital Galdakao | 60 (3,3) |
| Hospital de Cruces | 56 (3,1) |
| Hospital de Manises | 41 (2,3) |
| Hospital Gregorio Marañón | 26 (1,5) |
| Complexo Hospitalario Universitario de Santiago | 19 (1,1) |
| Hospital San Roque, Las Palmas | 4 (0,2) |
| Hospital La Paz, Madrid | 1 (0,1) |
| Total | 1.796 |
La tabla 2 muestra las características de los pacientes. El 51,2% son varones y la media de edad es de 68,5 (DE 14,4) años. El 77,7% (n=1391) procedían del área sanitaria de referencia del centro donde se realiza la cirugía y el 22,4% (n=405) eran derivados de otras áreas distintas. El 3,8% de los pacientes tenía historia de múltiples tumores cutáneos (n=68), 6 de ellos diagnosticados de síndrome de Gorlin. También había un 3,8% de pacientes con algún tipo de inmunosupresión (n=68), siendo el trasplante de órgano sólido la causa más frecuente de la misma (38 pacientes, 2,8%). Además, el 10,2% de los pacientes eran diabéticos (n=179).
Datos de los pacientes
| Características demográficas | N (%) |
| Distribución por sexos | |
| Hombre | 919 (51,2) |
| Mujer | 876 (48,8) |
| Origen del paciente | |
| Del área sanitaria del centro | 405 (22,3) |
| De otras áreas | 1391 (77,7) |
| Edad, media (DE) | 68,5 (14,4) |
| Características clínicas previas a la cirugía | N (%) |
| Inmunodepresión | |
| Trasplantado | 38 (2,1) |
| Tratamiento inmunosupresor(>3 meses) | 19 (1,1) |
| Tumor hematológico<5 años | 11 (0,6) |
| VIH positivo | 3 (0,2) |
| Síndromes de tumores múltiples | |
| Historia de tumores múltiples sin diagnóstico de síndrome de Gorlin | 55 (3,1) |
| Síndrome de Gorlin | 6 (0,3) |
| Otros síndromes | 7 (0,4) |
| Diabetes mellitus | 179 (10,2) |
En cuanto a las características de los tumores y tratamientos previos no hay cambios relevantes con respecto a la descripción previa13 ni en el tipo de tumores (tabla 3), ni en su localización, suponiendo la pirámide nasal, la mejilla, la frente, el canto interno y la zona auricular las localizaciones más frecuentes (82%). La mediana de tamaño del eje mayor del tumor fue de 10mm (rango intercuartílico=12mm). Solo uno de los pacientes intervenidos tenía signos de afectación ganglionar y 2 tenían metástasis. La mediana del tiempo de evolución del tumor hasta el momento de su inclusión en el registro en la primera visita fue de 11,4 meses (rango intercuartílico=23,4 meses). El tiempo transcurrido desde el momento de inclusión en el registro en la primera visita hasta la intervención quirúrgica fue de 1,6 meses (rango intercuartílico=1,9 meses).
Datos relacionados con los tumores. Distribución en frecuencia y porcentaje según el tipo histológico de tumor
| Tipo/subtipo histológico | N | % |
|---|---|---|
| Carcinoma basocelular | 1.544 | 85,96 |
| Infiltrativo | 734 | 41,24 |
| Histológicamente no agresivo | 429 | 24,10 |
| Morfeiforme/esclerosante/fibrosante | 220 | 12,36 |
| Micronodular | 113 | 6,35 |
| Metatípico/queratinizante | 43 | 2,42 |
| Perineural | 5 | 0,28 |
| Carcinoma epidermoide | 111 | 6,18 |
| Infiltrante | 35 | 1,97 |
| Histológicamente no agresivo | 35 | 1,97 |
| Basoescamoso (excluyendo basocelular metatípico) | 17 | 0,96 |
| Indiferenciado | 9 | 0,51 |
| Esclerosante | 4 | 0,22 |
| Infiltración perineural/perivascular | 3 | 0,17 |
| Epidermoide de células fusiformes | 2 | 0,11 |
| Epidermoide clear cell | 2 | 0,11 |
| Epidermoide de células pequeñas | 1 | 0,06 |
| Epidermoide tipo queratoacantoma centrofacial | 1 | 0,06 |
| Epidermoide Breslow>2 | 1 | 0,06 |
| Epidermoide Clark>IV | 1 | 0,06 |
| Lentigo maligno | 50 | 2,81 |
| Dermatofibrosarcoma protuberans | 35 | 1,97 |
| Carcinoma anexial microquístico | 4 | 0,22 |
| Tumor de Merkel | 4 | 0,22 |
| Paget extramamario | 4 | 0,22 |
| Fibroxantoma atípico/histiocitoma fibroso maligno | 2 | 0,11 |
| Angiosarcoma | 2 | 0,11 |
| Melanoma lentiginoso acral | 1 | 0,06 |
| Carcinoma sebáceo | 1 | 0,06 |
| Carcinoma ecrino/mucinoso | 1 | 0,06 |
| Tricoepitelioma desmoplásico | 1 | 0,06 |
El 66,9% (n=1200) de los tumores eran primarios, es decir, no habían recibido ningún tratamiento previo, mientras que el 19,2% (n=345) eran recurrentes tras un tratamiento previo médico o quirúrgico y el 13,9% (n=250) eran persistencias tumorales en los márgenes quirúrgicos de una extirpación previa o que no habían respondido a un tratamiento no quirúrgico.
En la tabla 4 se detallan los tratamientos previos y el tiempo transcurrido desde los mismos hasta su inclusión en el registro. El número de tratamientos quirúrgicos previamente recibidos por cada paciente en el caso de tumores persistentes y recidivantes varió de uno (n=358) a 15 (n=1). Los 3 casos que recibieron tratamiento previo con inhibidores hedgehog eran tumores gigantes en los que se utilizó como tratamiento adyuvante previo a la cirugía de Mohs.
Datos relacionados con los tumores. Tratamientos previos en los tumores recurrentes y tiempo transcurrido desde los mismos
| Tratamientos previos a la cirugía de Mohs | N (%) | Tiempo desde tratamiento previo Mediana (p25-p75) |
|---|---|---|
| Cirugía cierre directo | 441 (24,6) | 21,2 (4,4-60,2) |
| Cirugía con plastia | 123 (6,9) | 14,1 (2,6-59,9) |
| Crioterapia | 95 (5,3) | 19,1 (8,6-55,5) |
| Cirugía con injerto | 60 (3,3) | 36,4 (9,5-81,9) |
| Curetaje/electrocoagulación | 49 (2,7) | 19,6 (2,4-70,5) |
| Cirugía de Mohs | 42 (2,3) | 33,6 (18,9-69) |
| Radioterapia | 19 (1,1) | 55,8 (12,4-149,1) |
| Terapia fotodinámica | 21 (1,2) | 12,8 (8-19,5) |
| Imiquimod | 50 (2,8) | 15,1 (8,8-42) |
| Fluoropirimidinas | 1 (0,1) | 197,7 |
| Inhibidores hedgehog | 3 (0,2) | 11,3 (8-25,2) |
En la tabla 5 se describe la frecuencia de los tratamientos antiagregantes y anticoagulantes y su retirada preoperatoria, así como la comedicación con esteroides y la presencia de diabetes mellitus, como factores prequirúrgicos que pueden alterar la cicatrización.
Datos relacionados con las intervenciones quirúrgicas. Factores prequirúrgicos que pueden alterar la cicatrización
| Factores de riesgo perioperatorio | N (%) |
|---|---|
| Tratamiento antiagregante | 191 (10,7) |
| Supende antiagregantes | |
| No | 133 (70) |
| Sí | 57 (30) |
| Tratamiento anticoagulante | 130 (7,3) |
| Suspende anticoagulante | |
| No | 46 (35,7) |
| Sí | 83 (64,3) |
| Tratamiento corticoides >3 meses | 21 (1,2) |
| Diabetes mellitus | 179 (10,2) |
El régimen de tratamiento fue ambulatorio o con ingreso inferior a 24horas en el 71,8% (n=1420) de los casos, mientras que el 21,9% (n=376) requirió ingreso hospitalario.
La intervención quirúrgica se realizó bajo anestesia local en el 86,7% (n=1554) de los pacientes, local con premedicación oral en el 3,7% (n=67) y sedación o anestesia general en el 9,5% (n=171).
La técnica quirúrgica fue con mayor frecuencia cirugía de Mohs convencional en congelación (89,5%, n=1603), seguido por cirugía de Mohs en diferido (10%, n=180) y cirugía con control tridimensional de márgenes (0,5%, n=9). Únicamente se realizó inmunohistoquímica intraoperatoria, inmunomohs, en el 0,4% de las intervenciones (n=7).
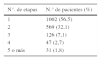
Previamente a la intervención quirúrgica se realizó curetaje del tumor en función de las preferencias del dermatólogo. En la tabla 6 se refleja el número de etapas requeridas para alcanzar márgenes libres de tumor en cada caso. En 56 pacientes (3,2%) la intervención quirúrgica no se completó con márgenes libres de afectación tumoral por causas del tumor o del estado general del paciente o decisión del mismo.
La mediana y rango intercuartílico del tamaño del defecto quirúrgico final y del tumor inicial se describen en la tabla 7. La profundidad del defecto quirúrgico llegaba a la dermis en el 61% (n=1.059) seguido de la hipodermis (25,7%, n=445), músculo (7,3%, n=127) y en 15 casos (0,9%) se detectó afectación ósea.
En la tabla 8 se describen tanto el especialista que reconstruye el defecto quirúrgico creado como la técnica empleada para ello.
Datos relacionados con las intervenciones quirúrgicas. Reconstrucción del defecto
| Reconstrucción del defecto quirúrgico | N (%) |
|---|---|
| Especialista que realiza la reconstrucción | |
| Dermatólogo | 1754 (98,4) |
| Otro | 17 (1) |
| Plástico | 11 (0,6) |
| Técnica de reconstrucción | |
| Colgajo | 845 (47,2) |
| Cierre directo | 488 (27,2) |
| Injerto | 230 (12,8) |
| Segunda intención | 166 (9,3) |
| Cierre complejo | 63 (3,5) |
Las complicaciones quirúrgicas intraoperatorias fueron poco frecuentes. El 98,4% (n=1.760) no presentó ninguna complicación. Entre los 29 pacientes que presentaron morbilidad intraquirúrgica destacable, considerada como aquella que obliga a una intervención inmediata o modifica el curso de la intervención quirúrgica, la más frecuente fue el síncope vasovagal en 10 pacientes (0,6%), seguida de hipertensión arterial que requirió tratamiento en 8 pacientes (0,5%), hemorragia que requirió tratamiento intravenoso u obligó a suspender la intervención quirúrgica en 5 pacientes (0,3%), 2 episodios de hiperglucemia que precisaron tratamiento y arritmia no especificada en un paciente (0,06%). Todas las complicaciones se resolvieron de forma inmediata, permitiendo continuar la intervención quirúrgica, excepto en un caso en que motivaron su finalización.
La mediana de la duración de la intervención quirúrgica en fue de 75minutos (rango intercuartílico=40) con un rango de 15-438.
Como tratamiento adyuvante tras la cirugía 3 pacientes (0,17%) recibieron radioterapia, uno terapia fotodinámica, uno imiquimod, uno cirugía radical de la zona y un último fresado óseo y radioterapia.
DiscusiónNuestro estudio describe la cirugía de Mohs realizada en España en la actualidad. Entre julio de 2013 y enero de 2016 REGESMOHS ha recogido datos de las intervenciones de 1.796 pacientes a los que se ha realizado al menos una cirugía de Mohs en los 18 centros participantes. El presente estudio nos aporta datos sobre la técnica quirúrgica, el grado de complejidad de la técnica, los recursos empleados y los resultados inmediatos.
Entre las ventajas del estudio destacamos que se trata de un estudio prospectivo y altamente representativo de la cirugía de Mohs en nuestro medio, pues en él participan buena parte de los centros que hacen cirugía de Mohs en España12.
Una limitación es que, siendo progresiva la inclusión de los pacientes y la entrada de los datos en el registro, algunos centros aparentan tener menos pacientes en este estudio que en el previo (no han operado a los pacientes o no han incluido los datos en el sistema online). Además, es de esperar que en publicaciones sucesivas se produzcan pequeñas variaciones en los resultados, fruto de la variación aleatoria.
La incidencia de cáncer cutáneo no melanomaha aumentado de forma exponencial en las últimas décadas. En Europa, EE. UU., Canadá y Australia se ha registrado un incremento anual del 3-8% desde 196014–16. Actualmente la cirugía de Mohs se considera el gold standard en el tratamiento del carcinoma basocelular y epidermoide de alto riesgo y ha mostrado también resultados superiores a otras técnicas en otros tumores cutáneos. Sin embargo, los requerimientos de infraestructura, personal entrenado y tiempo hacen pueda parecer a priori poco rentable. Estos datos pueden ser diferentes en distintos países, por eso es necesario describirlos adecuadamente en nuestro entorno.
Entre los estudios prospectivos publicados podemos destacar los del registro australiano de cirugía de Mohs que recoge un gran número de pacientes tratados con esta técnica entre los años 1993 a 200217–19, o las publicaciones holandesas, tanto prospectivas como de ensayos aleatorizados comparando cirugía de Mohs y cirugía convencional20–22.
Los resultados obtenidos en cuanto a distribución por sexos y localización del tumor son similares a los del grupo inicial ya publicado y a otras series13. Únicamente encontramos en el tipo histológico de tumores tratados un aumento en el número y porcentaje de lentigo maligno (LM) y dermatofibrosarcoma protuberans (DFSP) respecto a otras series en las que se especifican otros tumores distintos a carcinoma basocelular (CB) y epidermoide (CE), como la publicada recientemente en Reino Unido22, en la que el LM representa el 0% frente a nuestro 2,81% y el DFSP es el 0,5% frente al 1,97% de nuestra serie.
Los pacientes que habían recibido un trasplante de órgano sólido (n=28) fueron el grupo más numeroso de todos los que presentaban algún tipo de inmunosupresión. Los pacientes trasplantados tienen una incidencia aumentada de cáncer cutáneo no melanoma, especialmente de carcinoma epidermoide, y el antecedente de transplante puede llevar a la indicación de cirugía de Mohs23,24.
El porcentaje de pacientes que recibían algún tipo de antiagregante o anticoagulante (18%) es inferior al de otras series de pacientes a los que se había practicado algún tipo de cirugía dermatológica: habiéndose descrito en el 29% de los pacientes de cirugía de Mohs25 y en el 35% en pacientes de cirugía dermatológica en general26. El manejo perioperatorio de estos tratamientos durante la cirugía, sin embargo, fue similar a lo descrito previamente27,28.
El 33,1% de los tumores eran recurrentes o persistentes intervenidos, cifra idéntica a la del registro australiano (33,1%) en CB17, y al 29,3% de la serie más reciente de Hoorens29. Al igual que en dichas series el tratamiento previo más frecuente realizado fue la cirugía. Entre los tratamientos no quirúrgicos previos llama la atención que, salvo en el caso de la crioterapia, el número de pacientes es pequeño, no superando ninguna el 3% de los pacientes totales.
El número medio de etapas fue de 1,6 (mediana 1, rango 1-12), ligeramente inferior a la del registro australiano en la serie de los CB 1,7 (mediana 2, rango 1-9)17, y superior en la serie de los CE 1,6 (mediana 1, rango 1-7)19. Comparando con las series europeas Flohil et al.20, encuentran un 43,5% de casos que requirieron una etapa frente al 56,5% que necesitaron 2 o más etapas. Smeets et al., en una serie de 737 CB tratados con cirugía de Mohs, refieren que el 25% de pacientes requirió una etapa y 2 el 46%21. En la serie británica el 58% de los casos requirió una etapa, el 34% 2 etapas, el 6% 3 etapas, el 1% 4 etapas y el 0,5% 5 o más etapas22.
La reconstrucción se llevó a cabo por el propio dermatólogo en un porcentaje muy elevado de los casos (98,4%), y en general superior al resto de los estudios publicados. En la serie de 12.344 cirugías de Mohs de EE. UU. del periodo 2005-2012 (Brown University, Rhode Island) en el 17% de las mujeres y el 8% de los varones la reconstrucción la realizó cirugía plástica30. En una la serie de Horens et al. el 84% el dermatólogo, el 8,5% de los casos el cirujano de cabeza y cuello, el 6,2% el cirujano plástico y en el 1-3% otros especialistas como el cirujano oculoplástico29.
La elección del colgajo o plastia en el 47,2% como método de reconstrucción coincide con lo reflejado por otros autores31,32. Hace décadas se consideraba el injerto la técnica más útil en cirugía de Mohs porque permitía una detección más precoz de las posibles recidivas. Actualmente el aumento en la confianza en los resultados de la técnica, de la destreza del cirujano y el hecho de que los defectos posquirúrgicos sean menores y los pacientes en ocasiones más jóvenes han hecho que aumente en las series publicadas el porcentaje de reconstrucciones mediante colgajos frente a los injertos o cierres por segunda intención.
Las complicaciones registradas durante las cirugías o morbilidad intraquirúrgica estuvieron relacionadas en todos los casos con episodios de hipertensión arterial y/o sangrado intraoperatorio. En un solo caso el paciente requirió hospitalización por el sangrado intra y postoperatorio, considerándose una complicación mayor de la cirugía33,34.
La mediana del tiempo de ocupación de quirófano de cada paciente, 75minutos, sugiere que el tiempo empleado en la mayoría de las cirugías de Mohs no es mucho mayor que el empleado en una cirugía convencional de un tumor cutáneo localizado en la cara, y que requiera una técnica reconstructiva asociada como injerto o colgajo.
ConclusiónLas características de los pacientes y tumores tratados mediante cirugía de Mohs son similares las descritas en estudios de las mismas características en otras áreas geográficas. Los resultados inmediatos de la cirugía son también superponibles. Las principales diferencias son un mayor porcentaje de DFSP y LM tratados, y que la reconstrucción en nuestro medio la realiza el dermatólogo con mayor frecuencia que en otros países. La tasa de complicaciones intraoperatorias mayores es muy reducida, y el tiempo de ocupación de quirófano discretamente superior al de la cirugía convencional. Estos datos son útiles para valorar si datos de estudios en otro medio pueden aplicarse a España para la planificación de la actividad en los centros que se planteen iniciar la aplicación de cirugía de Mohs y como comparación (benchmarking) para los que ya la están realizando. Además, pueden ser útiles para estudios de efectividad de la técnica, teniendo interés tanto para los dermatólogos como para otros especialistas o gestores.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónEl registro es financiado por la Fundación Academia Española de Dermatología y Venereología, con la colaboración de Roche Farma. El laboratorio financiador no ha participado en la elaboración del artículo.
Conflicto de interesesLos autores declaran no tener conflicto de intereses con respecto a lo reflejado en el artículo.
Los siguientes miembros del registro de cirugía de Mohs han participado en la recogida de datos: Lucía Ascanio Armada, Dolores Caro Gutiérrez (Hospital Universitario Fundación Alcorcón). Carlos Serra Guillén, Eduardo Nagore Enguidanos, Beatriz Llombart Cussac y Celia Requena Caballero (Instituto Valenciano de Oncología). Luis Hueso Gabriel, Antonio Martorell (Hospital de Manises). M. José Seoane Pose (CHU Santiago). Ricardo Suárez y Celia Horcajada (Hospital Gregorio Marañón). Francisco Alcántara Nicolás, Patricia González Muñoz y Consuelo Sánchez Herreros (Hospital de Guadalajara). Carolina Medina Gil, Elena Castro González y Jaime Vilar Alejo (Hospital San Roque, Las Palmas). María Luisa Alonso Pacheco y Matíaas Mayor Arenal (Hospital La Paz, Madrid). Agradecemos también la colaboración del personal de todos los servicios participantes en el registro.