Hemos leído con interés el artículo «Molusco contagioso palmar, una localización excepcional»1. Los autores describen a un varón adulto con dos moluscos contagiosos (MC) en la mano derecha y realizan una revisión de la literatura de los casos descritos de MC a nivel palmoplantar.
Mostramos los hallazgos clínicos y las características dermatoscópicas de un nuevo caso de MC plantar visto recientemente en una niña. Una niña de 10 años de edad, sin antecedentes personales de interés, consultó por la presencia unas lesiones asintomáticas estables en el pie derecho de cuatro meses de evolución. No refería traumatismo local, ni había realizado tratamiento previo. Era usuaria de piscina dos veces a la semana y tenía una historia personal de hiperhidrosis plantar y de diátesis atópica con varios brotes de eccema dishidrótico y de dermatitis plantar juvenil en los últimos tres años.
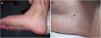
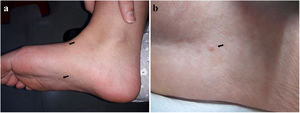
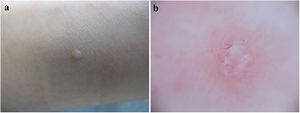
A la exploración dermatológica se apreciaban dos pápulas eritematosas cupuliformes de centro umbilicado de 2 mm de diámetro, localizadas en el dorso y la planta del pie derecho (figs. 1 y 2a). La dermatoscopia mostró una estructura amarillenta redondeada central y unos vasos ramificados en corona en la periferia (fig. 2b).
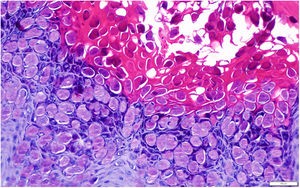
Las lesiones se trataron mediante curetaje, cuyo estudio histopatológico confirmó la sospecha diagnóstica de MC. Se evidenció una lesión nodular en forma de lóbulos endofíticos de epitelio escamoso con cuerpos de molluscum madurando hacia la superficie (fig. 3).
EL MC es una infección cutánea muy frecuente causada por el poxvirus Molluscum contagiosum. La transmisión se realiza por contacto directo, fómites o por autoinoculación. Habitualmente se manifiesta como pápulas cupuliformes umbilicadas, blanquecinas o del color de la piel normal, de 3-5 mm de diámetro, asintomáticas2.
Afecta principalmente a tres grupos poblacionales: niños, adultos sexualmente activos e inmunodeprimidos. En los niños, los MC suelen localizarse en el tronco y las extremidades, mientras que en los adultos suelen presentarse en la región genital, la zona inferior del abdomen, el pubis y la zona proximal de los muslos2,3. Independientemente de la edad, la ubicación subungueal o interdigital, la afectación de las mucosas conjuntival y oral y de la región palmoplantar son excepcionales. Presentaciones clínicas atípicas (formas gigantes), cuadros extensos, área facial y cuello u otras localizaciones poco habituales suceden sobre todo en el contexto de inmunosupresión4,5.
El diagnóstico clínico de MC plantar es más difícil, ya que las lesiones suelen carecer de las características clínicas habituales (solo de forma excepcional son pápulas umbilicadas con tapón central de queratina)6. Se presenta como pápulas o nódulos, únicos o múltiples, de coloración variable (piel normal, eritematosa, marronácea, traslúcida o amarillenta) y con superficie hiperqueratósica, verrugosa o costrosa. La mayoría de los pacientes solo tiene una lesión, gigante (≥ de 1 cm de diámetro), dolorosa al caminar1,7.
A pesar de que los MC son más frecuentes en la edad pediátrica, y en localizaciones atípicas en personas inmunodeprimidas, la mayoría de los casos de afectación palmoplantar han sido descritos en adultos inmunocompetentes. Es posible que el grosor de la capa córnea palmoplantar dificulte la entrada del poxvirus (tamaño mayor que el virus del papiloma humano). Por otro lado, los traumatismos locales y la hiperhidrosis plantar podrían ser factores predisponentes1.
El diagnóstico diferencial del MC plantar es amplio, incluye la verruga plantar, el heloma plantar, el granuloma piógeno, el granuloma a cuerpo extraño, el quiste epidérmico, el nevo de Spitz o el poroma ecrino, entre otros. El tratamiento no difiere del utilizado en otras localizaciones5,7.
El patrón dermatoscópico típico del MC consiste en una estructura central amorfa redondeada (a veces polilobular, en trébol de cuatro hojas, no específica o incluso no visible) de color blanco-amarillento; y unos vasos con morfología en corona (menos frecuente vasos radiales, puntiformes o patrón mixto), con una distribución radial en la periferia de la lesión. La estructura blanquecina central se correlaciona histológicamente con los lóbulos invertidos de epidermis acantósica (rellena de cuerpos de moluscum), que se expanden según avanza la infección, desplazando la dermis y, por lo tanto, los vasos contenidos en ella, a la periferia lesional8,9. Solo hemos encontrado un artículo donde se describen los hallazgos dermatoscópicos del MC plantar, describen un área desestructurada amarillenta central rodeada de vasos ramificados gruesos con terminación bulbosa10.
En conclusión, hemos descrito un MC con la clínica típica en la planta del pie de una niña usuaria de piscina. Consideramos que el antecedente de lesiones cutáneas plantares en el contexto de su atopia (dermatitis plantar juvenil y dishidrosis) y su hiperhidrosis pudieron contribuir a la aparición del MC en dicha localización.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.