La crioglobulinemia tipo I es un trastorno producido por inmunoglobulinas monoclonales que precipitan a bajas temperaturas. Se asocia a trastornos linfoproliferativos, su clínica es predominantemente cutánea y la anatomía patológica no muestra fenómenos de vasculitis. En su manejo se emplean habitualmente fármacos inmunosupresores junto con plasmaféresis para los casos graves. Recientemente se ha descrito el uso de rituximab para los casos resistentes. Se presenta un caso poco común de crioglobulinemia tipo I de largo tiempo de evolución asociada a una gammapatía monoclonal de significado incierto. El paciente desarrolló lesiones cutáneas de extrema gravedad con fenómenos de vasculitis en la anatomía patológica, y presentó un desenlace fatal secundariamente a la aparición de manifestaciones extracutáneas de la crioglobulinemia y a las complicaciones del tratamiento inmunosupresor.
Type I cryoglobulinemia, a condition associated with lymphoproliferative disorders, is caused by monoclonal immunoglobulins that precipitate at low temperatures. It mostly involves the skin and pathology study shows no signs of vasculitis. Management is usually based on immunosuppressive drugs associated with plasmapheresis for severe disease. The use of rituximab has recently been described for resistant cases. We present an unusual case of long-standing type I cryoglobulinemia associated with a monoclonal gammopathy of unknown significance. The patient developed extremely severe skin lesions with histological signs of vasculitis. The patient died due to the onset of noncutaneous manifestations of the cryoglobulinemia and complications of the immunosuppressive treatment.
Las crioglobulinemias son un conjunto de entidades con diferentes grados de severidad y afectación sistémica, definidas por la presencia de inmunoglobulinas que precipitan con el frío (crioglobulinas). Se han descrito tres tipos en función de la monoclonalidad o policlonalidad, así como de la positividad del factor reumatoide. En el tipo I las crioglobulinas son monoclonales y la clínica, que está normalmente limitada a la piel, se desencadena por el frío.
Su tratamiento varía segúnla gravedad y comprende diferentes inmunosupresores sistémicos (esteroides, azatioprina, ciclofosfamida), así como la realización de plasmaféresis.
Rituximab es un anticuerpo monoclonal que induce la depleción de las células B y ha sido empleado con éxito en diversas patologías mediadas por autoanticuerpos. Dada la fisiopatología de las crioglobulinemias podría ser una opción terapéutica en los casos resistentes al tratamiento convencional.
Caso clínicoUn varón de 65 años acudió a la consulta de forma urgente en febrero de 2010 para el control de múltiples úlceras cutáneas dolorosas.
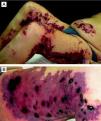
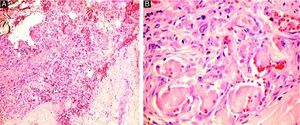
El paciente había sido diagnosticado en el año 1988 de una crioglobulinemia tipo I. Esta presentaba monoclonalidad para IgG y para cadenas ligeras Kappa, y se encontraba en el contexto de una gammapatía monoclonal de significado incierto. En los estudios analíticos realizados los anticuerpos frente al virus de la hepatitis B y C, ANA, Anti ds ADN, anticardiolipina, pANCA y cANCA, así como el factor reumatoide fueron negativos. Tampoco se encontraron alteraciones en el factor V de la coagulación ni en las proteínas C y S. El estudio de extensión, que comprendió una biopsia de médula ósea y una tomografía computarizada cérvico-toracoabdominopélvica, permitió descartar la presencia de un proceso neoplásico asociado. Se practicaron diferentes biopsias en la nalga derecha y en la zona lumbar. En todas ellas se encontraron trombos y recanalización capilar (fig. 1) y además, en alguna de ellas, también se observaron fenómenos de vasculitis leucocitoclástica.
Desde entonces y hasta la actualidad había recibido diversas combinaciones de tratamientos inmunosupresores. Entre estos se encontraban corticoesteroides (vía oral como tratamiento de mantenimiento y en bolos y endovenosos en las reagudizaciones y durante la realización de plasmaféresis) metotrexato, micofenolato mofetilo, azatioprina y pulsos de ciclofosfamida. Estos tratamientos habían conseguido controlar la enfermedad, pero periódicamente (cada uno o dos años) el paciente presentaba crisis que requerían su hospitalización.
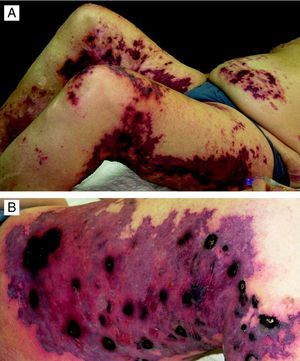
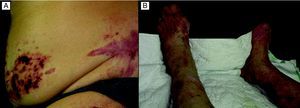
En el momento actual la exploración física puso de manifiesto numerosas placas eritemato-violáceas, dolorosas y de grandes dimensiones en el abdomen, los muslos y las piernas (fig. 2A). Estas placas estaban ulceradas en la zona central y presentaban unos bordes bien definidos (fig. 2B). Además, como resultado de las reagudizaciones anteriores, el paciente presentaba lesiones hipopigmentadas cicatriciales y la amputación de los dedos del pie derecho (figs. 3A y 3B).
Ante la presente situación de gravedad y la recurrencia de las crisis, en este ingreso se planteó como objetivo primordial la estabilización del paciente y el inicio posterior de un nuevo tratamiento de mantenimiento con rituximab.
Se inició el tratamiento hospitalario con la realización de plasmaféresis diaria junto con corticoesteroides sistémicos, y se instauró una bomba de morfina para el control del dolor. Al quinto día de ingreso el inicio de un proceso séptico con fiebre, mal estado general, hipotensión y leucocitosis con desviación izquierda condicionó la suspensión de la plasmaféresis y el traslado al paciente a la Unidad de Cuidados Intensivos (UCI). Los hemocultivos y cultivos del catéter de la plasmaféresis y de una de las úlceras sangrantes de la cadera mostraron el crecimiento de estafilococo dorado resistente a la meticilina (MARSA). Se inició entonces tratamiento con daptomicina 720mg dos veces al día y vancomicina 1g cada 12 horas, además de sustancias vasopresoras e hidratación endovenosa. Un día después de su ingreso en la UCI la situación clínica del paciente se complicó con un accidente cerebrovascular isquémico, y dos días más tarde con un cuadro de insuficiencia renal que precisó la realización de diálisis. Finalmente, tras 8 días de ingreso, el paciente presentó un cuadro de distrés respiratorio y falleció.
DiscusiónLas crioglobulinas son inmunoglobulinas que precipitan a bajas temperaturas y causan diferentes cuadros clínicos que pueden ser desde asintomáticos hasta de extrema gravedad. Se han descrito tres tipos de crioglobulinemias en función de la clonalidad o no de las crioglobulinas, así como de la positividad o no del factor reumatoide (FR). En la crioglobulinemia tipo I las inmunoglobulinas, que son sobre todo del tipo IgM y menos frecuentemente IgG o de cadenas ligeras, son monoclonales y en ella el FR es negativo. En los tipos II y III el FR interactúa con inmunoglobulinas monoclonales (tipo II) o policlonales (tipo III) formando inmunocomplejos que desencadenan el cuadro clínico. Ocasionalmente también se han encontrado crioglobulinas constituidas por microagregados heterogéneos en los que no se puede indicar claramente su composición1.
El caso descrito llama la atención sobre todo desde el punto de vista clínico, aunque también desde el etiológico y el anatomopatológico.
Clínicamente, la crioglobulinemia tipo I tiene un comportamiento más benigno que la II o la III, ya que en la mayoría de ocasiones sólo afecta a la piel y es raro que otros órganos, como el riñón o el sistema nervioso se vean involucrados. Esta afectación cutánea se manifiesta en forma de fenómeno de Raynaud, acrocianosis, púrpura, úlceras y necrosis, que quedan limitadas a la zona distal de las extremidades siendo poco común en las nalgas o en el tronco1. En el caso expuesto las lesiones cutáneas eran de extrema severidad, y no sólo se limitaban a la zona distal de las extremidades inferiores, sino que también afectaban a las nalgas y al abdomen, llegando a ocupar hasta el 10% de la superficie corporal. Además, otra alteración clínica que no es frecuente en las crioglobulinemias tipo I, pero que sí se ha descrito ocasionalmente en los tipos II y III es el desarrollo de clínica neurológica central, y más en concreto de infarto cerebral isquémico. En el paciente expuesto, dada su situación séptica por una parte y la gravedad de la crioglobulinemia por otra, no se puede precisar con exactitud si la clínica cerebral fue el resultado de la sepsis, de la crioglobulinemia o de ambas.
Desde el punto de vista etiológico, los diferentes tipos de crioglobulinemias se han asociado a procesos linfoproliferativos, enfermedades autoinmunes e infecciones2 (tabla 1). También se han descrito casos en los cuales no se encuentra ningún proceso asociado (crioglobulinemias esenciales o primarias). Dentro de los procesos linfoproliferativos la macroglobulinemia de Waldeström, el mieloma múltiple y la leucemia linfática crónica son las entidades más frecuentemente asociadas a la crioglobulinemia tipo I3,4, y sólo se han descrito en la literatura médica dos casos asociados a la gammapatía monoclonal de significado incierto o indeterminado3,5. La gammapatía monoclonal de significado incierto, que es un proceso inicialmente benigno, se caracteriza por la expansión de una clona de células plasmáticas o linfoides sin rasgos de malignidad capaz de producir inmunoglobulinas6.
Trastornos más frecuentemente asociados a las crioglobulinemias
| Trastornos hematológicos | Mieloma múltiple, macroglobulinemia de Waldesnström, leucemia linfocítica crónica y gammapatía monoclonal de significado incierto |
| Infecciones | VHC y VHB |
| Enfermedades autoinmunes | Sjögren, LES, PAN, AR, esclerodermia sistémica, fibrosis pulmonar, tiroiditis autoinmune, arteritis de la temporal, dermatomiositis-polimiositis, enfermedad de Schönlein-Henoch, sarcoidosis |
AR: artritis reumatoide; LES: lupus eritematoso sistémico; PAN: poliarteritis nudosa; VHB: virus hepatitis B; VHC: virus hepatitis C.
Desde el punto de vista histopatológico la presencia de vasculitis leucocitoclástica no es común en las crioglobulinemias tipo I, ya que en este tipo de crioglobulinemia la afectación vascular se produce en forma de trombos hialinos, sin fenómenos inflamatorios.
El tratamiento fundamental de las crioglobulinemias es la identificación y control de la causa subyacente, reservándose los inmunosupresores (asociados o no a plasmaféresis) para los casos que no responden a esta. Recientemente se ha descrito el uso de fármacos como bortezomib7 o rituximab4,8,9. Rituximab es un anticuerpo monoclonal anti-CD20 que se ha empleado con buenos resultados en las crioglobulinemias a dosis de 375mg/m2 endovenso10.
En este caso, por la gran severidad de la clínica y ante la resistencia a múltiples tratamientos, se consideró iniciar un régimen terapéutico hospitalario con plasmaféresis y corticoides sistémicos con el fin de, una vez superada la crisis, emplear rituximab. Desafortunadamente, el paciente falleció por una sepsis secundaria a la inmunosupresión que conlleva los tratamientos convencionales de las crioglobulinemias.
En conclusión, exponemos el caso de una crioglobulinemia tipo I de comportamiento clínico muy agresivo, con fenómenos de oclusión y vasculitis en la anatomía patológica y asociada a una gammapatía monoclonal de significado incierto.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.