El carcinoma basocelular constituye el 75% de todos los carcinomas cutáneos no melanoma. Para su tratamiento existen múltiples modalidades siendo la escisión quirúrgica la más frecuentemente usada. Se plantea evaluar la eficacia de la cirugía micrográfica de Mohs en el tratamiento del carcinoma basocelular.
Materiales y métodosRevisión retrospectiva en la base de datos del Hospital Italiano de Buenos Aires de los casos de carcinoma basocelular tratados con cirugía micrográfica de Mohs entre octubre del 2003 y junio del 2009.
ResultadosSe encontraron 2.412 casos (85,3%); el 50,5% se presentaron en mujeres y el 49,5% en hombres. La media de edad fue de 70,7 años (rango entre 8 y 100 años). El 65,3% de los tumores eran del tipo histológico sólido y la ubicación más frecuente fue la cabeza y el cuello (89%). El 10% de los carcinomas basocelulares eran recidivas de tratamientos previos. El número medio de estadios fue de 1,74 con una media de 3,81 cortes. La media del defecto inicial fue de 0,86cm2 y del defecto final de 1,88cm2. La relación defecto final/defecto inicial se estimó en 1,02cm2. Nueve tumores presentaron recidiva (0,37%) con una media de seguimiento de 32 meses.
ConclusiónConsideramos que la cirugía micrográfica de Mohs es eficaz en el tratamiento del carcinoma basocelular de alto riesgo.
Basal cell carcinoma accounts for 75% of all nonmelanoma skin cancer. Although various treatment modalities are available, the most frequently used option is surgical excision. Here, we evaluate the efficacy of Mohs micrographic surgery for the treatment of basal cell carcinoma.
Material and methodsA retrospective review of cases of basal cell carcinoma treated with Mohs micrographic surgery between October 2003 and June 2009 was performed using patient records from Hospital Italiano in Buenos Aires, Argentina.
ResultsA total of 2412 basal cell carcinomas treated with Mohs micrographic surgery were identified; 50.5% were in women and 49.5% in men. The mean age of the patients was 70.7 years (range, 8–100 years). The histologic type of the tumor was solid in 65.3% of cases and in 89% of cases the tumor was located on the head or neck. Ten percent of the tumors were recurrent following previous treatment. A mean of 1.74 Mohs stages were used, with a mean of 3.81 sections. The mean size of the initial defect was 0.86cm2 and the mean final defect was 1.88cm2. The ratio of intial tumor size to final defect was estimated at 1.02. Over a mean follow-up of 32 months, there were 9 cases of tumor recurrence (0.37%).
ConclusionsIn our experience, Mohs micrographic surgery is effective for the treatment of high-risk basal cell carcinoma.
En los seres humanos, el cáncer de piel constituye un tercio del total de las neoplasias malignas. El más frecuente es el carcinoma basocelular (CBC), siendo el 75% de todos los carcinomas cutáneos no melanoma, con un aumento de su tasa de incidencia del 20% en las últimas décadas1.
Para el tratamiento del CBC existen múltiples alternativas terapéuticas como la radioterapia, la criocirugía, la terapia fotodinámica y la escisión quirúrgica, que es la más frecuentemente usada2. Algunos de estos tumores dadas sus características clínicas (subtipo histológico, bordes mal definidos, tendencia a la recidiva) o su localización, se clasifican como de alto riesgo y son candidatos a tratamiento mediante cirugía micrográfica de Mohs (CMM).
La CMM fue descrita por primera vez por el Dr. Frederic E. Mohs en 1941, en lo que él denominó «quimiocirugía»3. La técnica original consistía en la aplicación de pasta de cloruro de zinc sobre el tumor in vivo; a las 24h se tomaba el tejido adherido a la pasta y esta muestra se dividía. Se efectuaba un mapeo o gráfico preciso para reconocer la localización de cada sección a estudiar. Con cortes histológicos se evaluaba los márgenes. En caso de encontrar tumor residual se repetía el procedimiento, sobre la base del mapeo y la ubicación exacta respecto al paciente, hasta detectar tejido exento de células tumorales. Actualmente, se ha mejorado la técnica. Se realiza bajo anestesia local y al tumor se le fija mediante congelación luego de su escisión, realizando el control microscópico con el registro gráfico de la pieza siguiendo el método de Mohs.
En los Estados Unidos la CMM es la indicación en el tratamiento de aproximadamente el 30% de los casos de CBC4; la técnica está ampliamente difundida en el mundo y se ha demostrado su efectividad en el tratamiento del cáncer de piel no melanoma. En Argentina no contamos con un registro sobre el número de casos, ni sobre las técnicas utilizadas para su tratamiento, sin embargo, es un motivo de consulta habitual para el dermatólogo. Esta revisión tiene como objetivo evaluar la eficacia del tratamiento del CBC con CMM mediante un análisis retrospectivo de todos los casos tratados en el Servicio de Dermatología del Hospital Italiano de Buenos Aires en los últimos 5 años y una comparación de estos datos con los encontrados en la literatura.
Materiales y métodosSe realizó una revisión retrospectiva en la que se incluyó a todos los pacientes con CBC tratados con CMM en el Servicio de Dermatología del Hospital Italiano de Buenos Aires entre octubre del 2003 y junio del 2009. Se consideraron como criterios de inclusión para la escisión del tumor con CMM: la localización dentro de las zonas faciales de alto riesgo (nariz, párpados, surco nasogeniano, labios, pabellón auricular, región preauricular y retroauricular); un tamaño mayor a 2cm; la presencia de bordes irregulares y poco definidos; un patrón histológico infiltrativo (plano cicatrizal, esclerodermiforme, micronodular infiltrativo o metatípico); la presencia de infiltración perineural; las recurrencias y carcinomas basocelulares en pacientes inmunosuprimidos.
Se tomó en cuenta para el análisis: la edad del paciente, la localización del tumor, el tipo histológico, tratamientos previos, el tamaño del defecto inicial y del defecto final, la relación defecto final/defecto inicial, el número de estadios y cortes, tipo de cierre, el tiempo de seguimiento y la recurrencia.
Técnica quirúrgicaSe coloca anestesia local con xilocaína al 2% más epinefrina diluida según la fórmula de Klein. Siempre que sea posible se efectúa el curetaje de la lesión o la escisión del tumor visible, esto se conoce como citorreducción. Se reseca el tumor con un margen de 1 a 2mm con una angulación de 45 grados y paralelo a la superficie cutánea en la profundidad. Posteriormente se grafica, corta y colorean los márgenes de referencia de la pieza con verde, negro y amarillo (green, black and yellow tissue stain DELASCO). Se colocan los cortes sobre una platina de congelación, se incluyen en OCT y después se someten a una técnica de congelación y corte en especímenes de 5 micrones con el crióstato HM 550 de Carl Zeiss® y posteriormente se colorean con hematoxilina y eosina. El examen de los cortes lo realizan un dermatolopatólogo y el cirujano de Mohs en el que se observan el 100% de los márgenes. En los casos en que se evidencia tumor residual se repite el procedimiento antes mencionado solamente en la zona positiva hasta dejar de detectar el tumor. En la mayoría de los casos la reparación del defecto se realiza en el mismo tiempo quirúrgico. Todos los pacientes entran en un protocolo de seguimiento al mes, 6 meses y una vez por año posterior a la cirugía. La presencia de recidiva se define mediante la confirmación histológica de la presencia de CBC dentro de los límites de la cicatriz.
ResultadosEn un total de 1.957 pacientes se encontraron 2.412CBC que se trataron mediante CMM entre octubre del 2003 y junio del 2009. Un 49,5% de los pacientes eran varones y un 50,5% mujeres. La edad promedio fue de 70,7 años (rango entre 8 y 100 años). En la mayoría de los casos se trato de un tumor primario (tabla 1).
Características de la población estudiada
| Total de CBC* | 2.412 |
| Mujeres | 969 |
| Varones | 988 |
| Edad | 70,7 años |
| Primarios | 2.206 |
| Recurrencias | 206 |
| Escisión local | 146 |
| Criocirugía | 36 |
| Electrocuretaje | 9 |
| 5-fluoracilo | 6 |
| Imiquimod | 5 |
| TFD | 2 |
| Radioterapia | 2 |
| Tipo histológico | |
| Sólido | 1.577 |
| Esclerodermiforme | 242 |
| Extensivo supeficial | 110 |
| Otros | 483 |
El tipo histológico que más se presentó fue el sólido, seguido del esclerodermiforme, un 20,2% de los casos correspondía a formas más severas y menos comunes como el CBC micronodular, anexial, un queratoacantoma con transformación a CBC y un paciente de 8 años con un nevo sebáceo de Jadassohn con trasformación a CBC (tabla 1).
El 89% de los tumores se ubicaban en el rostro y el cuello. El 11% restantes tenían otras localizaciones como el escote, miembros superiores e inferiores (tabla 2).
El tamaño promedio del defecto inicial fue de 0,86cm2 (rango entre 0,02 y 19,4cm2), un 5,4% de estos media más de 2cm2. La media del defecto final fue de 1,88cm2 (rango entre 0,06 y 42,37cm2) y la media de la relación defecto final/defecto inicial de la lesión se estimó en 1,02cm2. El número promedio de estadios fue de 1,74 (rango entre 1 y 10) con una media de 3,81 cortes (rango entre 1 y 43) (tabla 3).
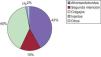
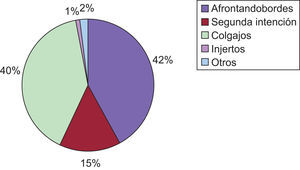
En relación a la reparación de defecto, en el 42% se realizó un cierre afrontando bordes, en el resto se usó colgajos, injertos, cicatrización por segunda intención y se requirió el apoyo de otras especialidades en el 1,7% pacientes (fig. 1).
El tiempo promedio de seguimiento fue de 32 meses (rango entre 1 mes y 64 meses) y se tuvo un 0,37% de recurrencias (9 casos) en un período de 5 años.
En relación a los 9 casos que presentaron recidivas posteriores a la CMM 3 casos correspondían a formas esclerodermiformes, uno era un basocelular metatípico y el resto CBC sólidos. Los esclerodermiformes se ubicaban 2 en la nariz (pared nasal lateral y ala nasal) y el tercero en la frente. El CBC metatípico era retroauricular y entre las formas de CBC sólidos 2 estaban ubicados en el párpado (ángulo interno y párpado inferior), 2 en la nariz y uno en la frente. La media del tamaño del tumor entre los casos que presentaron recidivas fue de 0,5cm2 y la media del defecto final fue de 1,6cm2. A todos los casos se les realizó una nueva CMM y en ninguno hay reporte de recidivas hasta el momento.
DiscusiónEs importante destacar el aumento del número de casos de cáncer piel en los últimos años, este aumento es tanto en personas sanas como en pacientes con algún grado de inmunosupresión y aun más en los países del mundo con mayores cifras de pacientes trasplantados. Además, el incremento de las horas al sol como consecuencia de los cambios en el estilo de vida de la sociedad moderna y la continua disminución de la capa de ozono, a lo que se suma la radiación adquirida por el uso y abuso de dispositivos de bronceado como las camas solares, son los factores que han determinado este incremento. Los tumores de piel no melanoma como el CBC constituye un motivo de consulta frecuente para el dermatólogo, quien tiene la obligación de ser el responsable del diagnóstico y tratamiento de esta patología.
Al realizar una revisión bibliográfica se encuentran varios estudios que tratan sobre la CMM en el tratamiento del CBC, sin embargo, en muy pocos se reportan las tasas de recurrencia a 5 años, lo cual los hace verdaderamente válidos. En la mayoría se reporta una recurrencia entre el 1 y 7% con la CMM5 y se mencionan tasas más altas para otras formas terapéuticas. Thissen et al reportan un 5% de recurrencia en el tratamiento con cirugía convencional y un 19% en los tumores tratados con curetaje más radiofrecuencia6. Para la criocirugía hay estudios que informan de un 4% de recurrencia, pero no se especifica el tipo histológico tratado7. La terapia fotodinámica tiene una eficacia del 90% en el basocelular extensivo superficial pero tipos histológicos como el esclerodermiforme presentan una recurrencia del 19%8 y los tipos nodulares y úlcero-nodulares tiene una tasa de respuesta apenas del 10 al 50%9. También es importante considerar la localización del tumor dado que es mucho mayor la recurrencia cuando estos se ubican en la «H facial». Mc Govern et al menciona una tasa de recurrencia para la CMM del 43% en el canto lateral del ojo, 33% en la parte orbitaria superior, 24% en la oreja, 19% en la nariz; en contraste con una sola recidiva entre 187 pacientes en ubicaciones distintas al rostro10. Nagore Enguídanos et al en un estudio de casos y controles en el que se incluyeron 35 casos de basocelulares del canto interno del ojo frente a 34CBC en frente y mejillas; concluyeron que los CBC del canto interno del ojo tenían un menor tamaño tumoral, pero con infiltración más profunda, precisaban de un mayor número de estadios y de reconstrucciones más complejas durante el procedimiento quirúrgico y recurrieron con más frecuencia; por lo que recomiendan a la CMM como tratamiento de primera elección en este tipo de tumores11. Esto se relaciona con nuestros hallazgos en los que dos basocelulares que pese a ser formas sólidos, por ubicarse en el párpado recurrieron post CMM. La localización en la que se encontró mayor recurrencia fue la nariz (4 casos), probablemente debido a que 3 de estos casos corresponden a formas esclerodermiformes, consideradas mucho más agresivas. En ningún caso el tumor medía más de 2cm. Alonso et al en una serie de 105 tumores tratados con CMM donde el 80% correspondían a CBC llegan a la conclusión de que el tamaño del tumor es el factor de riesgo que más se relaciona con la agresividad y la extensión subclínica del tumor12.
En relación al tiempo de recurrencia se considera que el 75% de los tumores aparecen dentro de los 3 años posteriores a la cirugía13, por tanto los autores recomiendan un tiempo de seguimiento de hasta 5 años posteriores a la cirugía de tumores primarios y hasta 10 años para las recidivas. Hay también que considerar que los pacientes que presentaron un CBC tienen un 44% de riesgo de presentar un segundo tumor14. En estos pacientes una buena estrategia de seguimiento es crear grupos de oncología cutánea que sigan anualmente los casos y procuren al paciente una detección temprana de nuevos tumores y recidivas.
Muchos autores han tratado de explicar el por qué de las recidivas cuando la CMM nos permite observar el 100% de los márgenes15,16. En un 75% de los casos se debe a errores en la técnica. Hruza analizó 77 casos de recurrencia post CMM y encontró que la causa más común era la falta de porciones de dermis o epidermis en los preparados histológicos17. Smeets menciona que existe un 2% de error en la detección de CBC mediante la coloración de hematoxilina-eosina especialmente para la forma esclerodermiforme18. También se discute la posibilidad de que se trate de un CBC que no tenga un crecimiento continuo, aunque hay estudios que no comparten esta teoría19.
En relación a los costos, se estima que una CMM que erradica el tumor en no más de 2 estadios iguala su costo a una cirugía convencional20, sin embargo solo un 71% consiguen este objetivo21. En nuestro caso el promedio de estadios fue inferior a dos. Por tanto, cuando se considera el tratamiento de un CBC con CMM se debe no solamente tomar en cuenta la baja tasa de recurrencia, sino que también se deben balancear otros factores importantes como el tipo histológico, la localización, las características de sus bordes, el tamaño del tumor, los efectos cosméticos en el paciente y la existencia de inmunosupresión22.
Consideramos al igual que muchos autores, que la CMM es un recurso valioso dentro de la terapéutica dermatológica pero debe ser utilizada con coherencia y es responsabilidad exclusiva de los cirujanos dermatólogos experimentados que envueltos en el proceso garanticen la correcta aplicación de la misma.
ConclusiónDada la baja tasa de recurrencia en el tratamiento de CBC con CMM encontrada en nuestro estudio y respaldada por similares resultados en la literatura; concluimos que la CMM es la indicación en las lesiones consideradas de alto riesgo. Su ventaja se basa en la metodología del procedimiento que permite realizar un control del 100% de los márgenes quirúrgicos, tanto en profundidad como en superficie. Esto a su vez asegura la resección completa del tumor, garantiza la preservación máxima de tejido sano y de forma secundaria se optimiza la reconstrucción posterior.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.