Estamos en una situación socialmente anómala debida al cambio repentino de los patrones de vida habituales a los que estábamos acostumbrados. Nuestra relación con el medio ambiente se ha visto resentida por el período de confinamiento bajo la pandemia de COVID-19, sobre todo en cuanto a nuestra vida de exterior.
La situación de confinamiento ha supuesto un periodo prolongado de baja exposición solar más largo de lo habitual en la mayoría de la población, lo cual ha llevado a una primavera con exposiciones solares similares, o incluso más bajas, que las del período invernal. Por ello podríamos decir que hemos tenido un invierno más largo, en cuanto a exposición se refiere. Esto lleva a pensar que al disminuir los efectos positivos que produce el impacto naturalmente progresivo del sol en la piel, también la respuesta biológica cutánea natural se ha podido ver alterada. Así, en el caso de la síntesis cutánea de vitaminaD, responsable del mayor aporte de vitaminaD al organismo, se ha visto frenada por un confinamiento en el que, en muchos casos, no ha existido exposición directa al sol durante semanas. Si bien es conocida la variación estacional en los niveles sanguíneos de vitaminaD con una disminución en invierno respecto a épocas estivales1, durante el confinamiento por la COVID-19 el período invernal de baja exposición solar se está extendiendo en más de 3meses. Ya conocemos las consecuencias fisiopatológicas de niveles bajos de vitaminaD corporal, y a través de diversos mecanismos la vitaminaD puede reducir el riesgo de infecciones, lo que ha sido un motivo de alarma por la posibilidad de que su déficit constituyera una mayor susceptibilidad a la infección por coronavirus2. Por ello, desde diferentes sectores, incluido el sanitario, se han recomendado exposiciones solares directas, diarias, aunque breves, para aumentar los niveles séricos de vitaminaD3. No se deben pasar por alto los beneficios que aportan dichas exposiciones solares a nuestro estado de ánimo, muy afectado por esta nueva situación, a través de la estimulación de neurotransmisores involucrados en los mecanismos de bienestar emocional.
El desconfinamiento ha sido planeado en fases de desescalada por las autoridades gubernamentales como un proceso de vuelta a la «normalidad» gradual, responsable y solidario. Sin embargo, desde el punto de vista de nuestra piel, el riesgo de que se produzcan exposiciones solares directas que resulten en quemaduras solares es mayor. Esto es debido a que generalmente el paso de invierno a primavera en nuestra latitud coincide con el cambio gradual de incidencia de radiación solar, lo cual permite una aclimatación también progresiva. Nuestro sistema pigmentario está aún en período invernal, con niveles de melanina bajos para los que son habituales para cada fototipo cutáneo en este, por lo que la protección solar proporcionada por la melanogénesis progresiva está muy limitada, ya que depende directamente del impacto de la radiación ultravioleta (UV) en la piel4. El confinamiento ha frenado los procesos de melanogénesis, así como de hiperqueratosis e hiperplasia epidérmica, como respuesta gradual de aclimatación lumínica de la piel, lo que la hace más sensible a las irradiancias solares más energéticas y agresivas (UV)5. Además, la respuesta fotoinmunológica también se puede ver condicionada por la falta de exposición solar, lo que puede favorecer un aumento en la incidencia de fotodermatosis por falta de un proceso de vacunación o acostumbramiento solar (hardening)6.
Los valores de irradiancia solar con potencial eritemático se ven reflejados en el índice ultravioleta solar (UVI). Lo normal en nuestro medio es que al inicio de la primavera los valores de UVI máximos sean 3-4. En este caso, el desconfinamiento coincide con la salida al exterior con temperaturas y UVI veraniegos, con picos máximos diarios de 9 o 107, donde las personas de fototipos bajos en menos de 20min ya estarían expuestos a dosis mínimas de producción de eritema (DEM), con la consiguiente quemadura solar.
Además, el efecto térmico juega un doble papel negativo para la piel. Por un lado, en los meses iniciales de primavera la temperatura ambiental moderada invita a la exposición solar con ropa (al igual que ocurre en los días nublados), mientras que, a partir de mayo, la mayor temperatura induce a la exposición con menos ropa cuando el UVI está ya en los máximos anuales. En segundo lugar, en esta época aparecen episodios de picos de muy alta temperatura que pueden agravar las lesiones cutáneas causadas por la radiación UV.
Por tanto, es evidente el riesgo incrementado de quemadura solar en una población con muchas ganas de salir al exterior tras este período de confinamiento, con una piel sin período de adaptación, lo que podría repercutir a largo plazo en una mayor incidencia de cáncer de piel.
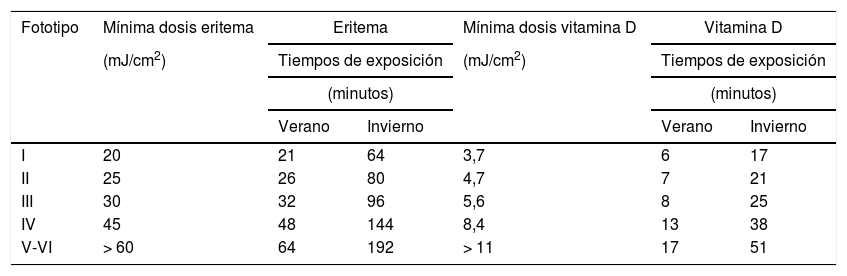
Para que la exposición solar sea saludable debe asegurar una dosis de radiación UV suficiente para favorecer todos los efectos positivos del sol en nuestro organismo y minimizar el riesgo de daños derivados de la sobreexposición solar. A partir de los valores de UVI se pueden calcular los minutos de exposición solar para llegar a las DEM. La tabla 1 muestra los minutos que tendríamos que estar expuestos al sol a mediodía en verano e invierno, por fototipo cutáneo, tanto para llegar al eritema (quemadura) como para producir la dosis saludable de vitaminaD.
Mínima dosis de radiación UV para producir eritema y la síntesis de vitaminaD correspondiente a la ingesta de 1.000UI y minutos de exposición necesarios para producir dichas dosis en las horas centrales del día por estación
| Fototipo | Mínima dosis eritema | Eritema | Mínima dosis vitamina D | Vitamina D | ||
|---|---|---|---|---|---|---|
| (mJ/cm2) | Tiempos de exposición | (mJ/cm2) | Tiempos de exposición | |||
| (minutos) | (minutos) | |||||
| Verano | Invierno | Verano | Invierno | |||
| I | 20 | 21 | 64 | 3,7 | 6 | 17 |
| II | 25 | 26 | 80 | 4,7 | 7 | 21 |
| III | 30 | 32 | 96 | 5,6 | 8 | 25 |
| IV | 45 | 48 | 144 | 8,4 | 13 | 38 |
| V-VI | > 60 | 64 | 192 | > 11 | 17 | 51 |
Por otro lado, el tiempo de exposición necesario tanto para producir un eritema como para la síntesis de vitaminaD es diferente según la franja horaria. Así, es mayor tanto por la mañana como por la tarde debido al ciclo diario de incidencia solar, donde el máximo de irradiancia solar se produce hacia el mediodía (tabla 2). Hay que tener en cuenta que es altamente recomendable la fotoprotección en épocas de alta incidencia UV solar, ya que las dosis de UV necesarias para producir vitaminaD son bajas y se consiguen con un simple paseo exponiendo al sol pequeñas zonas del cuerpo, como la cara y las manos. En la tabla 3 se recogen las recomendaciones para la población general con el fin de que puedan obtener los beneficios del sol sin riesgos para su salud.
Recomendaciones generales de exposición solar y fotoprotección para la población general y grupos especiales
| • Consultar el índice UV local a través de los medios de comunicación o mediante el uso de aplicaciones específicas (p.ej., UV-Derma, app de la AEDV) |
| • Exposición solar gradual para facilitar la adaptación de la piel y favorecer los mecanismos naturales de defensa (melanogénesis, engrosamiento epidérmico) evitando sobre todo la exposición directa en las horas centrales del día |
| •Uso de sombras. Utilizar los espacios de sombra minimizando la exposición solar directa. Además, utilizar la sombra personal como indicador de incidencia de radiación solar es bien sencillo: si tu sombra es más corta que tu altura, ponte a la sombra |
| • Medidas físicas. Utilizar textiles que minimicen el efecto «agujero», como los de punto, y los colores oscuros, los tejidos técnicos deportivos, además de los etiquetados con UPF alto cubriendo la mayor parte del cuerpoUsar gorras y sombreros con ala anchaUsar gafas de sol homologadas (UV > 400 y categorías 2,3,4)Usar sombrillas |
| • Aplicar fotoprotectores tópicos de factores de protección solar altos (FPS 30-50) o muy altos (FPS 50+) de forma generosa minutos antes de la exposición solar y repetir lo necesario. No descuidar la fotoprotección en días nublados |
| • Hidratación. Es fundamental una buena hidratación en estas fechas de alta incidencia de radiación solar y temperaturas elevadas, ya que la pérdida de líquidos es muy alta |
| • Grupos especiales de población: |
| - Niños. Evitar la exposición solar directa en los bebés menores de 12 mesesUtilizar fotoprotectores con FPS muy altos y filtros orgánicos seguros en aquellas zonas que no se puedan cubrir con ropa |
| - Deportistas y trabajos al aire libre. Además del uso de ropa y gorros, aplicar fotoprotección tópica antes de comenzar la actividad y reaplicar a menudo por el efecto sudor y rozamiento. Extremar estas medidas en los deportes acuáticos, de montaña y nieve |
| - Pacientes con riesgo de fotosensibilidad. La exposición debe ser muy gradual, extremando las medidas de fotoprotección. En casos graves se recomienda complementar con fotoprotección oral |
| - Pacientes polimedicados. En caso de personas que toman medicamentos, extremar las precauciones y consultar el riesgo potencial de fotosensibilidad a ellos |
| - Pacientes con antecedentes de cáncer cutáneo. Se recomienda minimizar la exposición solar y medidas de fotoprotección integral. Se recomiendan fotoprotectores de FPS muy altos y reparadores de ADN especialmente en pacientes con queratosis actínicas |
En conclusión, el periodo de confinamiento por la COVID-19 supone una alteración sin precedentes de nuestros mecanismos fisiológicos de adaptación a la exposición solar. Las medidas de fotoprotección habituales cobran especial importancia ante esta circunstancia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.