Debido a las particularidades anatómicas clínicas e histológicas del aparato ungueal, y a las dificultades inherentes a la obtención y procesado de las biopsias ungueales, el estudio de las lesiones melanocíticas subungueales no suele ser una tarea sencilla. Además, en el caso de las lesiones melanocíticas subungueales de la edad pediátrica, hay que añadir las peculiaridades de las características clínicas y epidemiológicas propias de esta edad. En la infancia, muchos de los signos clínicos que son considerados de alarma en el adulto no han demostrado tener la misma validez, y no existe un claro consenso respecto a cuándo realizar una biopsia ungueal para descartar patología melanocítica maligna. Esto, unido al carácter excepcional del melanoma subungueal pediátrico, hacen que en la mayoría de los casos se recomiende exclusivamente la observación y el seguimiento. Por otro lado, las lesiones melanocíticas subungueales pediátricas pueden mostrar características histopatológicas atípicas, sin que ello implique un comportamiento clínico agresivo. El melanoma subungueal es una entidad excepcional, con solo 21 casos descritos hasta la fecha. Cabe destacar que ninguno de los casos de melanoma subungueal pediátrico descritos hasta la fecha presentó afectación metastásica visceral, ni tampoco ocasionó la muerte del paciente, y que el diagnóstico es controvertido en muchos de ellos. Por todo ello, y teniendo en cuenta la significativa mayor frecuencia de lesiones melanocíticas benignas subyacentes a melanoniquias longitudinales en la edad pediátrica, así como las peculiaridades clínicas de las mismas, el manejo de estas lesiones debe ser diferente al de las melanoniquias del adulto, siendo la observación la actitud más adecuada en la gran mayoría de los casos.
The study of subungual melanocytic lesions can present challenges because of the clinical and histologic characteristics of the nail unit and the difficulty of performing nail biopsies and processing specimens. These lesions can be even more challenging in children due to differences in clinical and epidemiological profiles between the adult and pediatric populations. Many of the clinical features of subungual melanocytic lesions that would raise alarm in an adult do not have the same implications in children. Consensus is also lacking on when a nail biopsy is needed to rule out malignancy in the pediatric setting. In view of these considerations and the rarity of subungual melanoma in childhood, the recommended approach in most cases is a watch-and-wait strategy. Subungual melanocytic lesions in children may also show atypical histopathologic features that are not necessarily associated with aggressive behavior. Subungual melanoma is very rare in childhood, with just 21 cases described to date. None of the patients developed visceral metastasis or died as a result and the diagnosis was controversial in many of the cases. Considering the above and the significantly higher frequency and particular characteristics of longitudinal melanonychia with a benign etiology in children, subungual melanocytic lesions should be managed differently in this setting than in adults. In most cases, a watch-and-wait approach is the most appropriate strategy.
La melanoniquia longitudinal se define como la aparición de una banda lineal de pigmento en la lámina ungueal, que en algunos casos puede incluso ocupar la totalidad de la uña (melanoniquia total)1–4. Aunque generalmente se presenta como la expresión clínica de un tumor melanocítico subyacente, en muchas ocasiones, esta pigmentación se origina por condiciones inflamatorias, enfermedades sistémicas, ingesta de fármacos, tumores no melanocíticos e incluso por desencadenantes físicos2,3,5,6. Sin embargo, la aparición de una melanoniquia longitudinal de novo es frecuentemente un motivo de alarma, especialmente cuando afecta a un único dedo, puesto que puede ser la primera manifestación de un melanoma subungueal2,3,5,6.
En general, el estudio de las melanoniquias no es una tarea sencilla, puesto que se trata de unas lesiones relativamente poco frecuentes, y muchos dermatólogos clínicos tienen poca experiencia en su manejo6–9. A esto hay que añadir las frecuentes reticencias a realizar una biopsia ungueal debido al temor a generar una distrofia ungueal permanente, el desconocimiento general de las distintas técnicas de biopsia ungueal, y la dificultad del procesado de estas muestras, así como la difícil interpretación de su estudio histológico6,7.
Por otra parte, el estudio de las melanoniquias longitudinales es aún más complicado en la infancia que en la edad adulta10. En la edad pediátrica, estas lesiones son incluso menos frecuentes, y tienen unas peculiaridades clínicas e histológicas, que impiden que su manejo pueda ser análogo al de su equivalente adulto2. A pesar de que en la gran mayoría de los casos se trata de lesiones benignas (siendo la más frecuente el nevus subungueal), la clínica de las lesiones melanocíticas subungueales pediátricas puede ser muy abigarrada, y presentar unos signos clínicos que se considerarían altamente sospechosos de melanoma subungueal en la edad adulta6,7,10–12. Además, el miedo a realizar una biopsia ungueal y generar una distrofia ungueal permanente es aún mayor en los niños, por lo que no es infrecuente el retraso diagnóstico incluso en casos que sí precisan un estudio histológico. Por si esto fuera poco, el estudio histológico de las lesiones melanocíticas subungueales pediátricas es especialmente difícil. Esto es debido a que, a las particularidades histológicas propias del aparato ungueal hay que añadir el hecho de que, de manera análoga a lo que ocurre con las lesiones melanocíticas en otras localizaciones (por ejemplo, con las lesiones spitzoides), la presencia de características histopatológicas atípicas no implica necesariamente el diagnóstico de un melanoma subungueal2,5,6,13.
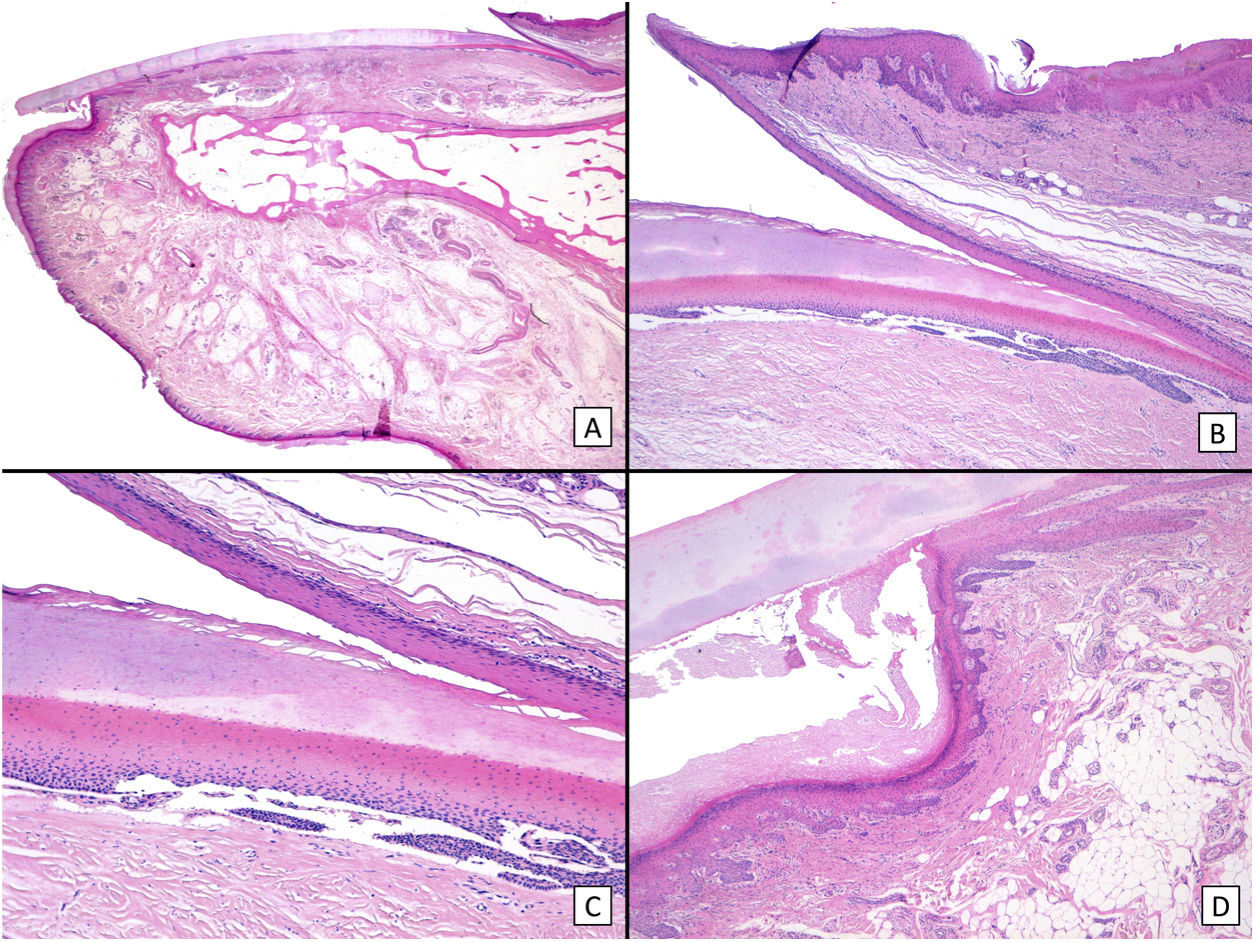
Por todo esto, el manejo correcto de las melanoniquias longitudinales de la edad pediátrica, y en concreto de las lesiones melanocíticas subungueales pediátricas, requiere conocer las peculiaridades clínicas e histológicas de estas lesiones en este grupo de edad, además de las particularidades de la anatomía clínica e histológica del aparato ungueal (fig. 1).
Anatomía histológica de la uña normal: A) Anatomía microscópica de la uña normal en un corte longitudinal en visión panorámica. B) A mayor aumento (×40), se observa el pliegue ungueal proximal, el epitelio de la cara ventral del mismo (eponiquio) y la verdadera cutícula, producida por el eponiquio y que se encuentra en contacto íntimo con la lámina ungueal. El eponiquio se continúa con la matriz ungueal proximal. C) A mayor detalle (×100), se observan las características crestas del epitelio de la matriz proximal, así como la banda de onicoqueratinización, que forma la estructura de la lámina ungueal. D) El aparato ungueal se continúa distalmente con el hiponiquio (×40), que consta del epitelio típico de la piel acral, con una llamativa lámina lúcida y una capa córnea gruesa.
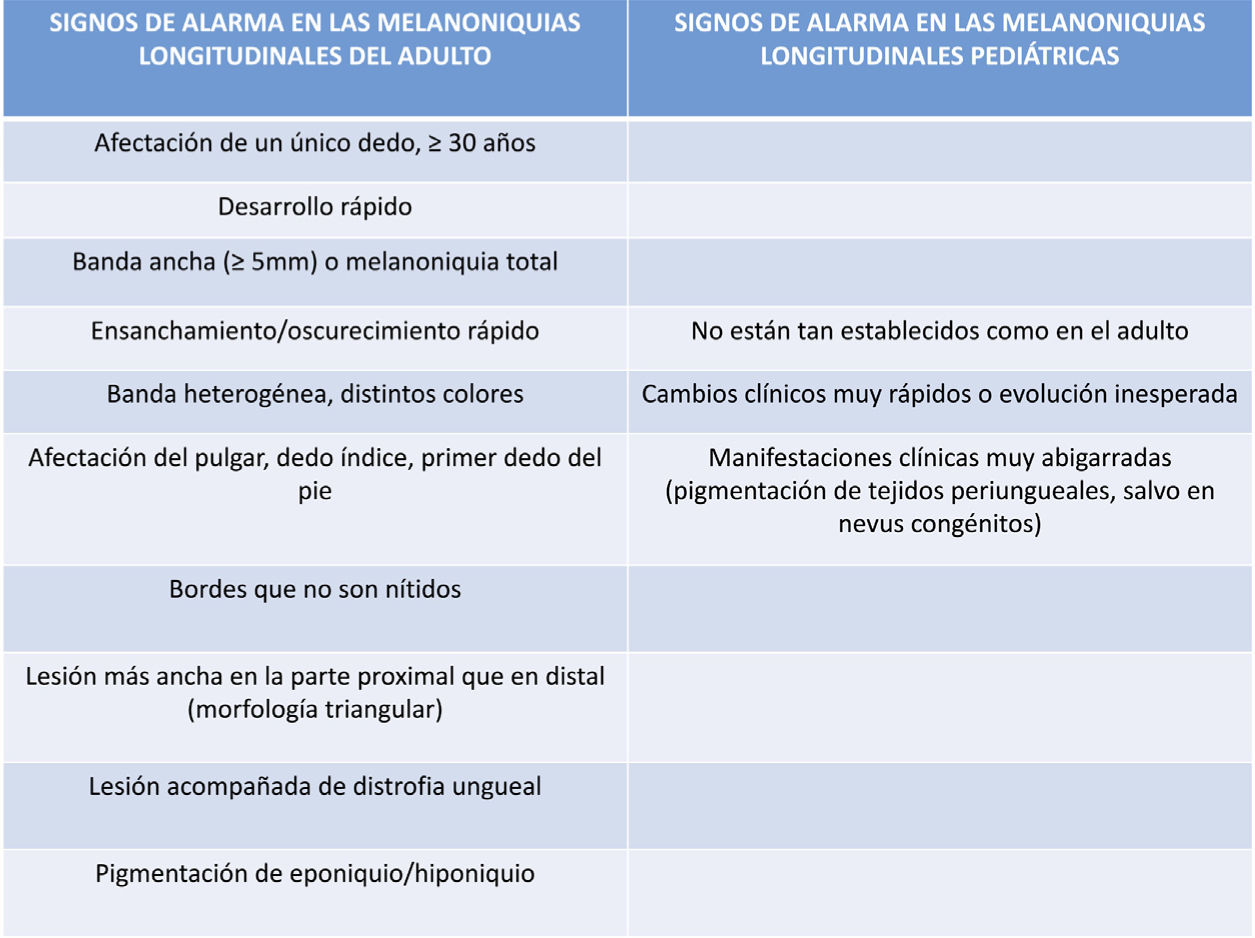
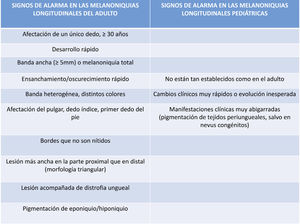
A pesar de que la melanoniquia longitudinal no es exclusiva de las lesiones melanocíticas subungueales, el principal diagnóstico a descartar ante la aparición de esta clínica es el del melanoma subungueal5,7,14,15. Tal y como ocurre en lesiones melanocíticas que asientan en otras localizaciones, se han propuesto distintos algoritmos diagnósticos, que permiten diferenciar clínicamente entre las melanoniquias de probable origen melanocítico frente a las producidas por otras causas, y existen una serie de signos clínicos de alarma que deben hacer sospechar la posibilidad de un melanoma subungueal2,5,7. Ante la aparición de una melanoniquia longitudinal de novo en un único dedo en un paciente adulto, las siguientes características se consideran signos de alarma que implican la necesidad de realizar una biopsia: un desarrollo abrupto, la presencia de una banda ancha (> 5mm) o de una melanoniquia total, un ensanchamiento u oscurecimiento rápido de la banda, la aparición de bandas heterogéneas (de distintos colores) y de bordes poco nítidos, las melanoniquias de morfología triangular (más anchas en la parte proximal que en la distal), la presencia de distrofia ungueal, la pigmentación del eponiquio y/o del hiponiquio (signo de Hutchinson), y la afectación del pulgar, del dedo índice o del primer dedo del pie; son todos ellos signos clínicos considerados de alarma, que obligarían a la realización de una biopsia para descartar un melanoma subungueal (fig. 2)5,7,13,16. Sin embargo, estos criterios no tienen la misma validez para las melanoniquias longitudinales en la edad pediátrica5,10,11,17–19. En la infancia, la causa más frecuente de melanoniquia longitudinal es el nevus melanocítico de la matriz ungueal (hasta en el 75% de los casos, mientras que en los adultos el 73% de los casos corresponden a una hiperactivación melanocítica), y las lesiones melanocíticas malignas son excepcionales, como se tratará más adelante (fig. 3). No obstante, los nevus melanocíticos subungueales de la edad pediátrica, y particularmente los nevus melanocíticos congénitos, pueden mostrar muchos de los signos atípicos considerados de alarma en la edad adulta5,6,12,17–19 (fig. 4). En los nevus melanocíticos subungueales pediátricos, es relativamente frecuente la pigmentación aparente (por transparencia a través de la cutícula) del pliegue ungueal proximal, correspondiente al denominado signo de pseudo-Hutchinson5,7,13,17–20. Aunque menos común, también se ha descrito la pigmentación verdadera del pliegue ungueal proximal (signo de Hutchinson) en los nevus melanocíticos subungueales de la edad pediátrica7,10,13,21. Tampoco es infrecuente la presencia de bandas anchas (de más de 5mm) y heterogéneas, con varios colores, incluyendo bandas oscuras, e incluso es posible la aparición de distrofia ungueal, como consecuencia de la interferencia en el crecimiento de la lámina ungueal por las células névicas. Una anchura mayor en la parte proximal que en la parte distal de la melanoniquia (morfología triangular) significa que la lesión, localizada en la matriz, está creciendo, pero esto tampoco constituye necesariamente un signo de alarma en los niños, como tampoco lo es el ensanchamiento o el cambio de la tonalidad de la melanoniquia5,18,19. Por todo ello, actualmente no existen unos criterios clínicos ni dermatoscópicos reproducibles que permitan discriminar qué lesiones son sospechosas en la infancia5,7,11. Esto, unido al carácter absolutamente excepcional del melanoma subungueal pediátrico, justifica que la mayoría de los grupos experimentados en el manejo de melanoniquias de la infancia recomienden el seguimiento periódico de estos pacientes, sin que generalmente sea necesario realizar una biopsia ungueal5,17–19,21. Aunque realmente no existe un consenso respecto a cuándo habría que biopsiar estas lesiones para descartar patología maligna (por ejemplo, si se producen cambios en el seguimiento), muchos autores consideran que el estudio histológico de estas lesiones se debe realizar únicamente ante hallazgos clínicos que expresen una evolución atípica: como el desarrollo de cambios muy abruptos, una evolución rápida de una melanoniquia longitudinal a una melanoniquia total, especialmente si es de un color marrón oscuro o negro, o formas clínicas muy abigarradas (pigmentación prominente de los tejidos periungueales, con la excepción de los nevus congénitos, donde este hallazgo no es infrecuente)5,7,10–12.
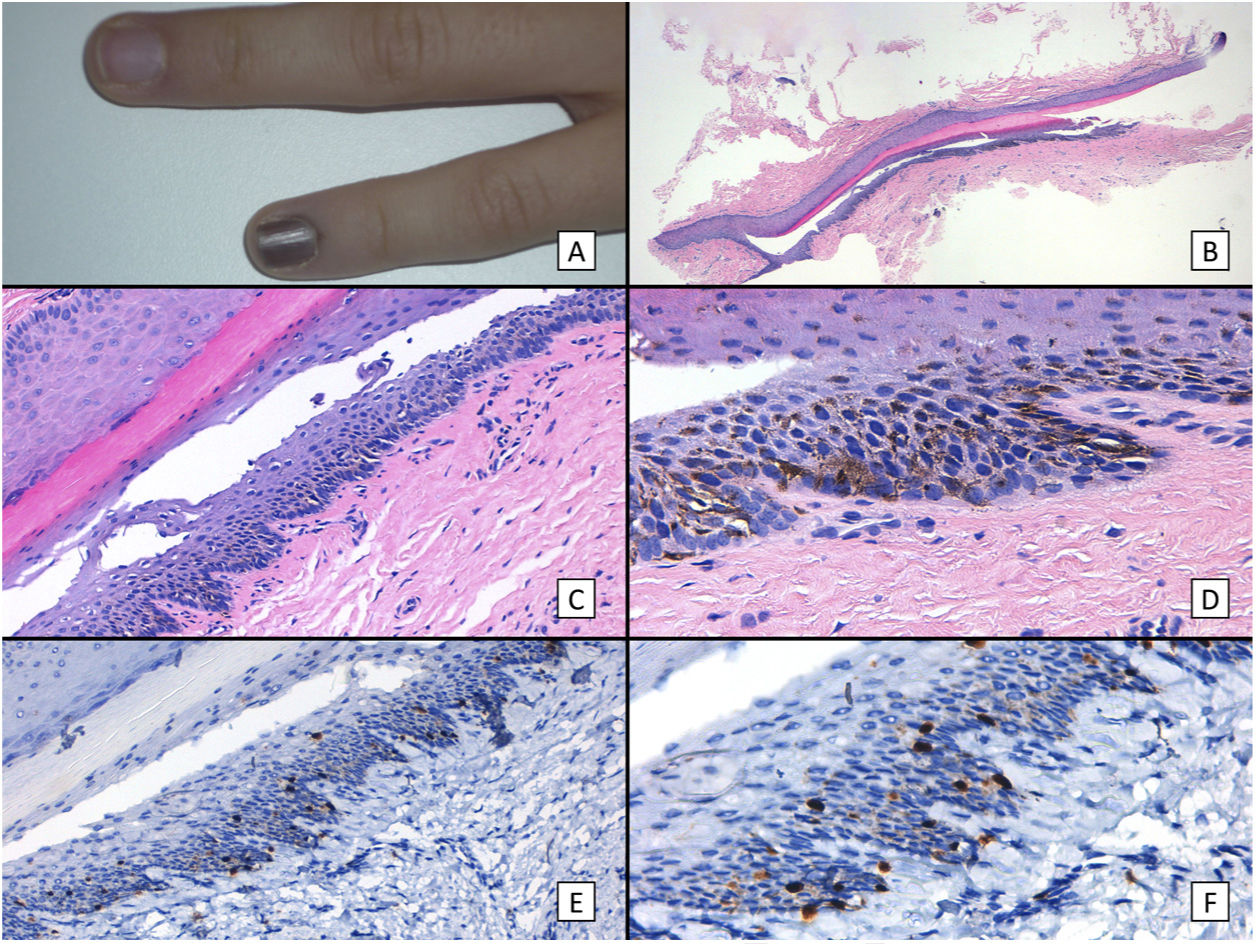
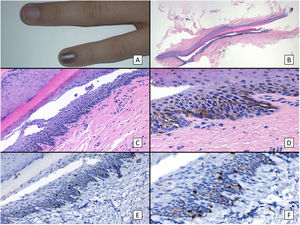
Lentigo subungueal: A) Niña de 11 años que consultó por melanoniquia del 5.o dedo de la mano izquierda. La banda de melanoniquia ocupaba la totalidad de la uña, con pigmentación del pliegue ungueal proximal (signo de Hutchinson). B) Biopsia longitudinal escisional de la uña en la que se observan (de arriba abajo) el eponiquio, la lámina ungueal con banda de onicoqueratinización, y la matriz. C) A mayor detalle (×200), se observa una proliferación melanocítica lentiginosa en los estratos basales de la matriz y abundante pigmento melánico. Hay ascenso suprabasal de algunos melanocitos, junto con múltiples artefactos de fijación. D) Detalle del epitelio de la matriz (×400) en el que llama la atención el importante aumento de pigmento. E) Detalle de la matriz (×200) con tinción de SOX10, que confirma un discreto aumento del número de melanocitos de forma salpicada en la capa basal, sin formar nidos ni filas. Puede verse ascenso suprabasal de alguna célula aislada. F) Detalle de la matriz (×400) con tinción de SOX10, que resalta un ligero aumento del número de melanocitos, separados entre sí por queratinocitos normales (este caso ha sido publicado previamente en Ríos-Viñuela et al.7).
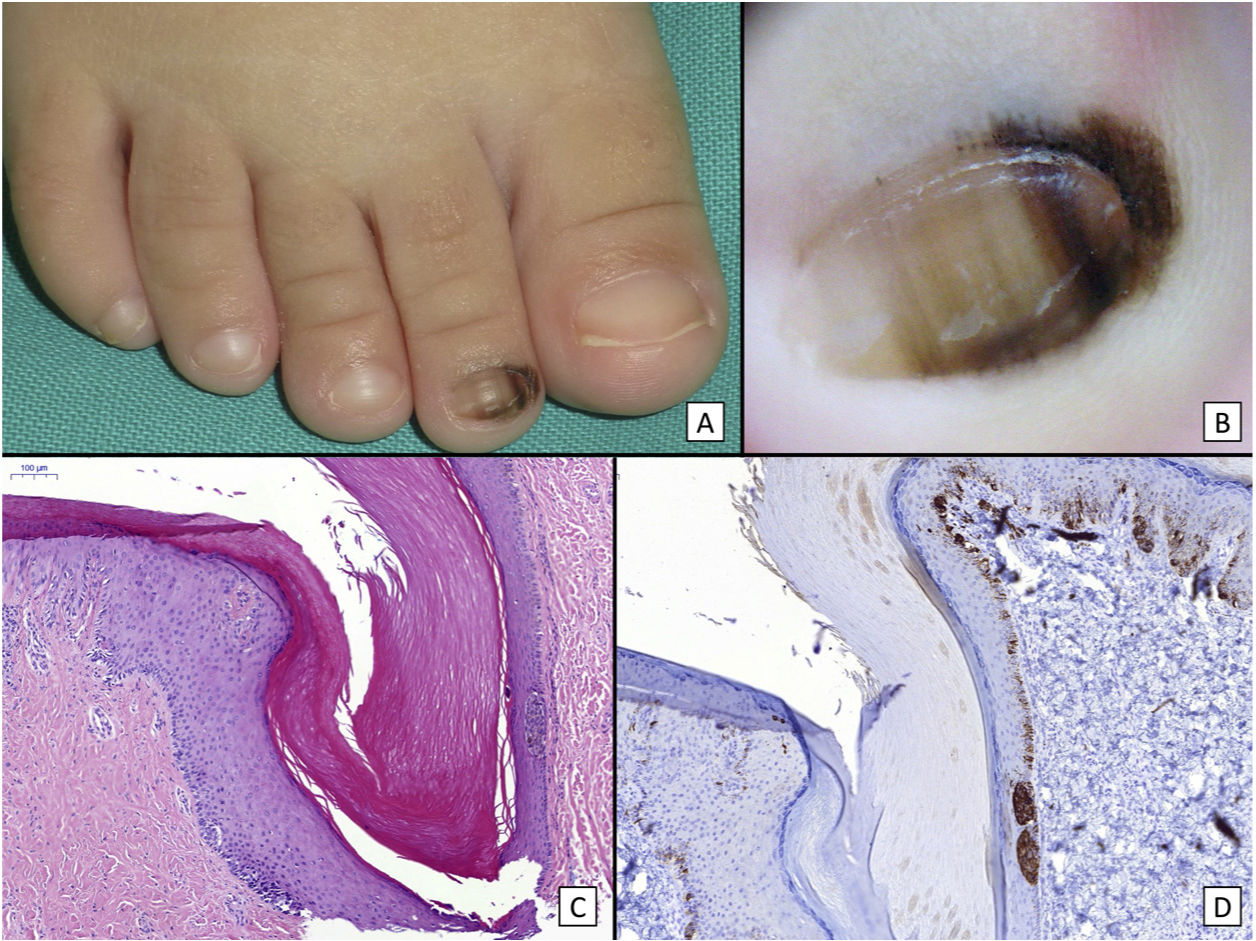
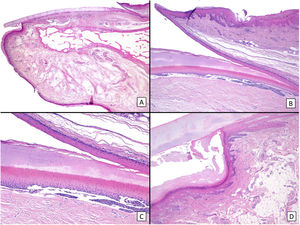
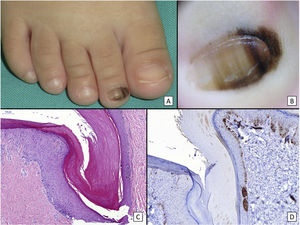
Nevus melanocítico congénito subungueal: A) Niña de 15 meses que consultó por melanoniquia longitudinal del segundo dedo del pie derecho. En la exploración clínica se aprecia una banda ancha de melanoniquia longitudinal, con distintas líneas con distintas tonalidades de pigmento, y extensión de la pigmentación al pliegue ungueal proximal. B) La exploración dermatoscópica confirma los hallazgos clínicos: se observa una banda de melanoniquia prácticamente total, con líneas de distinto grosor y distintas tonalidades de pigmento, y clara pigmentación tanto del pliegue ungueal proximal como del pliegue ungueal lateral. Todos estos signos serían considerados como signos de alarma en la edad adulta. C) Biopsia oblicua de la uña y tejidos circundantes en la que se observa epitelio acral con una proliferación melanocítica en el estrato basal del epitelio que se dispone formando nidos, sin características citológicas atípicas. D) La tinción con HMB45 confirma la naturaleza melanocítica de la proliferación, así como su disposición en tecas.
En el estudio histológico de las melanoniquias longitudinales, es importante tener en cuenta que el aparato ungueal constituye una de las llamadas «localizaciones especiales» en cuanto a su distribución melanocítica6,7. La densidad melanocítica de la matriz y el lecho ungueal es mucho menor que en la piel normal, y la mayoría de los melanocitos se encuentran en estado quiescente, por lo que es necesario recurrir a tinciones inmunohistoquímicas (principalmente nucleares, como MITF y SOX10) para identificarlos con seguridad6,7. Además, la localización de los melanocitos subungueales en los estratos suprabasales no se considera un hallazgo anómalo, particularmente en la matriz proximal6,7,11,21. Por último, la lámina ungueal es una estructura dura que puede condicionar la arquitectura de las lesiones que asientan debajo de ella. Por ejemplo, es frecuente que los nevus melanocíticos subungueales muestren una disposición horizontal y confluyente de los nidos debido al efecto compresivo de la uña sobre la matriz ungueal subyacente6.
Por otro lado, igual que ocurre con los rasgos clínicos, muchos de los hallazgos histopatológicos considerados como atípicos en los adultos no están necesariamente asociados al diagnóstico de un melanoma subungueal en los niños12,17,21,22. Es bien conocido que algunas lesiones melanocíticas que aparecen en la infancia pueden tener características citológicas, e incluso arquitecturales, atípicas, y aún así mostrar un curso clínico benigno, siendo el ejemplo clásico y más característico el nevus de Spitz21. De modo paralelo, existen varios trabajos recientes que recogen casos de proliferaciones melanocíticas lentiginosas subungueales de aparición en la infancia, que mostraron unos hallazgos histopatológicos atípicos, que podrían ser compatibles con el diagnóstico de melanoma subungueal in situ en un adulto, y que sin embargo no tuvieron un comportamiento clínico agresivo17–19,21. Por ello, cada vez más autores apoyan la hipótesis de que las hiperplasias melanocíticas lentiginosas atípicas de aparición en la infancia no tienen el mismo potencial biológico maligno que en los adultos17,21 (fig. 5). No obstante, cabe destacar que la evaluación histológica de estas lesiones no es una tarea sencilla, y que la presencia de hallazgos más o menos atípicos (especialmente en casos que tienen características a caballo entre lesiones benignas y malignas), unido a la consideración del contexto clínico y de la edad del paciente, hace que en muchos casos existan discrepancias en su diagnóstico, incluso entre patólogos expertos22.
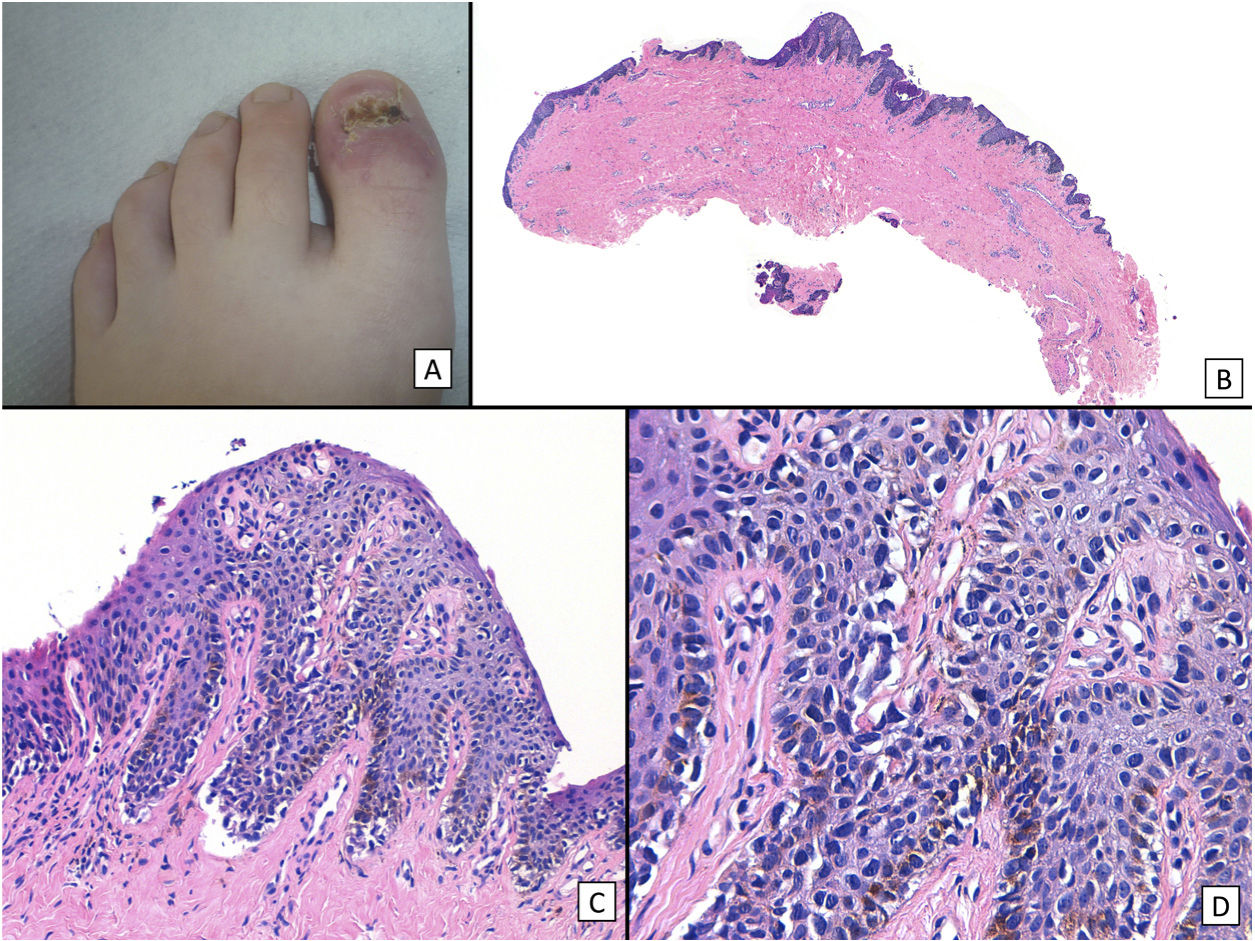
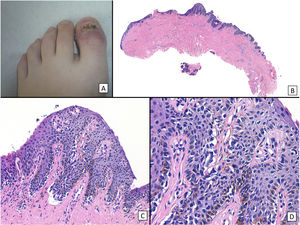
Melanoma subungueal in situ (proliferación melanocítica lentiginosa subungueal con atipia): A) Niña de 13 años derivada para completar tratamiento de lesión diagnosticada de melanoma subungueal in situ. En la exploración clínica se observa el lecho ungueal sin signos de persistencia tumoral, una vez realizada la exéresis completa del aparato ungueal. B) Visión panorámica de una biopsia transversa de la matriz en la que se adivinan ya grietas subepidérmicas y una proliferación celular intraepitelial. C) A mayor detalle (×200), se observa una proliferación lentiginosa de melanocitos atípicos, con formación de grietas entre el epitelio y la dermis subyacente, ascenso suprabasal focal de los melanocitos, y sustitución total de los queratinocitos del estrato basal por esta proliferación. D) A grandes aumentos (×400) se observan las características citológicas atípicas de la proliferación: se trata de melanocitos grandes, de núcleos picnóticos y pleomórficos, que muestran ascenso suprabasal en algunas zonas.
El melanoma subungueal pediátrico es verdaderamente excepcional2,5,6,15. En el momento de redacción del presente artículo, solamente había 21 casos descritos en la literatura (tabla 1). La mayoría de los casos descritos corresponden a melanomas in situ12,17,22–31 y solo 4 de los casos publicados hasta la fecha fueron diagnosticados como melanomas invasivos32. Tres casos tuvieron afectación ganglionar regional: 2 de ellos son casos antiguos (de 1967 y 1979)32,33, cuyas imágenes histológicas no hemos podido revisar con detalle, y otro corresponde a un paciente de 13 años diagnosticado de una lesión spitzoide atípica, que presentó una metástasis ganglionar regional única 2 años después de la extirpación de la lesión ungueal y que recibió tratamiento adyuvante con quimioterapia e interferón-ß, manteniéndose libre de enfermedad durante un tiempo de seguimiento de 7 años34. Cabe destacar que ninguno de los casos de melanoma subungueal pediátrico descritos hasta la fecha presentó afectación metastásica visceral, ni tampoco ocasionó la muerte del paciente.
Características clínico-patológicas de los casos de melanoma subungueal pediátrico descritos en la literatura
| Referencia | Caso | Edad (años) | Localización | Descripción clínica | Descripción histopatológica | Diagnóstico | Evolución | Observaciones |
|---|---|---|---|---|---|---|---|---|
| Kato et al.23 | 1 | 4 | 3.er dedo mano izquierda | Banda de 1mm que evoluciona a melanoniquia total en 3 años | Proliferación lentiginosa de melanocíticos atípicos dendríticos y cuboidales, con destrucción focal de la membrana basal | Melanoma in situ | En los 3 casos se realizó una extirpación completa del aparato ungueal; sin evidencia de recidiva o diseminación a distancia 1-2 años después del tratamiento | Se trata de un artículo antiguo en el que las imágenes histopatológicas son de baja calidad. Las imágenes clínicas podrían ser compatibles con un nevus melanocítico subungueal |
| 2 | 2 | 2.o dedo mano derecha | Banda de 2mm que aumentó de tamaño en 6 meses | Proliferación lentiginosa de melanocitos atípicos grandes y cuboidales | Melanoma in situ | |||
| 3 | 1 | Dedo gordo del pie derecho | Banda marrón oscura con oscurecimiento a negro en 6 meses | Marcada proliferación lentiginosa de melanocitos atípicos que ocupa toda la membrana basal | Melanoma in situ | |||
| Kiryu25 | 4 | 3 | 5.o dedo mano izquierda | Línea marrón oscura que evoluciona a melanoniquia total y pigmentación de piel periungueal en 2 años | Proliferación de melanocitos atípicos en un patrón lentiginoso, con ascenso suprabasal y formación de algunos nidos. Algunos melanocitos muestran dendritas prominentes | Melanoma in situ | Extirpación total del aparato ungueal. Sin signos de recidiva o diseminación 15 años tras la cirugía | A pesar de que las fotografías son antiguas, las imágenes histopatológicas parecen compatibles con un melanoma subungueal in situ |
| Antonovich et al.26 | 5 | 7 | 4.o dedo mano izquierda | Banda de melanoniquia estrecha que evoluciona a melanoniquia total en 6 años | Proliferación de melanocitos de modo individual y en nidos, con ascenso suprabasal. Los melanocitos se describen como atípicos | Melanoma in situ | Extirpación total del aparato ungueal. Sin signos de recidiva o diseminación 5 años tras la cirugía | Una imagen clínica y otra histológica, ambas de muy baja calidad. Aunque los melanocitos parecen mostrar atipia, se disponen predominantemente en nidos |
| Motta et al.27 | 6 | 12 | Pulgar derecho | Mancha marrón bajo la lúnula que se oscurece y evoluciona a melanoniquia total en un año, con pigmentación del pliegue ungueal proximal | Melanocitos atípicos con núcleos grandes e hipercromáticos, distribuidos en todas las capas de la epidermis | Melanoma in situ | Extirpación completa del aparato ungueal. Sin apenas seguimiento (3 meses) | Solo se muestra una imagen histológica, de pocos aumentos y baja calidad, que muestra una proliferación lentiginosa de melanocíticos que podrían tener rasgos atípicos. Con 12 años, estaríamos ante una preadolescente y no un caso estrictamente pediátrico |
| Iorizzo et al.22 | 7 | 14 | 3.er dedo de mano derecha | Banda marrón afectando a media uña y extendiéndose a pliegue ungueal proximal, oscurecimiento progresivo en 13 años | Aumento del número de melanocitos, con rasgos atípicos, dispuestos solitariamente (sin formar nidos y sin patrón lentiginoso) | Melanoma in situ | Extirpación completa del aparato ungueal. Sin seguimiento | Se muestra una única imagen histológica a gran aumento en la que lo más llamativo es el aumento de melanina en los queratinocitos matriciales. En esta imagen apenas se ven melanocitos. La imagen clínica es similar a la de un nevus ungueal. Además, esta paciente de 14 años es una adolescente, y no un caso pediátrico |
| 8 | 6 | Dedo gordo del pie derecho | Banda ancha compuesta por varios colores, con afectación del hiponiquio | Melanocitos atípicos dispuestos de manera solitaria, con atípica citológica severa y núcleos hipercromáticos y polimorfos | Melanoma in situ | Extirpación completa del aparato ungueal. Sin seguimiento | Una única imagen histológica a gran aumento en la que se observa un aumento discreto del número de melanocitos, que sí muestran rasgos atípicos | |
| Tosti et al.28 | 9 | 6 meses | Dedo gordo del pie derecho | Banda de melanoniquia oscura, congénita | Proliferación mal delimitada de melanocitos atípicos, con ascenso suprabasal. Imágenes de mitosis atípicas | Melanoma in situ | Extirpación completa del aparato ungueal. Sin seguimiento | Imágenes histológicas de baja calidad: hay un marcado aumento de pigmento en la matriz junto con una hiperplasia melanocítica lentiginosa que en esta imagen no presenta atipia marcada |
| 10 | 11 | 2.o dedo mano derecha | Melanoniquia total de color marrón claro, con varias bandas irregulares más oscuras | Hiperplasia melanocítica sin formación de nidos, con ascenso suprabasal. Melanocitos con núcleos grandes, irregulares e hipercromáticos | Melanoma in situ | Extirpación completa del aparato ungueal. Sin seguimiento | Imágenes histológicas de baja calidad: en la hematoxilina-eosina no se pueden valorar las características citológicas de los melanocitos. En la tinción con Melan-A se ve un aumento discreto de melanocitos aislados | |
| Lyall32 | 11 | 1 | 3.er dedo mano derecha | Lesión congénita | Melanocitos fusiformes pleomórficos, muy pigmentados, infiltrando la dermis y el tejido celular subcutáneo. Escaso componente intraepidérmico | Melanoma invasivo | Metástasis ganglionar | Caso antiguo (1967) al cual no hemos podido acceder |
| Uchiyama y Minemura33 | 12 | 7 | 3.er dedo mano derecha | Lesión pigmentada desde el primer año de vida con crecimiento rápido | No disponible | Melanoma invasivo | Metástasis ganglionar | Caso antiguo (1979) al cual no hemos podido acceder |
| Bonamonte et al.29 | 13 | 9 | 5.o dedo mano izquierda | Melanoniquia longitudinal desde el segundo año de vida que progresa a melanoniquia total en años | Proliferación lentiginosa de melanocitos atípicos con ascenso suprabasal ocasional | Melanoma in situ | Extirpación completa del aparato unguealSin apenas seguimiento | Hiperplasia melanocítica lentiginosa con leve atipia. Se observan queratinocitos vacuolados, pero apenas ascenso suprabasal de melanocitos |
| Bilemjian et al.30 | 14 | 13 | Pulgar derecho | Melanoniquia oscura afectando a media uña, con pigmentación de la cutícula | Hiperplasia de melanocitos atípicos formando nidos en los estratos basales | Melanoma in situ | Exéresis completa de la lesión con 5mm de margen | Hiperplasia melanocítica formando nidos, sin atipia marcada, que podría ser compatible con nevus ungueal |
| Hori et al. | 15 | 3 | 5.o dedo mano izquierda | -- | -- | Melanoma in situ | Extirpación completa del aparato ungueal. Sin seguimiento | Caso antiguo (1988) al cual no hemos podido acceder |
| Takata et al.34 | 16 | 13 | 2.o dedo mano izquierda | Melanoniquia longitudinal que asociaba dolor | Proliferación bien delimitada de melanocitos dispuestos en nidos, sin maduración y figuras de mitosis aisladas. Breslow 1mm | Lesión spitzoide atípica | Exéresis completa de la lesión; 2 años después, linfadenectomía por adenopatía axilar con metástasis de 1/7 ganglios extirpados | Imágenes pequeñas y en blanco y negro. La descripción de los autores parece precisa |
| Knackstedt y Jellinek31 | 17 | 9 | Dedo gordo pie izquierdo | Melanoniquia longitudinal con varias bandas de distintos colores | No se aporta imagen histológica | Melanoma in situ | Extirpación completa del aparato unguealNo se especifica seguimiento | Se muestra una imagen dermatoscópica de una lesión cuyo diagnóstico histopatológico fue el de melanoma subungueal in situ, sin aportar imagen histológica |
| Khatri et al.17 | 18 | 4 | 2.o dedo mano izquierda | Melanoniquia ancha de color negro, afectando al 80% de la uña, con cambios clínicos | Hiperplasia lentiginosa de melanocitos atípicos, con ascenso suprabasal y abundante pigmento | Melanoma in situ | Extirpación completa del aparato unguealSin recidivas a los 20 meses | Los autores concluyen que las proliferaciones melanocíticas subungueales atípicas son de diagnóstico difícil, y que el diagnóstico de melanoma in situ es controvertido |
| 19 | 6 | Dedo gordo pie izquierdo | Melanoniquia longitudinal de color marrón con cambios clínicos | Hiperplasia lentiginosa de melanocitos atípicos, con ascenso suprabasal | Melanoma in situ | Extirpación completa del aparato unguealNo se especifica seguimiento | ||
| Akay et al.12 | 20 | 16 | 4.o dedo mano izquierda | Melanoniquia longitudinal irregular de 5 meses de evolución | Hiperplasia lentiginosa de melanocitos atípicos, con ascenso suprabasal y alto índice proliferativo (Ki67) | Melanoma in situ | Extirpación completa del aparato unguealSin apenas seguimiento | Es una paciente de 16 años, por lo que no es un caso estrictamente pediátricoa |
| Yan et al.24 | 21 | 13 | Pulgar izquierdo | Melanoniquia negra afectando a la mitad de la uña, con extensión al hiponiquio | Hiperplasia lentiginosa de melanocitos atípicos, con diagnóstico de melanoma in situ | Melanoma invasivo | La ampliación con cirugía de Mohs confirma un melanoma ungueal inicialmente invasivo (Breslow 0,7mm) | Clínica e histológicamente compatible con melanoma subungueal. Es una paciente de 13 años, por lo que no es un caso estrictamente pediátricoa |
A pesar de que los límites de la edad pediátrica son controvertidos, pacientes de 13 y 16 años corresponderían al período de la pubertad o a la adolescencia, y por ello, en opinión de los autores, no se trata de casos estrictamente pediátricos.
Fuente: Adaptado de Yan et al.24.
Debido a su rareza, a la ausencia de criterios histopatológicos uniformes que lo definan, y al hecho de que ninguno de los casos publicados hasta la fecha haya mostrado un comportamiento clínico verdaderamente agresivo, el melanoma subungueal de la edad pediátrica constituye una entidad de diagnóstico controvertido2,7,17,18,22. Una revisión detallada de los casos descritos hasta la fecha permite comprobar que en algunos de ellos el diagnóstico de melanoma no es del todo claro, mientras que muchos otros corresponden a lesiones lentiginosas in situ que podrían ser englobadas en el espectro de las hiperplasias melanocíticas lentiginosas atípicas de la infancia de potencial biológico maligno incierto, descritas previamente. Además, la mayoría de los casos descritos fueron publicados en revistas de dermatología clínica, y muchas de las figuras histológicas presentadas son de baja calidad, o incompletas. Por ejemplo, Knackstedt y Jellinek describen un melanoma subungueal in situ del primer dedo del pie izquierdo en un niño de 9 años con una imagen clínica y dermatoscópica, pero sin añadir una imagen histológica31. Por otra parte, Bilemjian et al. muestran el caso de un paciente de 13 años con 2 bandas de melanoniquia longitudinal afectando al tercer y al primer dedo de la mano derecha, una de las cuales es diagnosticada de melanoma in situ30. Por un lado, la afectación de 2 o más dedos ya es de por sí un criterio clínico que pone en duda el diagnóstico de melanoma subungueal, pero además, el caso es ilustrado con 2 imágenes histológicas: la primera, de menor aumento, muestra una proliferación melanocítica que se dispone formando tecas, mientras que la segunda (en teoría una imagen de mayor aumento de la primera) muestra una hiperplasia melanocítica lentiginosa, con melanocitos atípicos que ascienden a estratos suprabasales, que no se observan en la primera imagen. La tabla 1 recoge los 21 casos de melanoma subungueal pediátrico descritos hasta la fecha en la literatura, incluyendo sus características clínicas e histológicas, y las observaciones generadas tras su revisión por los autores del presente artículo.
En definitiva, la descripción inexacta de muchos de los casos publicados, la discrepancia de juicios diagnósticos incluso entre patólogos expertos, y la ausencia hasta el momento de casos que hayan presentado un comportamiento clínico claramente agresivo, hacen del melanoma subungueal pediátrico una entidad controvertida, y hay autores que dudan de la veracidad de este diagnóstico en algunos de los casos publicados17,22.
ConclusionesLas lesiones melanocíticas subungueales pediátricas tienen unas características clínicas e histológicas particulares, que impiden que su manejo sea análogo al de las mismas lesiones en la edad adulta. Muchos de los signos clínicos de alarma de las melanoniquias del adulto no son aplicables a las lesiones pediátricas y, debido a que en la gran mayoría de los casos se trata de lesiones benignas, la recomendación general es la de seguir a estos pacientes, sin ser necesaria una biopsia ungueal en gran parte de los casos. Las lesiones melanocíticas subungueales pediátricas pueden mostrar características histopatológicas atípicas, sin que ello implique un comportamiento clínico agresivo y, por tanto, el diagnóstico de una lesión maligna. El melanoma subungueal es una entidad excepcional y de diagnóstico controvertido en muchos casos. La revisión de todos los casos de melanoma subungueal pediátrico descritos hasta la fecha por parte de un grupo de expertos podría arrojar luz en este asunto, aclarar algunos de los diagnósticos dudosos, y facilitar, de algún modo, unos criterios más o menos uniformes que permitan que la evaluación histológica de estas lesiones sea, al menos, algo más sencilla.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.