Existen numerosas modalidades de tratamiento para el manejo de los carcinomas basocelulares (CBC), pero se desconoce la real eficacia y seguridad entre las alternativas quirúrgicas y no quirúrgicas disponibles. Este artículo resume la evidencia encontrada en la reciente revisión Cochrane de Thomson et al. y facilita la interpretación de sus resultados entre la comunidad científica iberolatinoamericana. La gran mayoría de la evidencia evaluada proviene de estudios individuales que impidieron la realización de una revisión sistemática cuantitativa. La escisión quirúrgica convencional continúa siendo la terapia más eficaz para el tratamiento de los CBC de bajo riesgo. La mayoría de estudios incluyeron tamaños de muestra pequeños y algunos tuvieron problemas con el cegamiento, lo que influiría en resultados subjetivos tales como el dolor o la cosmesis. Existe una falta de estandarización en relación con los desenlaces de recurrencia y de resultados cosméticos, lo que en conjunto afecta no solo la validez interna sino también la validez externa y la reproducibilidad de los estudios.
Numerous surgical and nonsurgical modalities are available to treat basal cell carcinoma (BCC), but their true effectiveness and safety is unknown. This article summarizes the evidence presented in a recent Cochrane review and aims to facilitate the interpretation of the review's findings for the Spanish and Latin American scientific communities. Much of the evidence the reviewers found came from single studies, preventing meta-analysis. Conventional surgical excision continues to be the most effective treatment for low-risk BCC. Most studies had small sample sizes, and some had problems with blinding, limitations which will have affected the assessment of subjective outcomes, such as pain and cosmetic results. The authors identified a lack of standardization in relation to recurrences and cosmetic outcomes that threatens not only the internal validity of the studies but also their external validity and reproducibility.
El carcinoma basocelular (CBC) es el cáncer de piel más común del ser humano, el cual se caracteriza por ser localmente invasivo y por un crecimiento lento1.
La incidencia real de este tipo de tumores de piel se desconoce, pues, aunque son muy frecuentes, existe un subregistro de los mismos, ya que se estima que entre el 30 y el 50% de los CBC no se reportan, ya sea porque se intervienen sin una confirmación previa por biopsia o porque los registros de cáncer de la mayoría de países no los incluyen como neoplasias de obligatorio reporte1,2. Aunque la comparación de tasas de incidencia entre países suele estar limitada por los diferentes métodos de estandarización utilizados y por la diferencia en los criterios utilizados en los registros de cáncer, la mayor incidencia de CBC se ha reportado en Australia (1.269 mujeres y 1.813 hombres por cada 100.000 personas-año en Queensland)1,3, seguido de una tasa de incidencia de 1.069 por 100.000 personas-año en hombres, en California, EE. UU.4 En Europa continental, la tasa más alta reportada es de 164,7 por cada 100.000 personas-año en hombres en los Países Bajos1,3. De cualquier forma, una baja latitud geográfica se ha asociado con unas mayores tasas de incidencia tumoral, además de que se ha encontrado que la incidencia mundial del CBC se ha incrementado entre un 2-5% anualmente en la mayoría de países, exceptuando Australia que muestra una estabilización de los casos1,5. Otra característica epidemiológica importante es que en Europa se está observando una mayor incidencia en mujeres que en hombres, y en jóvenes, resultados posiblemente relacionados con el uso de cámaras bronceadoras y a que las mujeres suelen buscar atención medica más frecuentemente que los hombres1,3.
Los factores de riesgo más importantes para el desarrollo de CBC son la edad avanzada, el sexo masculino, la piel clara, la baja capacidad de broncearse, la exposición intensa intermitente a la luz ultravioleta (LUV) durante la infancia y signos cutáneos de daño actínico1,3.
La apariencia clínica y la morfología de los CBC puede ser variable por lo que se han descrito más de 26 subtipos1,6. Los principales subtipos clínicos son: el nodular, el superficial, el ulcerado (ulcus rodens), el morfeiforme (esclerodermiforme), el fibroepitelial (fibroepitelioma de Pinkus) y el CBC avanzado o invasor. Los patrones histopatológicos también son variados e incluyen: el subtipo nodular, el superficial, el morfeiforme, el micro y macronodular, el infiltrativo, el pigmentado y el basoescamoso o metatípico1,7. Los subtipos más frecuentes son el nodular y el superficial y el área anatómica de localización más común es la cabeza y el cuello1,8.
Aunque los CBC suelen ser de crecimiento lento y su poder metastásico es muy bajo (0,0028-0,55%), si no reciben tratamiento adecuado estos pueden causar una gran destrucción tisular, particularmente en la cara e incluso pueden infiltrar el hueso y estructuras más profundas1,9. De hecho, su curso puede ser impredecible permaneciendo algunos de ellos en un tamaño pequeño durante muchos años, otros pueden mostrar regresión tumoral o, por el contrario, pueden crecer rápidamente e invadir grandes extensiones de tejido1,10. Adicionalmente, los CBC se han clasificado en subtipos de alto y bajo riesgo. Los de alto riesgo incluyen el morfeiforme, los infiltrantes, los micronodulares, los que presentan invasión perineural o perivascular, los de un diametro > 5 cm, los recurrentes, los de localización centrofacial o en zonas cercanas a órganos vitales (periocular y periauricular) y los que se presentan en pacientes inmunosuprimidos. Los de bajo riesgo incluyen los subtipos superficiales y nodulares cuando se localizan en una zona de bajo riesgo1,6.
Los pacientes con CBC suponen una carga considerable para cualquier sistema de salud debido a su alta y creciente incidencia y la gran morbilidad asociada. Además, los individuos con CBC tienen un mayor riesgo de desarrollar no solo otros tumores de este tipo sino también otros tumores cutáneos asociados con la exposición a la luz ultravioleta1,3. Es así como los años de vida ajustados por discapacidad y los costos relacionados con la atención médica de los CBC han aumentado significativamente en las últimas décadas1,3.
Aunque existen numerosas modalidades de tratamiento para el manejo de los CBC existe aún incertidumbre acerca de la real eficacia y seguridad entre las alternativas quirúrgicas y no quirúrgicas disponibles1. Este artículo escrito en castellano hace parte de un compendio de artículos que se publicaran en cinco números por año de la revista Actas Dermosifiliográficas con el objeto de resumir la evidencia encontrada en la reciente revisión Cochrane de Thomson et al.1, con el fin de presentar los hallazgos más relevantes y de facilitar la interpretación de sus resultados entre la comunidad científica iberolatinoamericana.
MétodosLos autores de la revisión original se basaron en un protocolo previamente publicado11.
Estrategia de búsquedaLo autores realizaron búsquedas en el Registro Especializado del Grupo Cochrane de Piel; en el Registro central Cochrane de Ensayos Controlados (Central); Medline y Embase vía Ovid; CINAHL vía EBSCO y LILACS, cinco registros de ensayos clínicos, y verificaron referencias de los estudios incluidos y contactaron a los autores para obtener información adicional. La última búsqueda fue realizada en noviembre de 2019. Tres autores revisaron los títulos, los resúmenes y el texto completo de forma independiente. Las discrepancias fueron resueltas por un cuarto autor.
Criterios de inclusiónSe incluyeron ensayos controlados aleatorios (ECA) que evaluaran tanto intervenciones quirúrgicas como no quirúrgicas para el tratamiento de cualquier CBC en pacientes inmunocompetentes con diagnóstico comprobado por biopsia. Se excluyeron los estudios que incluían tumores persistentes o recurrentes y síndromes con alto riesgo de desarrollar este tipo de neoplasias (por ejemplo, síndrome de Gorlin).
ComparadoresLos comparadores fueron placebo, tratamiento activo, otros tratamientos o ningún tratamiento.
Medidas de resultado (desenlaces)Los desenlaces primarios fueron: 1) La recurrencia clínica a los tres a cinco años o en cualquier momento si no se encontraba información en ese periodo de tiempo. 2) Un resultado cosmético entre bueno a excelente puntuado, ya sea por el paciente o el investigador, después de al menos un año.
Los desenlaces secundarios fueron: 1) dolor durante y después del tratamiento; 2) falla en el tratamiento en los primeros seis meses de inicio de la terapia y 3) los efectos adversos.
Evaluación de los sesgos y la calidad de la evidenciaPara la evaluación del riesgo de sesgos de los estudios, los autores utilizaron la herramienta validada por Cochrane. El riesgo de sesgo fue evaluado por dos autores de forma independiente y cualquier discrepancia se resolvió mediante discusión con un tercer autor.
Para evaluar la calidad de la evidencia, los autores utilizaron la herramienta Grading of Recommendations Assessment, Development and Evaluation (GRADE) para cada uno de los desenlaces.
ResultadosLas intervenciones más comúnmente utilizadas en el tratamiento del CBC fueron la escisión quirúrgica, la cirugía micrográfica de Mohs, la terapia fotodinámica con metilaminolevulinato y con ácido aminolevulínico (MAL-PDT y ALA-PDT, respectivamente) y el imiquimod tópico. Otras terapias utilizadas fueron: la radioterapia, la combinación de láser ablativo fraccionado con MAL-PDT, criocirugía, fluorouracilo, interferón intralesional, láser de colorante pulsado y mebutato de ingenol.
Los autores incluyeron un total de 52 ECA reportados en 75 referencias y con un total de 6.690 participantes, para un total de de 7.241 lesiones evaluadas. La duración de los estudios varió de seis semanas a 10 años (promedio de 13 meses). La mayoría de los estudios incluyeron solo CBC de bajo riesgo (subtipos histológicos superficiales y nodulares). Alrededor de 22 estudios fueron financiados por la industria farmacéutica para las intervenciones de imiquimod y terapia fotodinámica. Todos los estudios fueron de tipo prospectivo y de grupos paralelos. Entre los estudios que reportaron la edad de los participantes, la mediana fue de 64,9 años (rango: 20 a 95). Entre los estudios que reportaron el sexo de los participantes, la relación hombre:mujer fue de 1,48:1.
Evaluación de sesgosGeneración de la secuencia aleatoria y ocultamiento de la asignaciónVeintinueve estudios tuvieron bajo riesgo de sesgo para la generación de la secuencia aleatoria y 22 estudios tenían un riesgo poco claro de sesgo. Veintitrés estudios tuvieron un bajo riesgo de sesgo para el ocultamiento de la asignación, mientras que 28 estudios tenían un riesgo poco claro de sesgo en este dominio. Solo un estudio tuvo un alto riesgo de sesgo para la generación de la secuencia aleatoria y para el ocultamiento de la asignación.
CegamientoSolo 14 estudios se calificaron como de bajo riesgo de sesgo en el cegamiento de los pacientes, mientras que 38 estudios tenían un riesgo poco claro de sesgo en este dominio.
Solo 19 estudios se calificaron como de bajo riesgo de sesgo en el cegamiento de los evaluadores de desenlaces (investigadores), mientras que 33 de ellos tenían un riesgo poco claro de sesgo en este dominio.
Información incompleta de los desenlacesTreinta y dos estudios tuvieron un bajo riesgo de sesgo en este dominio y 19 de ellos tenían un riesgo poco claro de sesgo. Un estudio tuvo un alto riesgo de sesgo en este dominio, ya que se encontró que había una gran diferencia en el número de participantes que se retiraron del estudio entre los grupos.
Reporte selectivo de los desenlacesSolo 11 estudios registraron previamente el protocolo del estudio y entre estos, solo seis fueron calificados como de bajo riesgo para el reporte selectivo de desenlaces. Cuarenta y cuatro estudios se clasificaron como de riesgo de sesgo poco claro y dos estudios tuvieron un alto riesgo de sesgo en este dominio.
Ocho estudios se reportaron como tipo piloto. Los comparadores más comunes fueron: 20 ECA que compararon un tratamiento no quirúrgico contra otro tratamiento no quirúrgico. Catorce ECA compararon un tratamiento no quirúrgico con un placebo. Dieciocho ECA tenían un comparador de tratamiento quirúrgico, 10 ECA compararon un tratamiento quirúrgico frente a un tratamiento no quirúrgico, cinco ECA compararon un tratamiento quirúrgico con un tratamiento quirúrgico y tres ECA compararon un tratamiento quirúrgico con placebo.
Efecto de las intervenciones en las siete principales comparaciones (la información con respecto a otras comparaciones y las dosis de las intervenciones se encuentran en el documento original1)Cirugía micrográfica de Mohs (CMM) en comparación con la escisión quirúrgica (EQ) convencionalUn solo estudio comparó la EQ contra la CMM en 374 participantes (408 lesiones) en CBC primarios de subtipo histológico de alto riesgo localizados en la «zona H» facial.
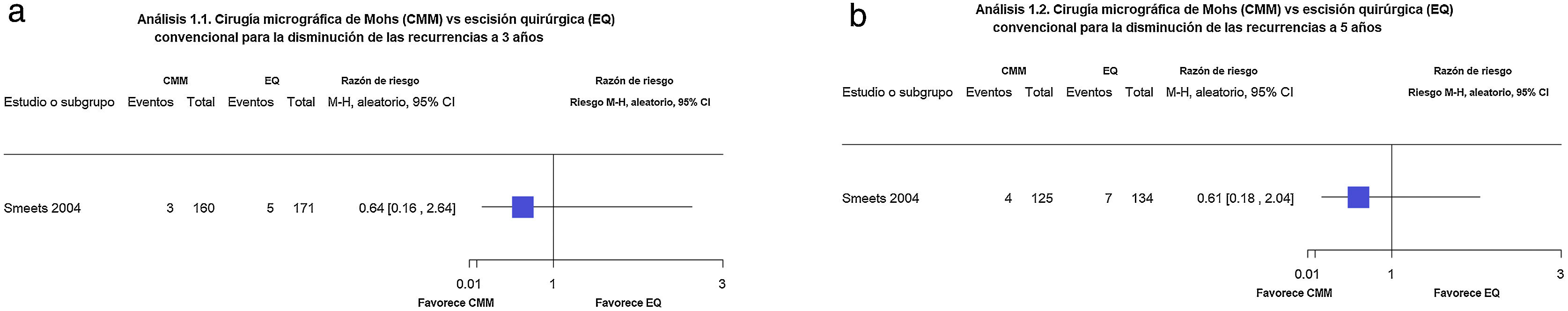
Los autores muestran una leve disminución en las recurrencias a los tres años de seguimiento (1,9% con CMM vs. 2,9% con EQ, respectivamente) (RR 0,64; intervalo de confianza [IC] del 95%: 0,16-2,64; baja calidad de la evidencia) y a los cinco años (3,2% con CMM vs. 5,2% con EQ, respectivamente) (RR 0,61; IC 95%: 0,18 a 2,04; baja calidad de la evidencia) (fig. 1a-b).
a-b. Cirugía micrográfica de Mohs (CMM) vs. escisión quirúrgica. Desenlaces: recurrencias a tres y cinco años, respectivamente (corresponde a los análisis 1.1 y 1.2 de la revisión original en inglés1). Interpretación: evidencia moderada. Un solo estudio en recurrencias a tres y cinco años. Evidencia en favor de la EQ para la disminución de las recurrencias a tres y cinco años con IC amplio, es decir impreciso.
El análisis de los datos tanto de los resultados cosméticos como de los eventos adversos (EA) no fueron presentados en el estudio primario, por lo que la calidad de la evidencia que soporta el efecto de las intervenciones en estos desenlaces es baja.
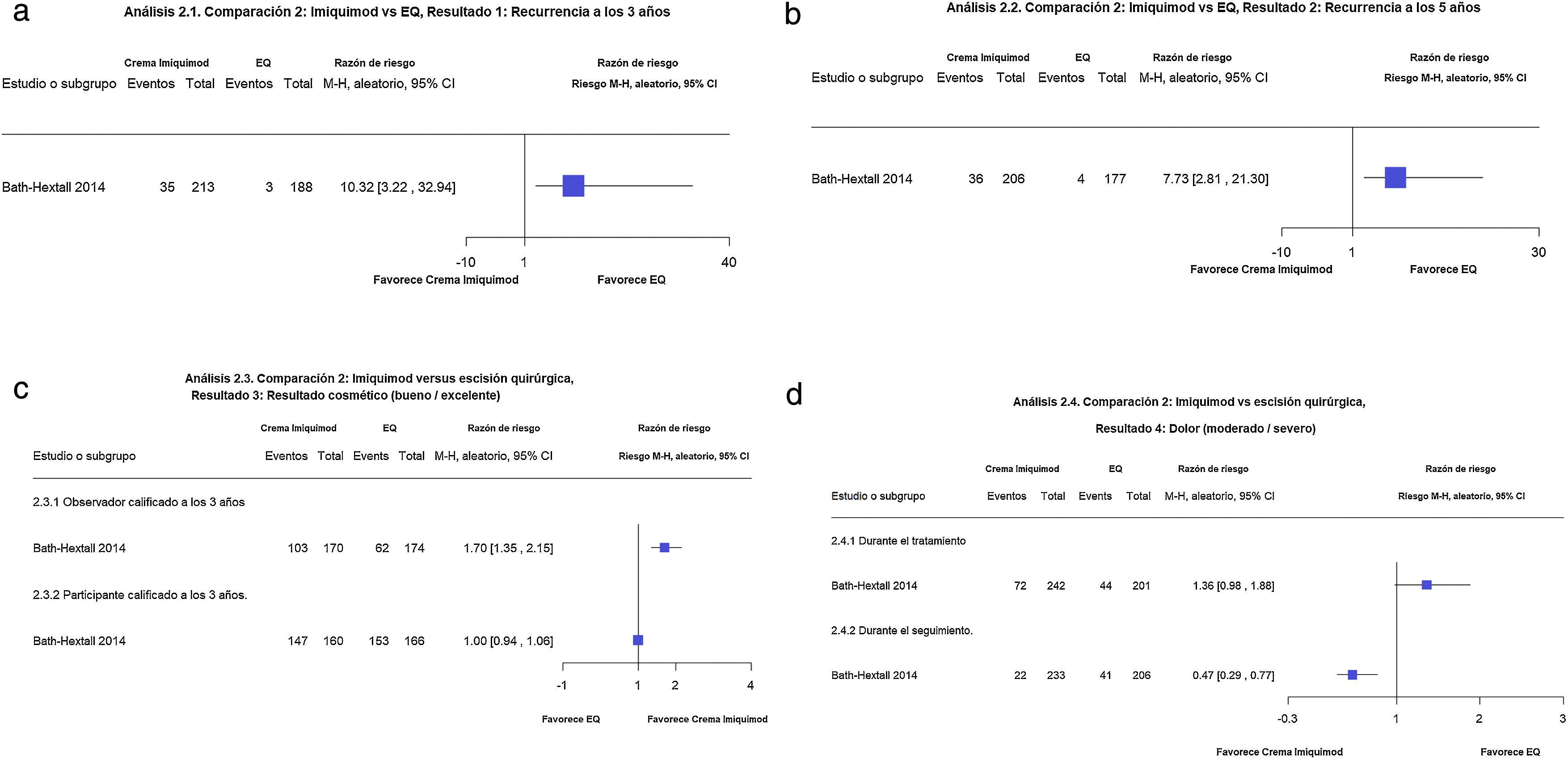
Imiquimod en comparación con la escisión quirúrgicaUn estudio de no inferioridad comparó imiquimod con EQ en 501 participantes con CBC nodulares y superficiales en zonas de bajo riesgo. Según los autores de la revisión, el imiquimod probablemente resulte en mayores recurrencias a los tres años (16,4% del imiquimod vs. 1,6% de la EQ) (RR 10,30; IC 95%: 3,22-32,94; calidad de la evidencia moderada). De manera similar, el imiquimod se asoció a mayores recurrencias (17,5%), en comparación con la EQ (2,3%) (RR 7,73, IC 95% 2,81-21,30; calidad de la evidencia moderada) (fig. 2a-b).
Figuras 2.1 y 2.2. Imiquimod vs escisión quirúrgica. Desenlaces: recurrencias a 3 y 5 años respectivamente. (Corresponde a los análisis 2.1 y 2.2 de la revisión original en inglés1). Interpretación:: Evidencia moderada. Un solo estudio en recurrencias a 3 y a 5 años. Evidencia a favor de la EQ para la disminución de las recurrencias a 3 y 5 años con intervalo de confianza amplio, es decir impreciso. Figura 2.3. Imiquimod vs escisión quirúrgica. Desenlace: resultado cosmético bueno/excelente. (Corresponde al análisis 2.3 de la revisión original en inglés1). Interpretación: Evidencia baja a favor del Imiquimod. Un solo estudio con riesgo de sesgo debido a problemas con el cegamiento de las intervenciones. Figura 2.4. Imiquimod vs escisión quirúrgica. Desenlace: Dolor moderado/severo. (Corresponde al análisis 2.4 de la revisión original en inglés1). Interpretación: Evidencia baja a favor del Imiquimod en el desenlace dolor durante el seguimiento. Un solo estudio con alto riesgo debido a problemas con el cegamiento de las intervenciones y alto riesgo de sesgo por deserción en la evaluación del desenlace dolor durante el tratamiento en el grupo de EC.
Cuando el resultado cosmético a los seis meses y a los tres años fue calificado por el paciente, no se encontraron diferencias entre el imiquimod (91,9%), en comparación con la EQ (92,2%) (RR 1,00, IC 95%: 0,94-1,06; baja calidad de la evidencia). Mientras que cuando el resultado cosmético favorable fue evaluado por el dermatólogo, sí hubo diferencias entre el imiquimod (60,6%) en comparación con la EQ (35,6%) (RR 1,70, 95% CI 1,35-2,15; baja calidad de la evidencia) (fig. 2c).
En referencia a los desenlaces secundarios, el imiquimod se asoció a un mayor dolor durante la terapia en comparación con la EQ (30 vs. 22%) (RR 1,36, IC 95%: 0,98 a 1,88; baja calidad de la evidencia). Sin embargo, a las 16 semanas, el imiquimod parece reducir el riesgo de dolor en comparación con la EQ (9 vs. 20%) (RR 0,47; IC 95%: 0,29 a 0,77; baja calidad de la evidencia) (fig. 2d).
En relación con los efectos adversos, los de tipo leve a moderado fueron ligeramente más frecuentes en el grupo de imiquimod comparado con la EQ (94 vs. 88%, respectivamente). En contraste, el prurito y la exudación fueron más frecuentes en el grupo de imiquimod versus EQ (85 vs. 56% y 64 vs. 35%, respectivamente). En el único estudio con esta comparación, cinco participantes tratados con imiquimod desertaron del estudio debido a EA relacionados con el tratamiento, vs. ninguno en el grupo de EQ. Treinta y ocho participantes (15%) requirieron una disminución de la dosis de imiquimod debido a EA.
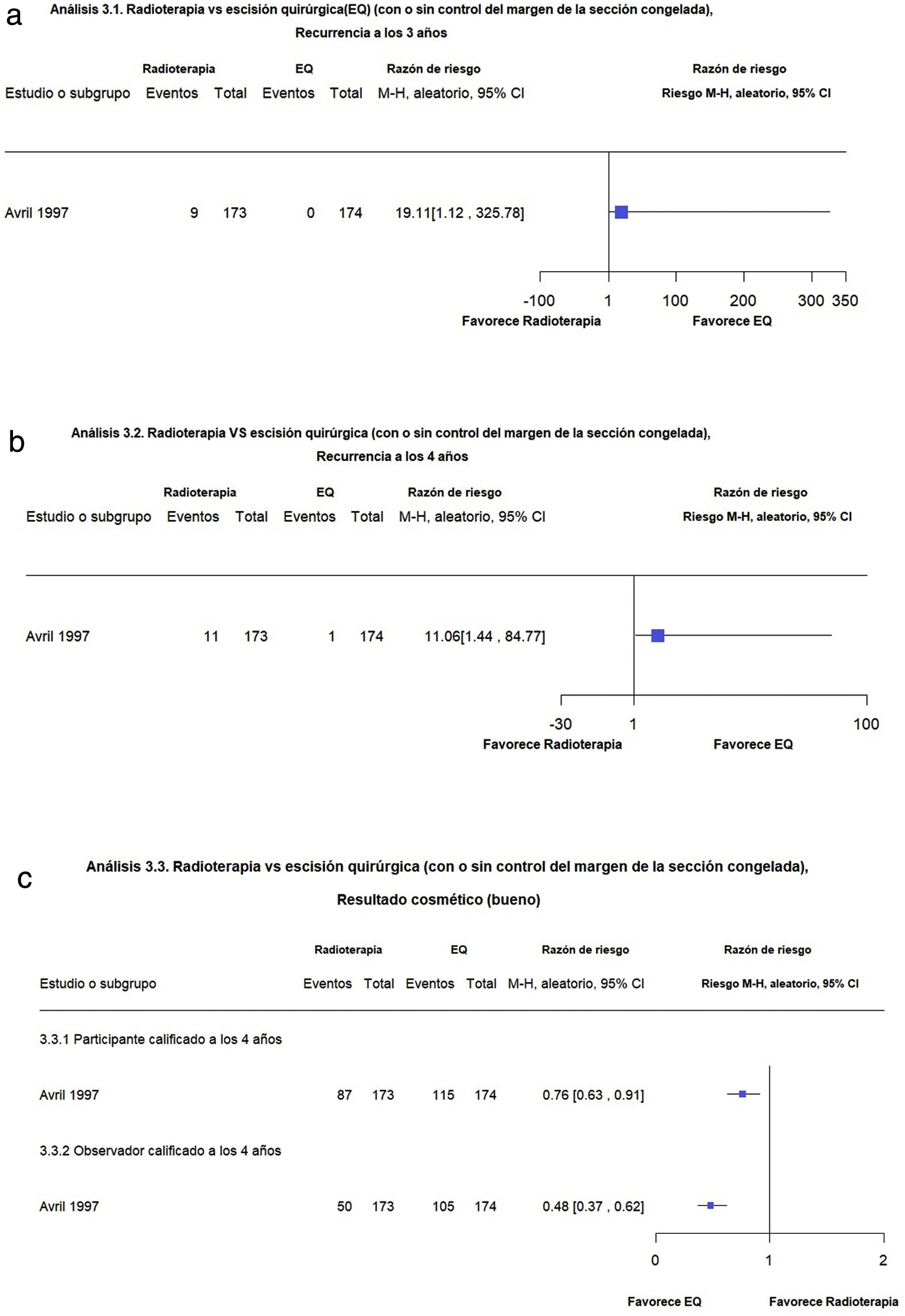
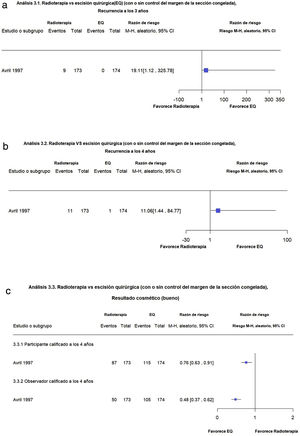
Radioterapia en comparación con la escisión quirúrgica (con o sin control de márgenes por biopsias por congelación)Un solo estudio comparó la EQ (con la opción de control de márgenes por congelación) contra radioterapia en 374 participantes con CBC facial (subtipos histológicos de alto y bajo riesgo) de diámetro < 4 cm. En este estudio la radioterapia se asoció con mayores recurrencias a los tres años en comparación con la EQ con tasas de recurrencia del 5,2% para radioterapia y de 0% para la EQ (RR 19,11; IC 95%: 1,12 a 325,78; baja calidad de la evidencia). De manera similar, la recurrencia a cuatro años fue mayor con la radioterapia (6,4%) en comparación con la EQ (0,6%) (RR 11,06, IC 95% 1,44 to 84,77; baja calidad de la evidencia) (fig. 3a-b).
Figuras 3.1 y 3.2. Radioterapia en comparación con la escisión quirúrgica (con o sin control de márgenes por biopsias por congelación). Desenlaces: recurrencia a los 3 y 4 años respectivamente. (Corresponde a los análisis 3.1 y 3.2 de la revisión original en inglés1). Interpretación: Evidencia baja a favor de escisión quirúrgica basada en un solo estudio con riesgo de sesgo debido a el hallazgo de evidencia indirecta. Con intervalos de confianza amplios, es decir imprecisos, para la estimación del efecto sobre recurrencias a 3 y 4 años, respectivamente. Figura 3.3. Radioterapia en comparación con la escisión quirúrgica (con o sin control de márgenes por biopsias por congelación). Desenlaces: resultados cosméticos evaluados por el paciente y por el investigador, respectivamente. (Corresponde al análisis 3.3 de la revisión original en inglés1). Interpretación: Evidencia moderada a favor de escisión quirúrgica basada en un solo estudio con riesgo de sesgo debido a problemas con el cegamiento de las intervenciones. Intervalo de confianza estrechos, para la estimación del efecto sobre resultados cosméticos evaluados por el paciente y por el investigador, respectivamente.
Los resultados cosméticos evaluados por los participantes en una escala clínica de malos, regulares o buenos a los cuatro años fueron desfavorables con la radioterapia en comparación con la EQ (RR 0,76; IC 95% 0,63 a 0,91; moderada calidad de la evidencia). (fig. 3c).
Los resultados cosméticos en cuanto a las cicatrices evaluadas por los dermatólogos fueron desfavorables para la radioterapia en comparación con la EQ (RR 0,48; IC 95%: 0,37 a 0,62; moderada calidad de la evidencia).
En relación con los EA, la aparición de despigmentación y telangiectasias a los cuatro años fueron más frecuentes en el grupo de radioterapia (más del 65%) al igual que la radiodistrofia cutánea, la necrosis, las deformaciones y la constricción de la cicatriz que se presentaron en el 41, 5, 25 y 5% de los casos, respectivamente.
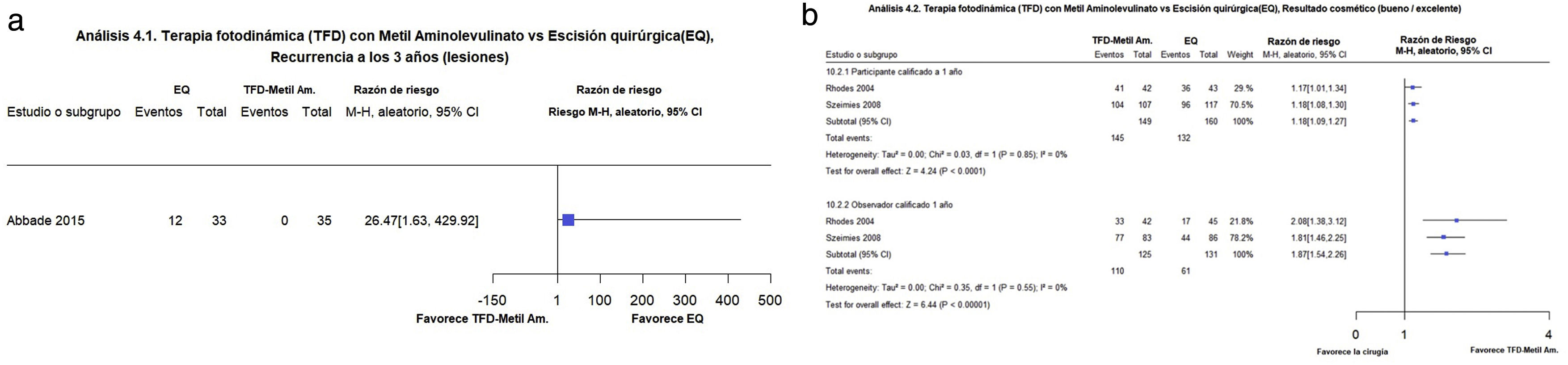
Terapia fotodinámica (TFD) con metilaminolevulinato/aminolevulinato en comparación con la escisión quirúrgicaTres estudios compararon la TFD con la TFD con MAL vs. la EQ y un estudio comparó TFD-ALA vs. la EQ12–15: el estudio de Rhodes et al. incluyó pacientes con CBC nodular (CBCn) de la cara (103 participantes; 118 lesiones) con un seguimiento a cinco años1,12. No obstante, en este estudio se presentó un análisis por protocolo y carecía de suficiente información para determinar el denominador de la población estudiada. En lo referente a los resultados cosméticos evaluados por el paciente la TFD con MAL en el anterior estudio pareciera haberse asociado a un resultado favorable (RR: 1,17; IC 95%: 1,01 a 1,34), al igual que los evaluados por el investigador (RR: 2,08 IC 95%:1,38-3,12); mientras que dicha terapia se asoció a mayor dolor y sensación de ardor de la piel en comparación con la EQ (13,4 vs. 6,1%, respectivamente) (RR 2,20; IC 95%: 0,60 a 8,03). En referencia a los eventos adversos, estos fueron más frecuentes en la TFD-MAL en comparación con la EQ (52 vs. 29%) (p = 0,03, prueba exacta de Fisher) y estos correspondieron a sensación de ardor en la piel, dolor en la piel o eritema. La infección severa fue reportada en tres pacientes sometidos a la EQ. En el estudio de Abbade et al.14 comparó TFD-MAL vs. EQ en 57 participantes (68 lesiones) con CBCn en cabeza y el cuello con seguimiento de más de tres años encontrando que la TFD puede aumentar el riesgo de recurrencia en comparación con la EQ (36,36 vs. 0%) (RR 26,47; IC 95%: 1,63-429,92). En el anterior estudio, la TFD también se asoció a falla temprana al tratamiento (RR: 11,65; IC 95%: 0,67-202,74)1,14 (fig. 4a).
Figura 4.1. Terapia fotodinámica (TFD) con Metilaminolevulinato (MAL vs escisión quirúrgica. Desenlace: recurrencia a los 3 años. (Corresponde al análisis 10.1 de la revisión original en inglés1). Interpretación: Evidencia baja a favor de escisión quirúrgica basada en un solo estudio con alto riesgo de sesgo, con intervalo de confianza amplio, es decir impreciso para la estimación del efecto sobre recurrencias a 3 años. Figura 4.2. Terapia fotodinámica (TFD) con Metilaminolevulinato (MAL vs escisión quirúrgica. Desenlace: resultado cosmético bueno/excelente. (Corresponde al análisis 10.2 de la revisión original en inglés1). Interpretación: Evidencia moderada a favor de la TFD basada en un solo estudio con alto riesgo de sesgo por falta de cegamiento de la intervención, con intervalo de confianza estrechos en la evaluación por parte del paciente y con IC amplios, es decir imprecisos para la estimación del resultado cosmético evaluado por el investigador.
En el estudio de no inferioridad de Szeimies et al. se incluyeron 196 participantes con 246 lesiones de CBC superficial (CBCs) localizados en cualquier zona excepto en la zona H de la cara con un año de seguimiento13. El margen de inferioridad se fijó en una diferencia del 15% en términos del porcentaje de reducción en el recuento de lesiones tres meses después del último tratamiento. En lo referente a los resultados cosméticos evaluados por el paciente la TFD con MAL en el anterior estudio pareciera haberse asociado a un resultado favorable (RR: 1,18; IC 95%: 1,08-1,30), al igual que los evaluados por el investigador (RR: 1,81; IC 95%: 1,46-2,25) (fig. 4b).
Estos autores reportaron el dolor durante y después del tratamiento como parte de una «reacción de fotosensibilidad» que incluía todas las reacciones esperadas a la TFD como «molestias en la piel, sensación de ardor, prurito y eritema». En referencia a los eventos adversos, estos fueron más frecuentes en la TFD-MAL en comparación con la EQ (37 vs. 14%). La infección severa fue reportada en un paciente sometido a la EQ.
Mosterd comparó la TFD-ALA vs. la EQ15 en 149 participantes con 171 CBCn con cinco años de seguimiento encontrando que la TFD-ALA parece aumentar el riesgo de recurrencia en comparación con EQ a los tres años (24,7 vs. 2,3%, respectivamente) (RR 10,87; IC 95%: 2,63 a 44,95; moderada calidad de la evidencia). De manera similar a los cinco años, también parece aumentar el riesgo de recurrencia en comparación con la EQ (27,1 vs. 2,3%, respectivamente) (RR 11,91; IC 95%: 2,90 a 48,95; moderada calidad de la evidencia). Por otra parte, la EQ parece mejorar el riesgo de falla al tratamiento al compararse con la TFD-ALA (7,2 vs. 2,3%) (RR 3,18; IC 95%: 0,66-15,32; baja calidad de la evidencia). En el estudio anterior, la infección severa fue reportada en un paciente sometido a la EQ.
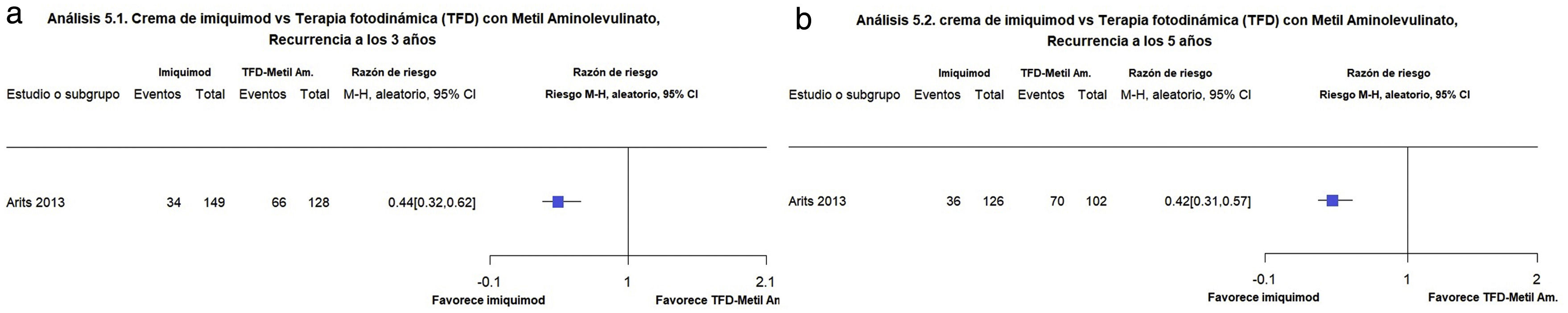
Imiquimod en comparación con la TFD con metilaminolevulinatoArits et al. evaluaron si la crema de 5-fluorouracilo (5-FU) y la crema de imiquimod no eran inferiores a la TFD-MAL en 601 participantes con un solo CBC localizado en cualquier área excepto cara/cuero cabelludo de alto riesgo, con cinco años de seguimiento1,16. El imiquimod probablemente reduce el riesgo de recurrencia tanto a los tres años como a los cinco años en comparación con la TFD-MAL (22,8 vs. 51,6%, 28,6 vs. 68,6%, respectivamente) (RR 0,44; IC 95%: 0,32-0,62; moderada calidad de la evidencia) y (RR 0,42; IC 95%: 0,31-0,57; moderada calidad de la evidencia) (fig. 5a-b).
Figuras 5.1 y 5.2. Imiquimod vs Terapia fotodinámica (TFD) con Metilaminolevulinato Desenlaces: recurrencia a los 3 y 5 años, respectivamente. (Corresponde a los análisis 18.1 y 18.2 de la revisión original en inglés1). Interpretación: Evidencia moderada con un solo estudio a favor de imiquimod para la disminución de las recurrencias a 3 y 5 años, respectivamente.
En relación con los buenos o excelentes resultados cosméticos luego de un año, no hay diferencias significativas entre ambas terapias (RR 0,98; IC 95%: 0,84 a 1,16; moderada calidad de la evidencia)1,16.
Los autores de la revisión muestran que el imiquimod probablemente reduce el riesgo de dolor intenso en comparación con la TFD-MAL (RR 0,60; IC 95%: 0,41 a 0,87; moderada calidad de la evidencia).
Por otra parte, no hubo diferencias significativas en referencia a la falla al tratamiento a los tres meses (10,1 vs. 15,8%, respectivamente) (RR 0,64; IC 95%: 0,37 a 1,09; moderada calidad de la evidencia).
En cuanto a los eventos adversos, los participantes tratados con imiquimod presentaron mayor edema, erosión, formación de costras y prurito en comparación con el grupo TFD-MAL. Un 4,8% de pacientes del grupo de imiquimod presentaron un evento adverso grave consistente en síntomas similares a los de la influenza (n = 8) y una infección local de la herida que no requirieron manejo hospitalario.
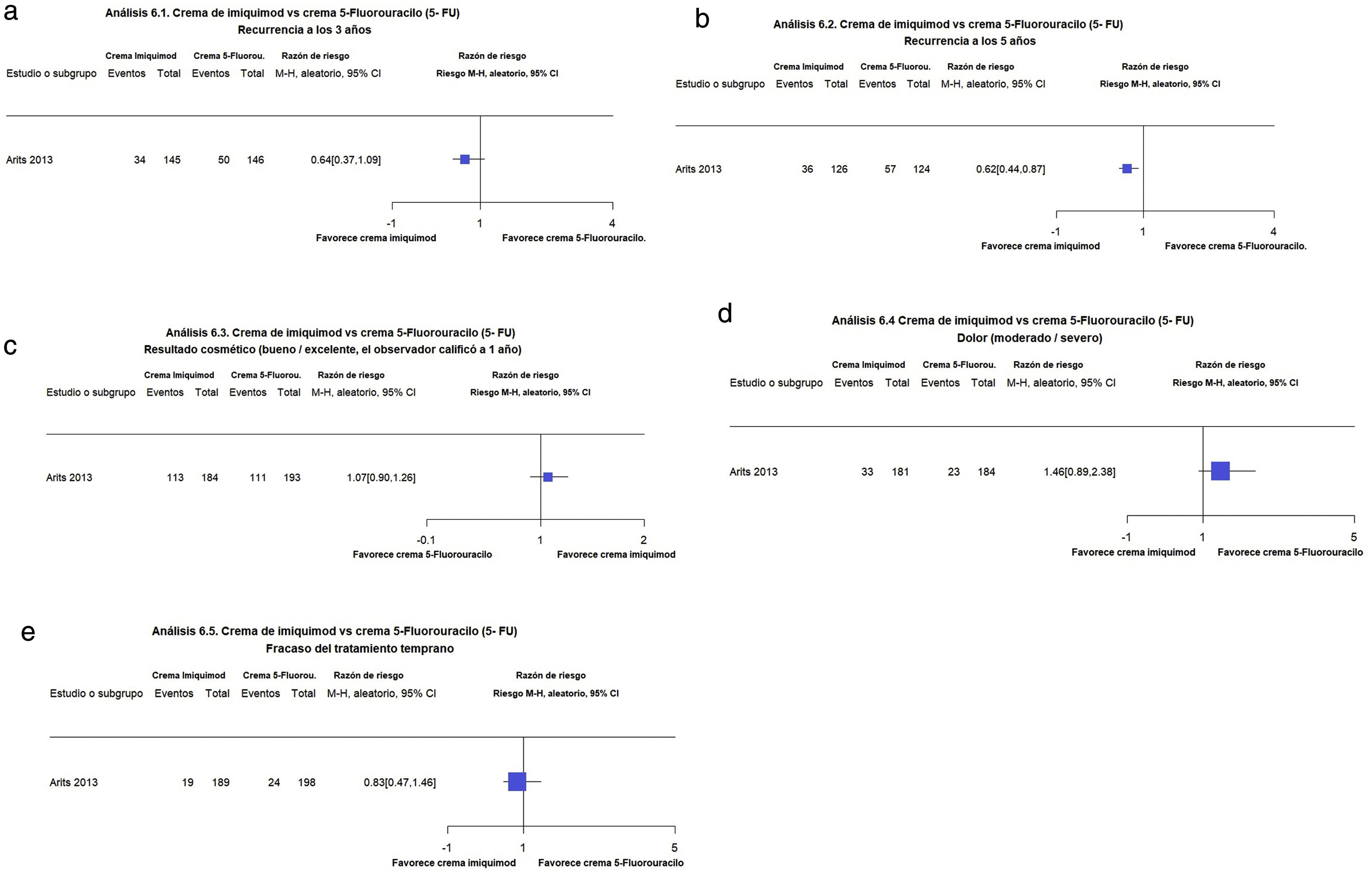
Imiquimod en comparación con 5-fluorouracilo (5-FU) tópicoEn el estudio de Arits et al.16 el imiquimod pareciera reducir el riesgo de recurrencia en comparación con el 5-FU tópico tanto a los tres como a los cinco años (23,4 vs. 34,2%, 28,6 vs. 46%, respectivamente) (RR 0,68; IC 95%: 0,47-0,99; moderada calidad de la evidencia) (RR 0,62; IC 95%: 0,44-0,87; moderada calidad de la evidencia)1,16 (fig. 6a-b).
Figuras 6.1 y 6.2. Imiquimod vs 5-Fluorouracilo. Desenlaces: recurrencias a los 3 y 5 años, respectivamente. (Corresponde a los análisis 23.1 y 23.2 de la revisión original en inglés1). Interpretación: Evidencia moderada con un solo estudio a favor de imiquimod para la disminución de las recurrencias a 3 y 5 años, respectivamente. Hallazgos no concluyentes. Figura 6.3. Imiquimod vs 5-Fluorouracilo. Desenlace: resultado cosmético bueno/excelente a 1 año evaluado por el investigador. (Corresponde al análisis 23.3 de la revisión original en inglés1). Interpretación: Evidencia moderada con un solo estudio a favor de Imiquimod para el resultado cosmético. Hallazgos no concluyentes. Figura 6.4. Imiquimod vs 5-Fluorouracilo. Desenlace: resultado dolor moderado/severo. (Corresponde al análisis 23.4 de la revisión original en inglés1). Interpretación: Evidencia moderada con un solo estudio a favor del 5FU para el resultado de dolor. Hallazgos no concluyentes. Figura 6.5. Imiquimod vs 5-Fluorouracilo. Desenlace: fracaso del tratamiento temprano. (Corresponde al análisis 23.5 de la revisión original en inglés1). Interpretación: Evidencia baja con un solo estudio a favor de Imiquimod para el resultado de fracaso del tratamiento temprano. Hallazgos no concluyentes.
En relación con los buenos o excelentes resultados cosméticos luego de un año, no hay diferencias significativas entre ambas terapias (61,4 vs. 57,5%, respectivamente) (RR 1,07; IC 95%: 0,90-1,26; moderada calidad de la evidencia) (fig. 6c).
En cuanto al dolor, el imiquimod se asoció a un ligero mayor de dolor en comparación con el 5-FU (18,2 vs. 12,5%, respectivamente) (RR 1,46; IC 95%: 0,89 a 2,34; moderada calidad de la evidencia) (fig. 6d).
Por otra parte, no hubo diferencias significativas en referencia a la falla al tratamiento en etapa temprana (10 vs. 12,1%, respectivamente) (RR 0,83, IC 95% 0,47 a 1,46; baja calidad de la evidencia) (fig. 6e).
En cuanto a los eventos adversos, los participantes tratados tanto con imiquimod como con 5-FU presentaron mayor edema, erosión, formación de costras y prurito. Dos pacientes del grupo de 5-FU presentaron una infección local de la herida que no requirieron manejo hospitalario y otros dos presentaron erisipela del miembro inferior y úlcera del miembro inferior, respectivamente.
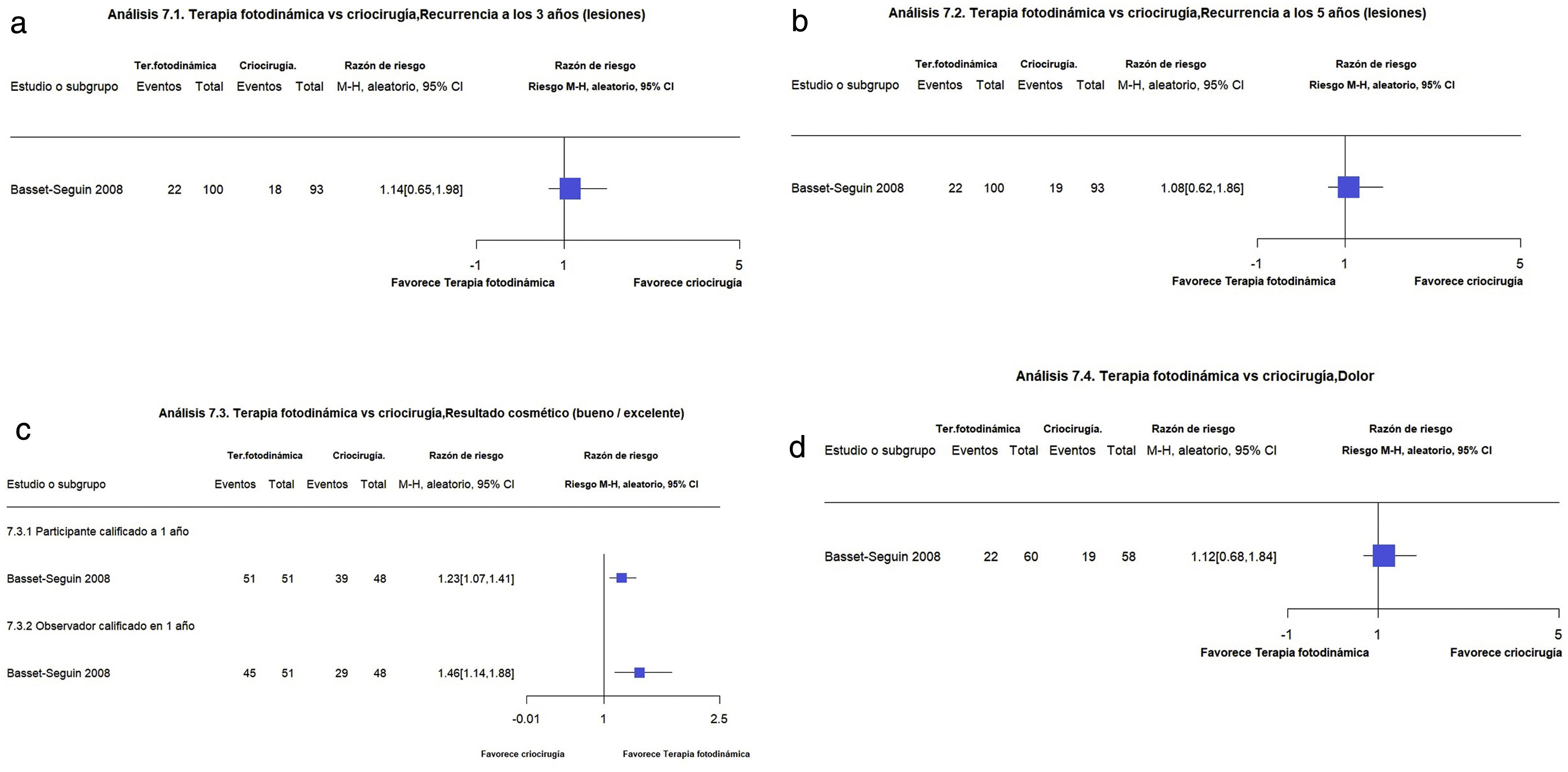
Terapia fotodinámica en comparación con criocirugíaEl estudio de Basset-Seguin comparó TFD-MAL con crioterapia en 118 participantes con 219 CBCs con cinco años de seguimiento17 no encontrando diferencias significativas en la recurrencia ni a los tres años, ni a los cinco (22 vs. 19,4%, 22 vs. 20%, respectivamente) (RR 1,14, IC 95%: 0,65-1,98; baja calidad de la evidencia) y (RR 1,08, IC 95% 0,62-1,86; baja calidad de la evidencia)1,17. En referencia al dolor, tampoco se encontraron diferencias significativas entre ambas terapias (33 vs. 37%, respectivamente) (RR 1,12; IC 95%: 0,68 a 1,84; baja calidad de la evidencia)1,17 (fig. 7a-b).
Figuras 7.1 y 7.2. Terapia fotodinámica vs Criocirugía. Desenlaces: recurrencias a los 3 y 5 años, respectivamente. (Corresponde a los análisis 16.1 y 16.2 de la revisión original en inglés1). Interpretación: Evidencia baja con un solo estudio con alto riesgo de sesgo de reporte para los desenlaces de las recurrencias a 3 y 5 años, respectivamente. Hallazgos no concluyentes. Figura 7.3. Terapia fotodinámica vs Criocirugía. Desenlaces: resultado cosmético evaluado por el paciente y por el investigador. (Corresponde al análisis 16.3 de la revisión original en inglés1). Interpretación: Evidencia baja con un solo estudio con alto riesgo de sesgo de reporte para el resultado cosmético evaluado por parte del paciente y por parte del investigador. Los hallazgos sugieren que la TFD se asocia a mejor resultado cosmético en comparación con la criocirugía. Figura 7.4. Terapia fotodinámica vs Criocirugía. Desenlace: dolor. (Corresponde al análisis 16.4 de la revisión original en inglés1). Interpretación: Evidencia baja con un solo estudio con alto riesgo de sesgo de reporte para para el desenlace de dolor. Intervalo de confianza que atraviesa la unidad por lo que no se tiene si el dolor es mayor o menor con la TFD en esos desenlaces puntuales. Es decir, la evidencia no es concluyente.
En relación con los buenos o excelentes resultados cosméticos por parte del paciente luego de un año, la TFD-MAL pareciera ser mejor que la criocirugía (100 vs. 81,3%, respectivamente) (RR 1,23; IC 95%: 1,07-1,41; moderada calidad de la evidencia)1,17. Por otra parte, en cuanto a los buenos o excelentes resultados cosméticos por parte del investigador luego de un año, la TFD-MAL también pareciera ser mejor que la criocirugía (89 vs. 61%, respectivamente) (RR 1,46; IC 95%: 1,14-1,88; moderada calidad de la evidencia)1,17. (fig. 7c). Wang et al.18 compararon ALA-PDT con crioterapia en 88 participantes con CBCn y CBCs con solo un año de seguimiento, por lo que los autores de la revisión no comentan al respecto de la tasa de recurrencia1,18. Adicionalmente, la TFD-ALA probablemente aumenta los buenos resultados cosméticos al año en comparación con la criocirugía (92,8 vs. 54,1%, respectivamente) (RR 1,72, IC 95% 1,26-2,34; evidencia de moderada).
En referencia al dolor, la TFD-ALA probablemente es más dolorosa que la criocirugía (diferencia de medias: 11,00; IC 95%: -1,12-23,12; evidencia de moderada). En el anterior estudio hubo dos muertes de pacientes no relacionadas con el CBC o el tratamiento. Un paciente del grupo de TFD-ALA refirió dolor irradiado desde el sitio de tratamiento y otro paciente del grupo de criocirugía desarrollo una infección bacteriana1,18 (fig. 7d).
Discusión y conclusionesEste resumen incluyó siete de las 52 comparaciones que incluye la revisión original1.
De acuerdo con la evidencia evaluada, la EQ convencional continúa siendo la terapia más eficaz para el tratamiento de los carcinomas basocelulares (al menos los de bajo riesgo histológico y de localización en zonas de bajo riesgo)1,19. Aunque existe la posibilidad de que la CMM disminuya las recurrencias tumorales a los tres a cinco años y que se relacione con menos efectos adversos, dichos hallazgos no son concluyentes por tratarse de un solo estudio con un IC amplio. Por otra parte, la radioterapia pareciera relacionarse con peores resultados cosméticos y mayores recurrencias en comparación con la EQ, pero la evidencia es baja a favor de escisión quirúrgica pues se basa en un solo estudio con alto riesgo de sesgo debido a problemas con el cegamiento de las intervenciones y con un IC amplio, es decir impreciso.
Entre las modalidades terapéuticas no quirúrgicas, imiquimod parece asociarse a mayores recurrencias en comparación con la EQ, pero es posible que se relacione con mejores resultados cosméticos, aunque los hallazgos no son concluyentes, ya que los desenlaces de disminución de las recurrencias a tres y cinco años se basan en evidencia moderada, con un IC amplio y el desenlace cosmético está soportado por evidencia baja a favor de imiquimod, pues se basa en un solo estudio con riesgo de sesgo debido a problemas con el cegamiento de las intervenciones1,19.
Cuando se compara el imiquimod, ya sea con la terapia fotodinámica con metilaminolevulinato o con el 5-FU, pareciera relacionarse con menor recurrencia tumoral en comparación con ambas terapias, pero aún no se cuenta con evidencia de calidad que indique que alguno de estos tratamientos mejore los resultados cosméticos1,19.
En la comparación entre la EQ y la TFD con MAL, la EQ pareciera asociarse a menores recurrencias del tumor a los tres años, pero de manera similar, los hallazgos de este desenlace se basan en baja calidad de la evidencia. En referencia a los resultados cosméticos, la TFD con MAL pareciera ser mejor que la EQ pero la evidencia que soporta esta aseveración es de calidad moderada por el riesgo de sesgo debido a problemas con el cegamiento de las intervenciones1,19.
Por último, en la comparación entre TFD con MAL vs. la criocirugía, la calidad de la evidencia es baja con un solo estudio a favor de TFD-MAL para la disminución de las recurrencias a tres y cinco años, y de manera similar a las otras intervenciones, la evidencia no es concluyente para los desenlaces de disminución del dolor y el resultado cosmético1,19.
De manera global se puede concluir que la gran mayoría de la evidencia que soporta los resultados presentados para cada una de las intervenciones proviene de estudios individuales que impidieron la realización de una revisión sistemática cuantitativa (mataanálisis), y aunque la mayoría de estos estudios fueron multicéntricos, estos incluyeron tamaños de muestra pequeños, lo que explicaría la amplitud de los IC, además de que algunos tuvieron problemas con el cegamiento, lo que influiría en resultados subjetivos tales como el dolor o la cosmesis. A lo anterior se suma la falta de estandarización que existe en relación con los desenlaces de recurrencia y de resultados cosméticos, lo que en conjunto afecta no solo la validez interna sino también la validez externa y la reproducibilidad de los estudios.
FinanciacionEste trabajo no recibio ninguna financiacion externa para su realizacion.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
Agradecemos al Dr. Hassiel Ramírez por su valioso apoyo en la traducción de la versión original de la revisión Cochrane.
Este artículo se basa en una revisión Cochrane publicada en Cochrane Database of Systematic Reviews (CDSR) 2020, volumen 11, Art. No.: CD003412. DOI: 10.1002/14651858.CD003412.pub3.