Se ha constatado un cambio en la epidemiología del herpes genital en los últimos años con un aumento de la incidencia del virus herpes (VHS) tipo 1. El objetivo de nuestro estudio es analizar las características clínico-epidemiológicas de los pacientes diagnosticados de un herpes genital.
Material y métodosSe diseñó un estudio observacional retrospectivo donde se incluyeron todos los pacientes diagnosticados de herpes genital entre enero de 2016 y enero de 2019 en una Unidad de Infecciones de Transmisión Sexual (ITS) en Valencia, España.
ResultadosSe diagnosticaron 895 ITS, de las cuales 126 fueron un herpes genital (14%), 68 (54%) en mujeres y 58 (46%) en hombres. En 110 de ellos (87,3%) se confirmó el herpes genital por la detección de ADN viral por técnicas moleculares. Se diagnosticaron 52 casos de VHS tipo 1 (47,3%) y 58 casos de VHS tipo 2 (52,7%). En el 69,5% de los hombres se detectó el VHS tipo 2, mientras que en el 59,3% de las mujeres se detectó el VHS tipo 1. La edad media de las mujeres diagnosticadas de VHS tipo 1 fue de 26 años, mientras que la de las mujeres diagnosticadas de VHS tipo 2 fue de 34 años (p=0,015). Las recurrencias de las lesiones en los pacientes con VHS tipo 1 y VHS tipo 2 fue del 13% y del 40%, respectivamente.
ConclusiónDestacamos un aumento de la prevalencia del VHS tipo 1 en nuestro medio como agente causante de herpes genital, especialmente en mujeres jóvenes. Esto tiene un valor pronóstico importante dado el menor riesgo de recurrencias que tiene.
The epidemiology of genital herpes has changed in recent years with an increase in the incidence of herpes simplex virus type 1 (HSV-1) infection. The aim of this study was to analyze the clinical and epidemiological characteristics of patients diagnosed with genital herpes.
Material and methodsA retrospective observational study was designed. All patients diagnosed with genital herpes between January 2016 and January 2019 in a Sexually Transmitted Infections Unit (ITS) in Valencia, Spain, were included.
ResultsWe identified 895 STI diagnoses. Of these, 126 (14%) were genital herpes; 68 (54%) of these cases were in women and 58 (46%) in men. Diagnosis was confirmed by molecular detection of HSV DNA in 110 cases (87.3%). Of these, 52 were cases of HSV-1 infection (47.3%) and 58 were HSV-2 infection (52.7%). HSV-2 was more common in men (69.5%), while HSV-1 was more common in women (59.3%). In the subgroup of women, mean age at diagnosis was 26 years for HSV-1 and 34 years for HSV-2 (P=.015). Recurrent genital herpes rates were 13% for HSV-1 and 40% for HSV-2.
ConclusionsThere has been an increase in the number of cases of genital herpes caused by HSV-1 in our setting, with young women in particular being affected. This has important prognostic implications because genital herpes caused by HSV-1 is less likely to recur.
El herpes genital es la segunda infección de transmisión sexual (ITS) más frecuente en el mundo por detrás del condiloma acuminado y la primera causa de úlcera genital en la población sexualmente activa de nuestro medio1. Históricamente, el virus herpes simple (VHS) tipo 1 se ha asociado con la enfermedad mucocutánea oral y el VHS tipo 2 con la infección genital. Sin embargo, en estudios recientes se indica claramente un cambio en la epidemiología del herpes genital en los últimos años2.
El objetivo de nuestro estudio fue analizar las características clínico-epidemiológicas de los pacientes diagnosticados de herpes genital y detectar la prevalencia de VHS tipo 1 y VHS tipo 2 en nuestro medio.
Material y métodosSe diseñó un estudio observacional descriptivo a partir de los datos recogidos de forma prospectiva mediante una entrevista estructurada. Se incluyeron todos los pacientes que fueron evaluados en la Unidad de ITS (UITS) del servicio de Dermatología del Hospital General Universitario de Valencia entre enero de 2016 y enero de 2019 y que fueron diagnosticados de herpes genital. El diagnóstico se estableció clínicamente y mediante las siguientes pruebas de laboratorio: test de Tzanck, serologías para herpes simple y pruebas moleculares. Las muestras para estas últimas pruebas se recogieron de las lesiones genitales (vesículas o úlceras) mediante hisopos estériles con punta de algodón, que eran transferidos inmediatamente al medio de transporte vírico y enviados al servicio de Microbiología para la realización de una reacción en cadena de la polimerasa (PCR) para la detección de ADN viral.
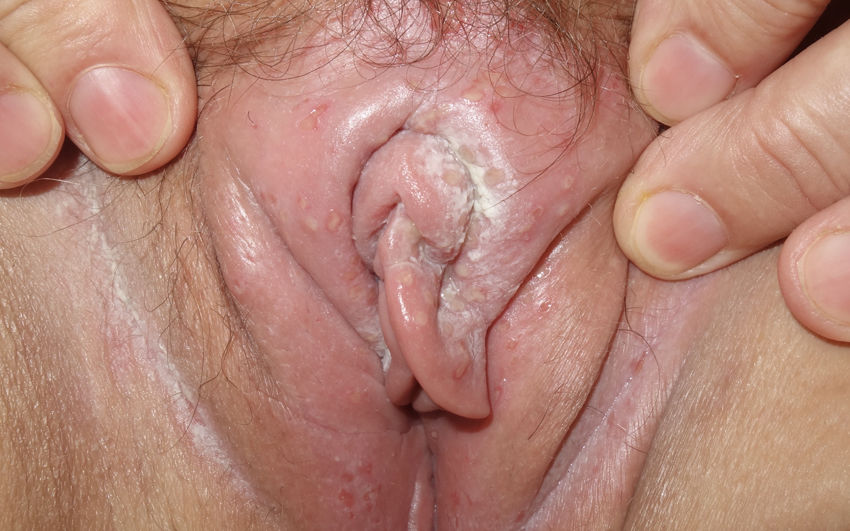
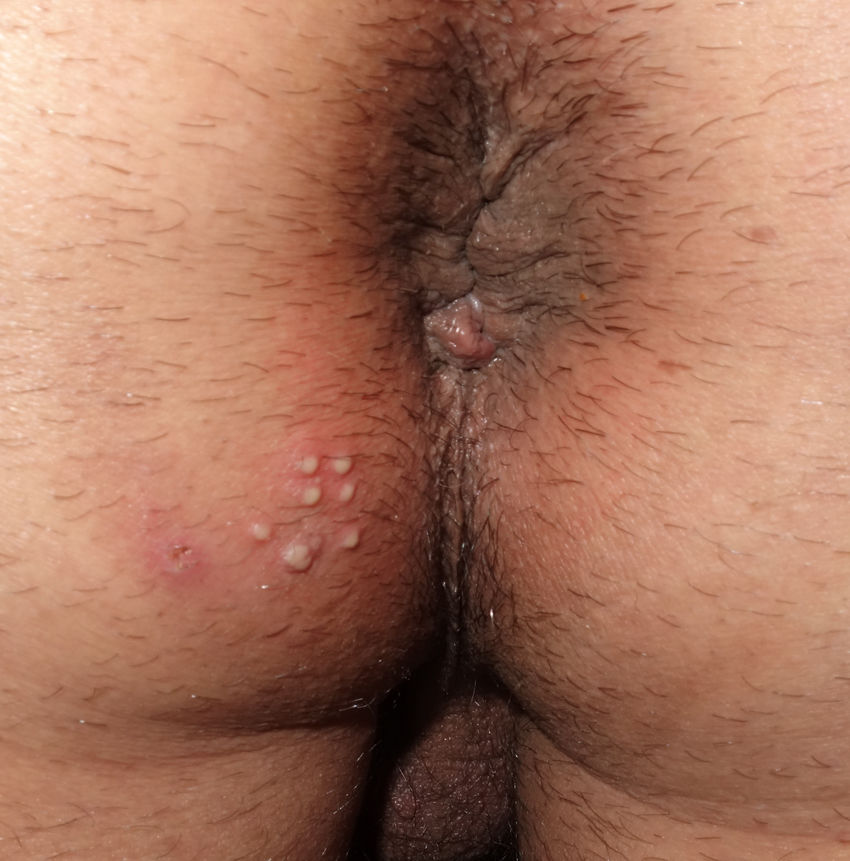
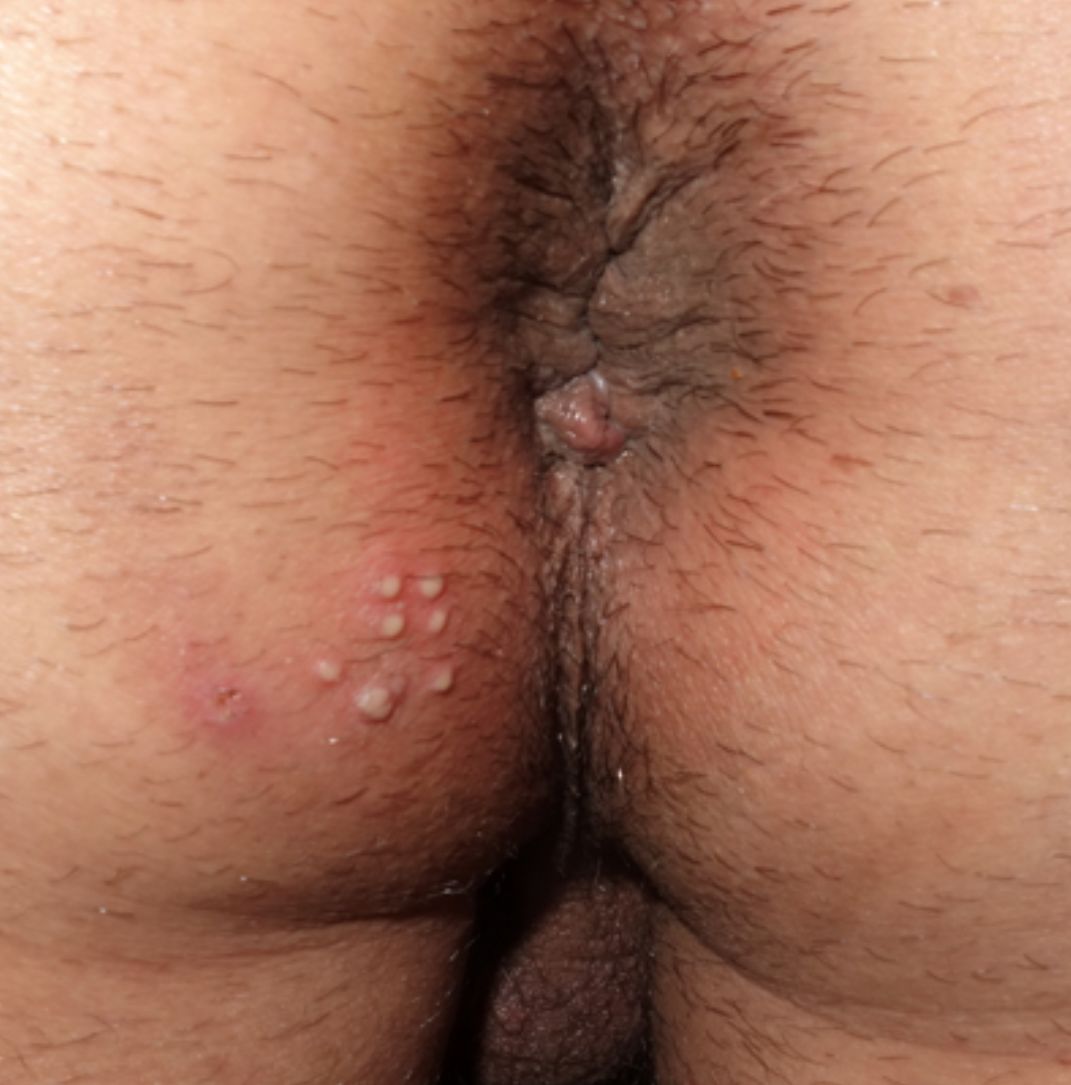
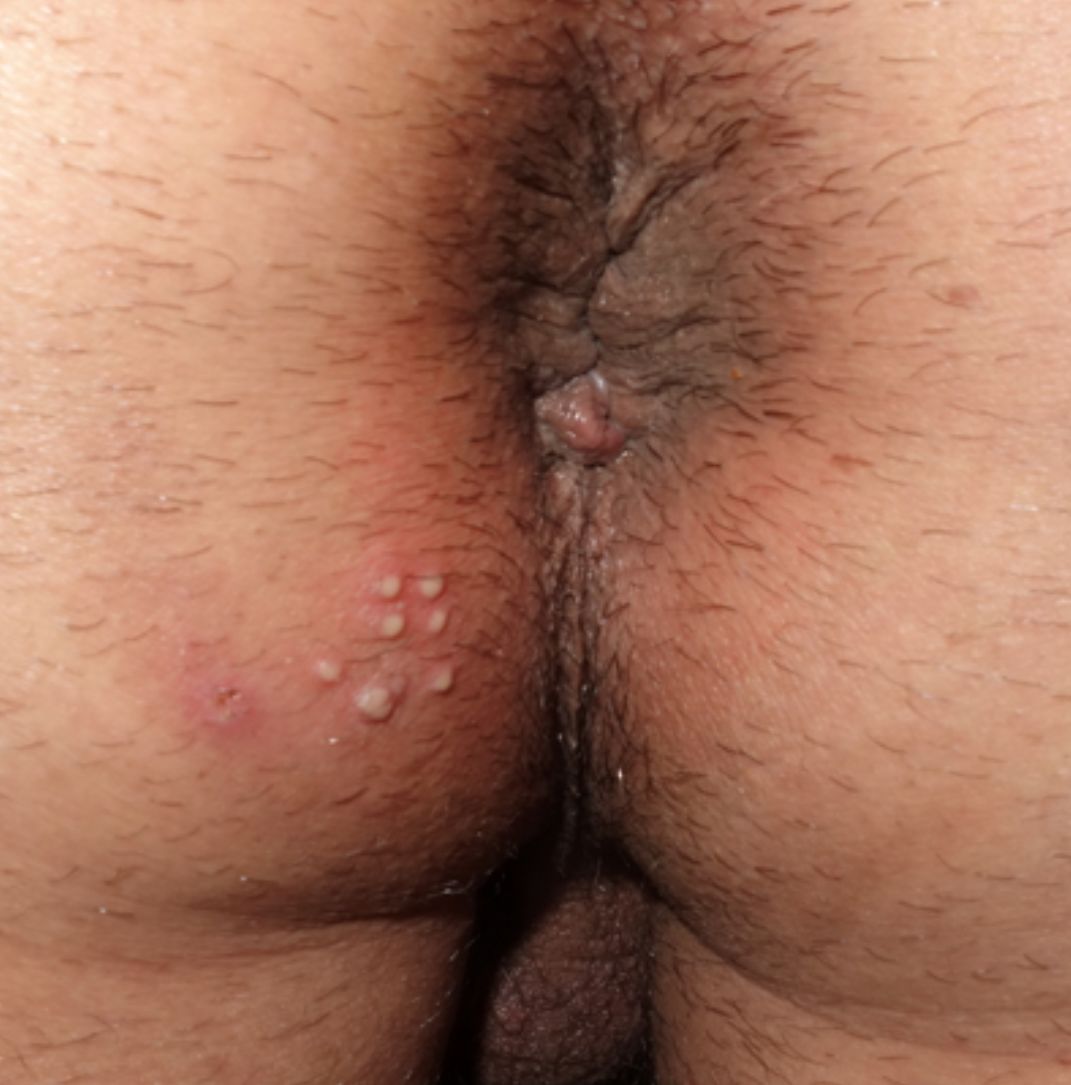
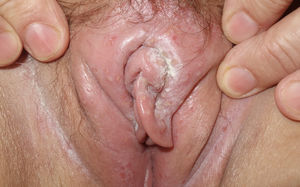
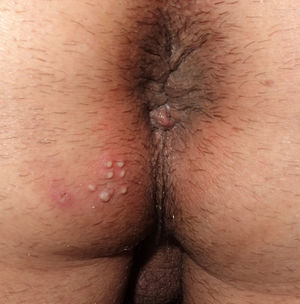
Las variables analizadas fueron: el sexo, la edad, la orientación sexual, la nacionalidad, el motivo de consulta, la localización de las lesiones, la puerta de entrada a la UITS, las ITS previas, el tabaquismo, la presencia o no de virus de la inmunodeficiencia humana (VIH), la recurrencia de las lesiones, la realización de sexo oral con o sin protección y la presencia de lesiones en la pareja o las parejas sexuales. La orientación sexual se definió como heterosexual (si habitualmente tenían relaciones sexuales con parejas del sexo opuesto) u homosexual (si en los últimos 12 meses habían tenido relaciones con una pareja del mismo sexo). Los motivos de consulta se clasificaron en «úlcera genital» (fig. 1) o «vesículo-pústulas» (fig. 2). La localización de la infección por VHS se clasificó en «anal/perianal» o «genital». «Anal/perianal» comprendía el ano y la nalga, mientras que «genital» comprendía el pene, el meato uretral, el escroto, y el pubis para los hombres y la vulva (los labios mayores y los menores) y el pubis para las mujeres. Los pacientes podían acceder a nuestra UITS a través de Urgencias Dermatológicas, derivados por el médico de atención primaria, por el dermatólogo facultativo de área o por otro especialista. Se definió como una enfermedad recurrente la aparición de más de un brote clínicamente evidenciado por un especialista en los últimos 6 meses.
Se realizó un análisis estadístico descriptivo de todas las variables, empleando la media y la desviación estándar (DE) para las variables cuantitativas y los porcentajes para las variables cualitativas. Los contrastes de hipótesis se realizaron empleando la prueba de la Ji cuadrado de Pearson o la prueba exacta de Fisher según procediera. Los datos estadísticos se analizaron mediante el programa SPSS versión 21.0 y se consideró la significación estadística para un valor p<0,05.
ResultadosDesde enero de 2016 hasta enero de 2019 se diagnosticaron 895 ITS, de las cuales 126 fueron un herpes genital (14%). Las características clínico-epidemiológicas de los casos diagnosticados se resumen en la tabla 1. De los 126 casos de herpes genital, 68 (54%) fueron en mujeres y 58 (46%) en hombres. De los 19 pacientes homosexuales, 17 (89,5%) eran hombres que tenían sexo con hombres (HSH), 8 de ellos positivos para el VIH.
Características clínico-epidemiológicas de los casos diagnosticados de herpes genital
| Datos | Número de casos (%) |
|---|---|
| Sexo | |
| Hombre | 58 (46%) |
| Mujer | 68 (54%) |
| Edad media, años±DE | 33,96±13 |
| Orientación sexual | |
| Heterosexual | 107 (84,9%) |
| Homosexual | 19 (15,1%) |
| Nacionalidad | |
| España | 90 (71,4%) |
| Otra | 36 (28,6%) |
| Motivo de consulta | |
| Úlcera genital | 81 (64,3%) |
| Vesículas | 45 (35,7%) |
| Localización de las lesiones | |
| Genital | 103 (81,7%) |
| Anal/perianal | 23 (18,3%) |
| Puerta de entrada a la UITS | |
| Urgencias Dermatológicas | 109 (86,5%) |
| Otro | 17 (13,5%) |
| Tabaquismo | |
| Sí | 38 (30,1%) |
| No | 88 (69,9%) |
| ITS previas | |
| Sí | 39 (31%) |
| No | 87 (69%) |
| Presencia de VIH | |
| Sí | 11 (8,7%) |
| No | 115 (91,3%) |
| Diagnóstico de herpes genital | |
| Clínica compatible+Tzanck positivo | 9 (7,2%) |
| Clínica compatible+IgM herpes positiva | 7 (5,5%) |
| PCR VHS tipo 1 | 52 (41,3%) |
| PCR VHS tipo 2 | 58 (46%) |
| Recurrencia de las lesiones | |
| Sí | 40 (31,7%) |
| No | 86 (68,3%) |
| Sexo oral sin protección reconocido (n=69) | 31 (24,6%) |
| Lesiones de herpes labial en la pareja | 15 (11,9%) |
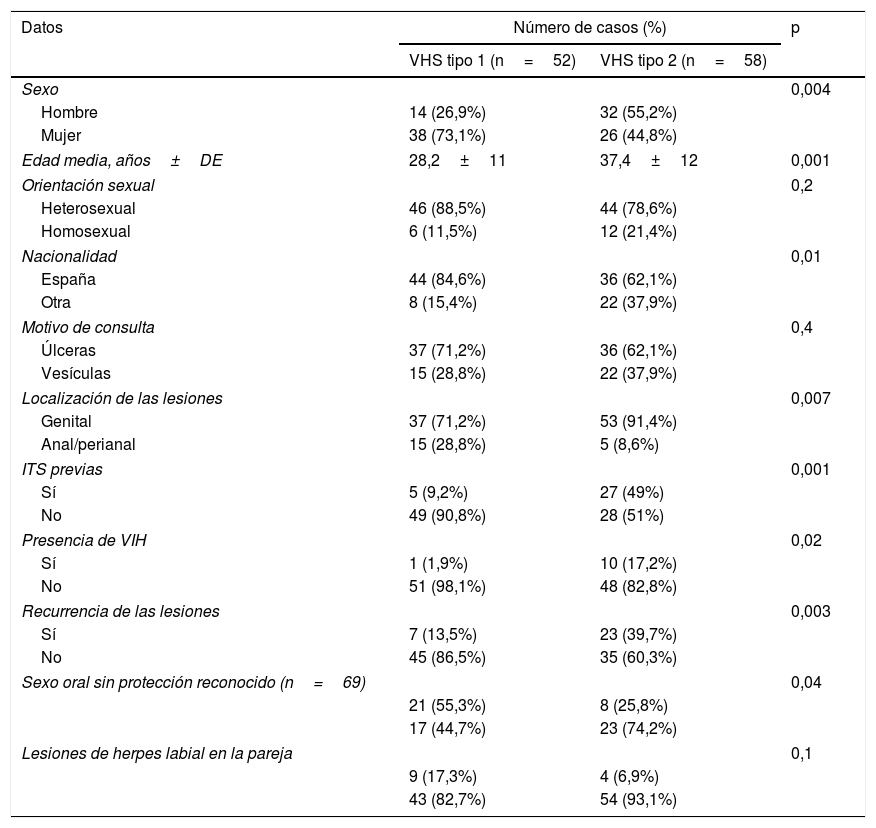
De los 126 pacientes diagnosticados de herpes genital, en 110 de ellos (87,3%) se confirmó el diagnóstico detectando la presencia de ADN viral mediante PCR. Se diagnosticaron 52 casos de VHS tipo 1 (47,3%) y 58 casos de VHS tipo 2 (52,7%). En la tabla 2 se comparan las características clínico-epidemiológicas entre los pacientes diagnosticados de VHS tipo 1 y VHS tipo 2.
Comparación de las características clínico-epidemiológicas entre los pacientes diagnosticados de VHS tipo 1 y VHS tipo 2
| Datos | Número de casos (%) | p | |
|---|---|---|---|
| VHS tipo 1 (n=52) | VHS tipo 2 (n=58) | ||
| Sexo | 0,004 | ||
| Hombre | 14 (26,9%) | 32 (55,2%) | |
| Mujer | 38 (73,1%) | 26 (44,8%) | |
| Edad media, años±DE | 28,2±11 | 37,4±12 | 0,001 |
| Orientación sexual | 0,2 | ||
| Heterosexual | 46 (88,5%) | 44 (78,6%) | |
| Homosexual | 6 (11,5%) | 12 (21,4%) | |
| Nacionalidad | 0,01 | ||
| España | 44 (84,6%) | 36 (62,1%) | |
| Otra | 8 (15,4%) | 22 (37,9%) | |
| Motivo de consulta | 0,4 | ||
| Úlceras | 37 (71,2%) | 36 (62,1%) | |
| Vesículas | 15 (28,8%) | 22 (37,9%) | |
| Localización de las lesiones | 0,007 | ||
| Genital | 37 (71,2%) | 53 (91,4%) | |
| Anal/perianal | 15 (28,8%) | 5 (8,6%) | |
| ITS previas | 0,001 | ||
| Sí | 5 (9,2%) | 27 (49%) | |
| No | 49 (90,8%) | 28 (51%) | |
| Presencia de VIH | 0,02 | ||
| Sí | 1 (1,9%) | 10 (17,2%) | |
| No | 51 (98,1%) | 48 (82,8%) | |
| Recurrencia de las lesiones | 0,003 | ||
| Sí | 7 (13,5%) | 23 (39,7%) | |
| No | 45 (86,5%) | 35 (60,3%) | |
| Sexo oral sin protección reconocido (n=69) | 0,04 | ||
| 21 (55,3%) | 8 (25,8%) | ||
| 17 (44,7%) | 23 (74,2%) | ||
| Lesiones de herpes labial en la pareja | 0,1 | ||
| 9 (17,3%) | 4 (6,9%) | ||
| 43 (82,7%) | 54 (93,1%) | ||
En el 69,5% de los hombres se detectó el VHS tipo 2, mientras que en el 29,5% de ellos se detectó un VHS tipo 1. La edad media (±DE) al diagnóstico fue de 37 años (±11). La edad media (±DE) de los hombres diagnosticados de VHS tipo 1 fue de 32 años (±13), significativamente menor que la de los hombres diagnosticados de VHS tipo 2, que fue de 39 años (±10) (p=0,048). En el 59,3% de las mujeres se detectó el VHS tipo 1, mientras que en el 40,7% de ellas se detectó un VHS tipo 2. La edad media (±DE) de diagnóstico fue de 31 años (±13), con diferencias significativas con respecto a los hombres (p=0,0069). La edad media (±DE) de las mujeres diagnosticadas de VHS tipo 1 fue de 26 años (±11), significativamente menor que la de las mujeres diagnosticadas de VHS tipo 2, que fue de 34 años (±13) (p=0,015). En 9 casos el diagnóstico se realizó en menores de edad (rango 13-17 años), detectándose en 7 casos un VHS tipo 1 y en 2 casos un VHS tipo 2.
DiscusiónEn los 3 años que duró nuestro estudio se diagnosticaron 126 casos de herpes genital, un 14% de todas las ITS diagnosticadas durante este tiempo. Esta prevalencia es similar a la publicada por Vall Mayans et al. de la UITS del Instituto Catalán de la Salud entre julio de 2001 hasta junio de 2002. Durante el período de su estudio se diagnosticaron un total de 750 ITS, siendo un 10% herpes genitales3. Sin embargo, es una prevalencia mucho mayor en comparación con la publicada por Moreno-Ribera et al. del Hospital Clínic de Barcelona desde 2010 hasta 2013, donde diagnostican 28 casos de herpes genital entre los 835 pacientes atendidos (3,3%). En este último estudio, se diagnosticaron 18 casos de VHS tipo 2 (64,3%) y 10 casos de VHS tipo 1 (35,7%)4, diferencias ligeramente más amplias en comparación con nuestros datos. El porcentaje de úlceras herpéticas fue similar en HSH y heterosexuales en este último trabajo4, lo cual difiere con nuestro estudio donde la proporción de pacientes homosexuales con herpes genital es únicamente del 15,1%. Estas diferencias pueden deberse principalmente a un sesgo de selección, dado que la población de referencia de la UITS de su centro incluye un área de Barcelona que se ha orientado al comercio especializado y a los locales de ocio nocturno para HSH, por lo que cuentan con una elevada población homosexual y VIH positivo4. Una mayor prevalencia de VHS tipo 2, el cual tiene más riesgo de recidivas, justifica que los pacientes consulten por lesiones clínicas diferentes a sus recidivas habituales.
La PCR detectó ADN de VHS en el 87,3% de casos diagnosticados clínicamente, un porcentaje similar al de otros estudios, donde se estima una positividad de alrededor del 83%2. Probablemente este valor sería mayor ya que no se llegó a solicitar en todos los pacientes. Aproximadamente el 47% y el 53% de los casos con PCR positiva se debieron al virus VHS tipo 1 y al VHS tipo 2, respectivamente. Mathew et al. en Kerala, al sur de la India, analizaron 40 pacientes en un año detectando el VHS tipo 1 en el 58% de casos y el VHS tipo 2 en el 42% de los casos de herpes genital2. Comparando con un estudio también realizado en la India entre 2010 y 2011 donde se detectó VHS tipo 1 en el 32,2% de casos5, se observa que existe un aumento de su incidencia.
Este cambio, en la epidemiología del herpes genital también se ha observado en los países más desarrollados en los últimos años, con un aumento del VHS tipo 1. Cowan et al. observaron un aumento en las infecciones genitales debidas al VHS tipo 1 en el Reino Unido, particularmente entre los jóvenes6. La proporción de herpes genital debido a VHS tipo 1 aumentó del 31,4 al 42,8% en Canadá, según Gilbert et al. durante su período de estudio (1997-2005)7. Estudios en Estados Unidos8 y Australia9 también mostraron una prevalencia creciente de VHS tipo 1 en el herpes genital. Las posibles explicaciones de esta tendencia cambiante incluyen cambios en las prácticas sexuales y/o cambios en la patogenicidad viral10. También se ha propuesto un retraso en la adquisición de VHS tipo 1 en la primera infancia, lo que hace que los adultos jóvenes sean más susceptibles a la infección11. Ninguno de nuestros pacientes tuvo una coinfección por VHS tipo 1 y tipo 2, como sí se ha observado en estudios similares5.
En nuestro estudio, el VHS tipo 1 se aisló más frecuentemente en las mujeres jóvenes, en consonancia con los trabajos anteriores, y afectaba más frecuentemente a la zona anal/perianal en comparación con el VHS tipo 2. Tal vez el VHS tipo 2 tenga una patogenicidad con afinidad casi exclusiva por las mucosas, mientras que el VHS tipo 1 pueda afectar por igual tanto a las mucosas (orolabial, mucosa vulvar, glande) como al epitelio ortoqueratósico (zona perianal).
Aproximadamente, solo el 9% de los pacientes diagnosticados de infección genital por VHS tipo 1 presentan una historia de ITS previa, frente a casi el 50% de los pacientes diagnosticados de VHS tipo 2 genital, incluyendo VIH previo. Mathew et al. indican que alrededor del 79% de los pacientes con infección por VHS tipo 2 tienen múltiples parejas sexuales, siendo un factor de riesgo para la adquisición de este virus2. La infección por VHS tipo 2 también se ha relacionado con un riesgo 3 veces mayor de VIH adquirido sexualmente. La alteración de la mucosa causada por úlceras genitales favorece la adquisición del VIH al proporcionar una puerta de entrada12.
Las recurrencias de las lesiones en los pacientes con VHS tipo 1 y VHS tipo 2 en nuestra serie fue aproximadamente del 13% y del 40%, respectivamente. Esto concuerda con la mayor parte de la literatura reportada donde se informa que el VHS tipo 2 es la causa más común de herpes genital recurrente2. Sin embargo, nuestros porcentajes son menores que en otras series publicadas, donde se estima que alrededor del 70-90% de las personas con VHS tipo 2 y del 20-50% con VHS tipo 1 genital tendrán una recurrencia11. Al ser un estudio enmarcado dentro de la práctica clínica habitual, tal vez algunos pacientes han podido tener recurrencias que no hayan sido valoradas por nuestra UITS y, por tanto, no han sido reportadas. Esta tendencia más baja de reactivaciones para el VHS tipo 1 es de importancia pronóstica para los pacientes, evitando un seguimiento a largo plazo y un alto grado de malestar psicológico, por lo que deberíamos implementar el uso de PCR de forma rutinaria ante la sospecha clínica de herpes genital.
Más de la mitad de los pacientes diagnosticados de herpes genital por VHS tipo 1 reconocieron prácticas sexuales receptivas de sexo oral sin protección, frente al 25% de los pacientes diagnosticados de herpes genital por VHS tipo 2. En otros trabajos, todos los pacientes con infección por VHS tipo 1 admiten un contacto orogenital2. Tales diferencias tal vez se encuentren en el modo de preguntar estas prácticas, ya que muchas de estas consultas se realizan a través de Urgencias dermatológicas en lugar de en una visita en las consultas externas, además de que no siempre son valorados por un dermatólogo dedicado exclusivamente a ITS. El aumento de la práctica del sexo orogenital y el uso prácticamente exclusivo del preservativo para prácticas vaginales y/o anales podrían explicar la tendencia al alza del VHS tipo 1 en el herpes genital. Además, más del doble de estos pacientes reconocen lesiones de herpes labial en sus parejas sexuales en comparación con aquellos a los que se les detecta un VHS tipo 2, lo que puede ayudar al diagnóstico. Esta transmisión orogenital también explica la aparición del herpes genital dentro de relaciones sexualmente estables donde no ha habido otra pareja dado que el desprendimiento subclínico de VHS tipo 1 de la cavidad oral estaba bien documentado. Cabe destacar que el riesgo de transmisión a una pareja es mayor durante los períodos de brote, cuando hay lesiones visibles, aunque también puede transmitirse durante los períodos asintomáticos13.
Como conclusión, cabe destacar el aumento de la prevalencia del VHS tipo 1 como agente causante de herpes genital, especialmente en mujeres jóvenes. Esto tiene un valor pronóstico importante dado el menor riesgo de recurrencias, por lo que se debería implementar el uso de PCR de forma rutinaria ante la sospecha clínica de herpes genital. Este cambio en la epidemiología es secundario principalmente al aumento de las prácticas sexuales orales sin protección, por lo que se debe incidir en el potencial riesgo de transmisión del VHS tipo 1 de localización labial a genital, incluso sin lesiones clínicas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.