Una mujer de 36 años de edad acudió con lesiones cutáneas y pérdida de sensación en el pie izquierdo, de dos años de evolución. Tenía nacionalidad brasileña, pero vivía en Portugal desde hacía 17 años.
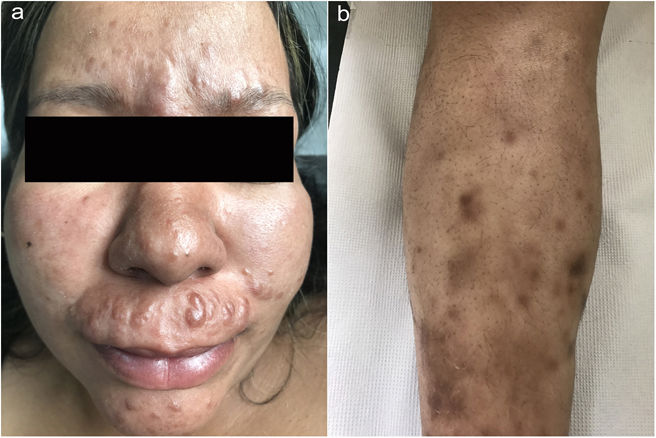
Exploración físicaLa exploración física reveló múltiples lesiones eritematosas o pápulo-nodulares marrones con consistencia firme en el labio superior, región interciliar, mentón y dorso nasal, con distribución bastante simétrica. La infiltración difusa de la región malar le confería el aspecto de facies leonina. (fig. 1a) Los múltiples nódulos subcutáneos con hiperpigmentación de la piel circundante se distribuían simétricamente en las espinillas (fig. 1b). En el examen neurológico documentamos reducción de la sensibilidad táctil, térmica y dolorosa en el pie izquierdo, sin haces nerviosos ni deformaciones óseas palpables.
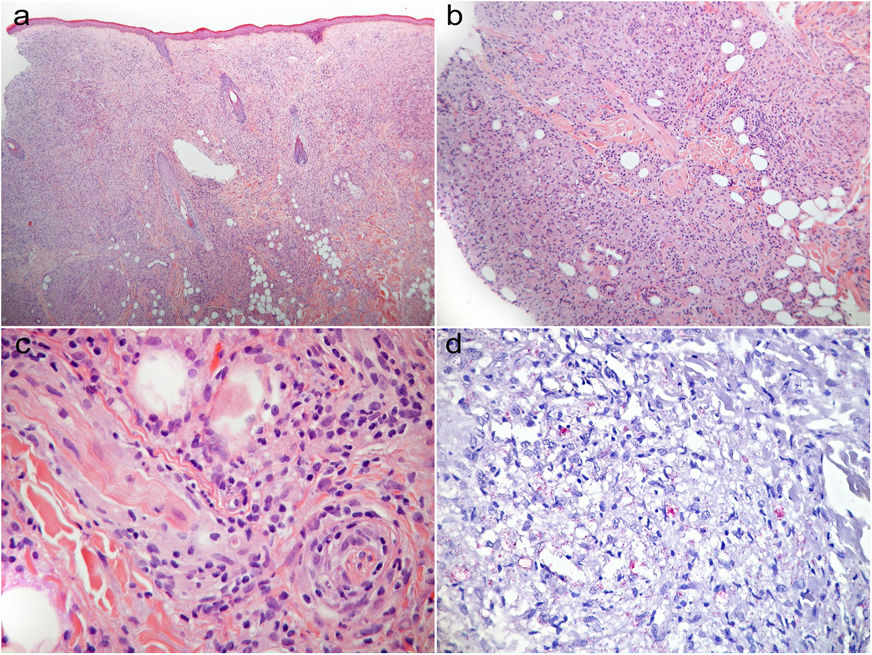
Histopatología y diagnósticoLa biopsia cutánea reveló un infiltrado dérmico difuso con tropismo periecrino y perineural, predominantemente de histiocitos espumosos (fig. 2a-c). La tinción de Fite-Faraco reveló numerosos bacilos intracelulares, formando grupos dispersos (fig. 2d), lo cual nos llevó a diagnosticar lepra multibacilar.
(a) Infiltrado difuso, pálido, dérmico que se expande a la zona más superficial de la dermis (zona de Grenz), compuesto predominantemente de histiocitos espumosos. (b, c) Tropismo periecrino y perineural del infiltrado. (d) Conglomerados múltiples de bacilos (globis). (a-c) H&E, (a) x 40, (b) x 100, (c) x 400; (d) tinción de Fite-Faraco, x 200.
Cuál es el diagnóstico?
DiagnósticoEnfermedad de Hasen.
TratamientoSe inició terapia multifarmacológica de acuerdo con el programa de la Organización Mundial de la Salud (rifampicina 600 mg mensuales, clofazimina 300 mg mensuales y 50 mg diarios, dapsona 100 mg diarios)1. Se examinó a los familiares cercanos de la paciente, y ninguno de ellos mostró cambios sospechosos. Se observó una notable mejoría de la situación clínica, incluyendo la recuperación parcial de la sensibilidad en las tres primeas semanas de la terapia. Hasta la fecha se han completado siete meses de tratamiento de un total de 12-18 meses.
ComentarioLa enfermedad de Hansen, causada por Mycobacterium leprae, afecta normalmente a la piel y los nervios periféricos, aunque puede tener un amplio rango de posibles manifestaciones clínicas2. Erradicada en Portugal desde los años 80, la enfermedad de Hansen sigue siendo endémica en ciertas regiones de Asia, África, Centroamérica y Sudamérica. Dependiendo del tipo de inmunidad mostrado por el huésped y la intensidad de la respuesta frente a las micobacterias, la enfermedad puede agruparse en dos grandes categorías: lepromatosa y tuberculoide, con formas intermedias entre estos dos polos opuestos3. El periodo de incubación varía considerablemente de cuatro a 10 años y puede durar hasta tres décadas3. En cuanto al tratamiento, los fármacos prometedores futuros incluyen moxifloxacina, claritromicina y rifapentina. Este último tiene mayores concentraciones séricas máximas, una mayor vida media sérica y más actividad bactericida contra M. leprae que rifampicina. De igual modo, moxifloxacina parece ser más bactericida que ofloxacina4,5.
A pesar de ser una enfermedad curable con pronóstico excelente, la investigación y el tratamiento oportunos de la enfermedad de Hansen son esenciales, ya que su situación crónica de lenta progresión puede derivar en mayor deformación e incapacidad estigmatizantes.
Nuestra paciente provenía de un país de riesgo y esta información fue esencial para nuestra sospecha diagnóstica, ya que otras causas de facies leonina incluyen leishmaniasis, linfoma cutáneo y escleromixedema, entre otros6.
Este caso subraya la necesidad de la concienciación sobre las manifestaciones cutáneas de la lepra y nos recuerda que, aunque es rara en los países desarrollados, en el contexto actual de globalización puede seguir presentándose en la clínica de hoy en día.
FinanciaciónNinguno.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.