En el manejo del carcinoma basocelular (CBC) es fundamental conocer los factores de riesgo que predicen un comportamiento más agresivo. Estos factores de riesgo se dividen esencialmente en factores clínicos y en factores histopatológicos. En este trabajo revisamos e ilustramos los hallazgos histopatológicos predictivos de agresividad en el CBC. Dichos factores histopatológicos predictivos de agresividad incluyen las variedades histológicas clásicas de CBC «agresivas»: la morfeiforme, la infiltrativa, la micronodular, la metatípica, la basoescamosa y el CBC con diferenciación sarcomatoide. Pero, aparte de las variedades referidas, existen también 2hallazgos histopatológicos asociados a CBC agresivos, uno bien conocido y reflejado en la literatura, que es la infiltración perineural de filetes nerviosos de más de 0,1mm de diámetro o subdérmicos, y el otro es la extensión subgaleal. La infiltración galeal no está bien reconocida como tal en literatura, pero es un factor predictivo de agresividad importante en el CBC y queremos llamar la atención sobre él.
Familiarity with predictors of more aggressive behavior is crucial to the management of basal cell carcinoma (BCC). Risk factors for aggressive BCC are essentially divided into clinical and histopathologic factors. In this review we examine histopathologic features predictive of aggressiveness in BCC. The morpheaform, infiltrative, micronodular, metatypical, and basosquamous subtypes and BCC with sarcomatoid differentiation are classically considered predictive of aggressive behavior. However, 2 other features associated with aggressive BCC are perineural invasion (invasion of nerves below the dermis or nerves larger than 0.1mm in caliber) and subgaleal extension. While the former is well known and widely described in the literature, the latter is not generally recognized as a risk factor, even though it is predictive of highly aggressive behavior. In this review, we draw attention to its importance.
El carcinoma basocelular (CBC) es el cáncer más frecuente en el humano. Aunque su incidencia global es difícil de calcular, según las últimas estimaciones la incidencia anual en EE. UU. está en torno a 2 millones de casos entre 1998 y 20121-3, lo cual se traduciría en unos 10 millones de casos nuevos de CBC al año en todo el mundo. Es por ello que, aunque es un tumor que en su gran mayoría se comporta con un nivel de agresividad muy bajo —menos del 1% de todos los casos originan destrucción locorregional mutilante o metástasis y excepcionalmente la muerte del paciente— su enorme incidencia global hace que los casos agresivos no deban ser despreciados.
El problema de los CBC que terminan siendo de gran agresividad local o metastásicos es, en muchos casos, la infravaloración de su potencial agresivo, no solo por el paciente, sino por desgracia también muchas veces por el médico, incluso por el dermatólogo.
Los dermatólogos debemos conocer los factores de riesgo que predicen el potencial comportamiento más agresivo de algunos CBC. Estos factores de riesgo se dividen esencialmente en factores clínicos y en factores histológicos. Dentro de los factores clínicos de riesgo en el CBC podemos destacar la localización, con una serie de áreas de alto riesgo (áreas H: high-risk) que recoge la NCCN y que incluyen la zona centrofacial, la periocular, periauricular, el área genital, las manos y los pies. Es curioso que el cuero cabelludo que es reconocido en las 2series clásicas de revisión de CBC metastásicos publicadas4,5 como una zona sobrerrepresentada en este grupo agresivo de CBC no sea incluida como localización de alto riesgo en las guías ni en la mayoría de los textos. Por el contrario, la localización en el cuero cabelludo en el CBC se suele considerar como «zona M» (de riesgo medio). Otros datos clínicos de riesgo del CBC son: el largo tiempo de evolución, los casos descuidados por el paciente o el médico, los casos multirrecidivados, el tamaño mayor de 5cm (CBC «gigantes»), la profundidad de la invasión y especialmente el antecedente de radioterapia previa en la zona afectada. En esta revisión nos vamos a ocupar especialmente de los hallazgos histopatológicos predictivos de agresividad en el CBC e incluyen las variedades histológicas clásicas de CBC «agresivas»: la morfeiforme, la infiltrativa, la micronodular, la metatípica, la basoescamosa y la sarcomatoide por su mayor tendencia a la infiltración local y su asociación a formas recurrentes, localmente avanzadas o a los casos raros de CBC metastásicos. Y revisaremos también 2hallazgos histológicos, uno bien conocido y reflejado en la literatura —incluso posiblemente un poco sobrestimado, como explicaremos más adelante—, que es la infiltración perineural de filetes nerviosos de más de 0,1mm de diámetro o subdérmicos, y el otro es la extensión subgaleal, que no ha sido muy reconocido en la literatura como factor predictivo de agresividad en el CBC y sobre que el que queremos llamar la atención.
Pese a que los dermatólogos tendemos a creer que con la exploración clínica de nuestros pacientes con CBC somos capaces de predecir en buena medida los que corresponden a una variedad histológica agresiva, un trabajo reciente multicéntrico francés con el estudio prospectivo de 2.274 casos7 demostró que el diagnóstico prequirúrgico de formas histológicamente agresivas (que ellos hicieron sinónimo de morfeiformes) solo fue correcto en un 22% de los casos. Por otro lado, no debemos olvidar que se calcula que hasta en un 20% de los casos la biopsia previa por punch de un CBC puede fallar para definir el subtipo histológico predominante con respecto a lo que determina la extirpación completa del mismo tumor. Esto se explica en parte porque en torno a un 40-70% de los CBC no son puros, sino que son mixtos con distintos patrones coexistiendo en un mismo tumor.
Variedades histológicas agresivas de carcinoma basocelularExisten más de 20 variedades histológicas descritas de CBC: superficial, sólida o nodular, morfeiforme, infiltrativo, micronodular, metatípico, basoescamoso, con diferenciación escamosa, queratinizante, adenoide, quístico, pigmentado, queloidiano, infundibuloquístico, fibroepitelioma de Pinkus, con diferenciación sebácea, matricial, de células granulares, de células monstruosas, en anillo de sello, adamantinoide o schwannoide, entre otros. Sin embargo, el 95% de todos los CBC pertenecen a alguna de las 5 variedades más frecuentes que son: la nodular (o sólida) que supone en torno al 70% de los casos, la superficial (10-15%); la morfeiforme (5%); la infiltrativa (5%) y la micronodular (5%).
Con respecto a las variedades descritas como «agresivas» en el CBC debemos destacar que en la revisión más larga publicada hasta la fecha de CBC metastásicos6 se encontró que las variedades morfeiforme e infiltrativa fueron responsables del 19% de los casos metastásicos. Y aún más llamativo es el caso de los CBC metatípicos y basoescamosos, que fueron el origen del 38% de todos los casos metastásicos, lo cual da idea de su potencial agresivo si recordamos que ambas variedades se diagnostican como máximo en un 3% de todos los CBC.
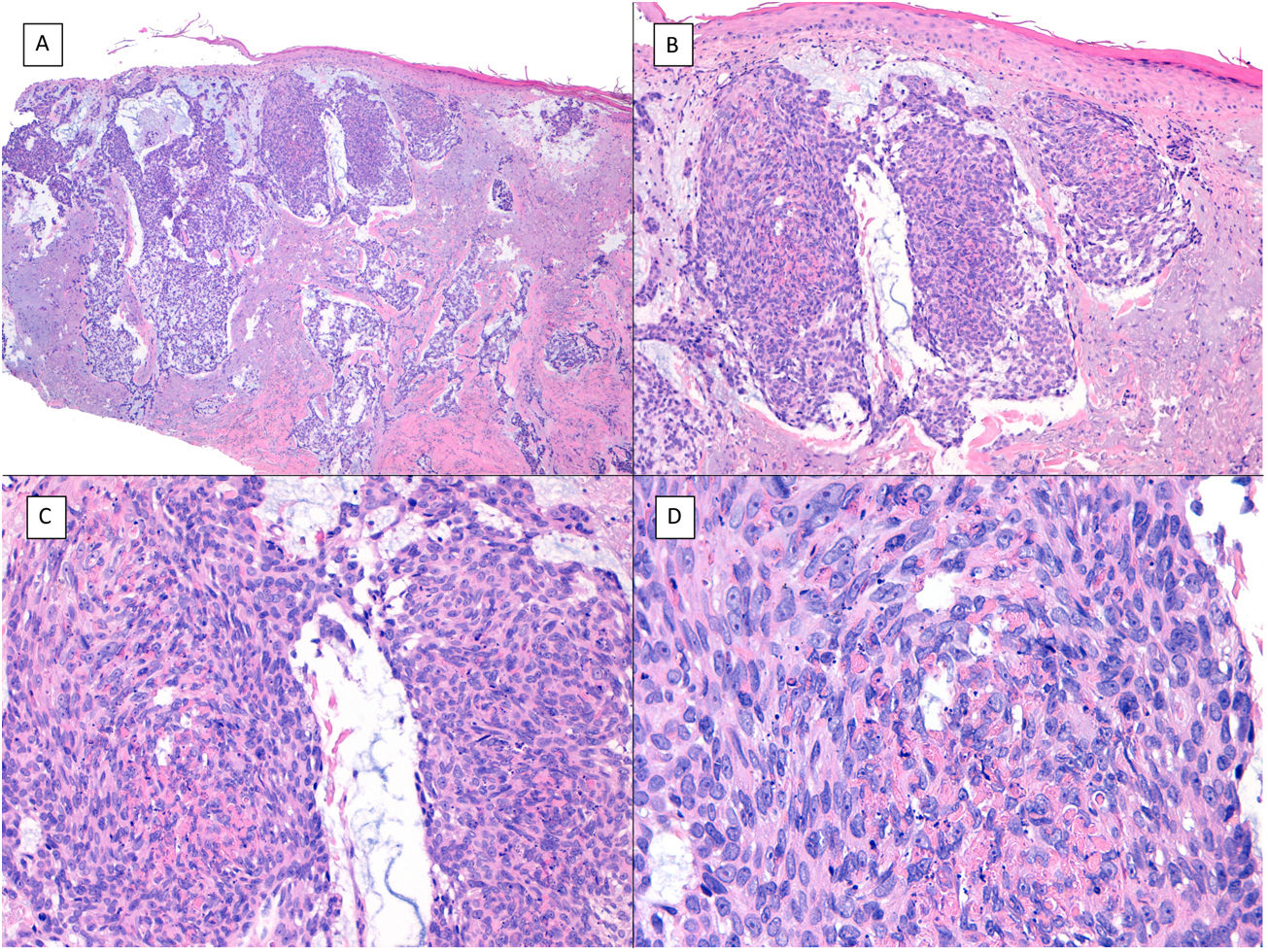
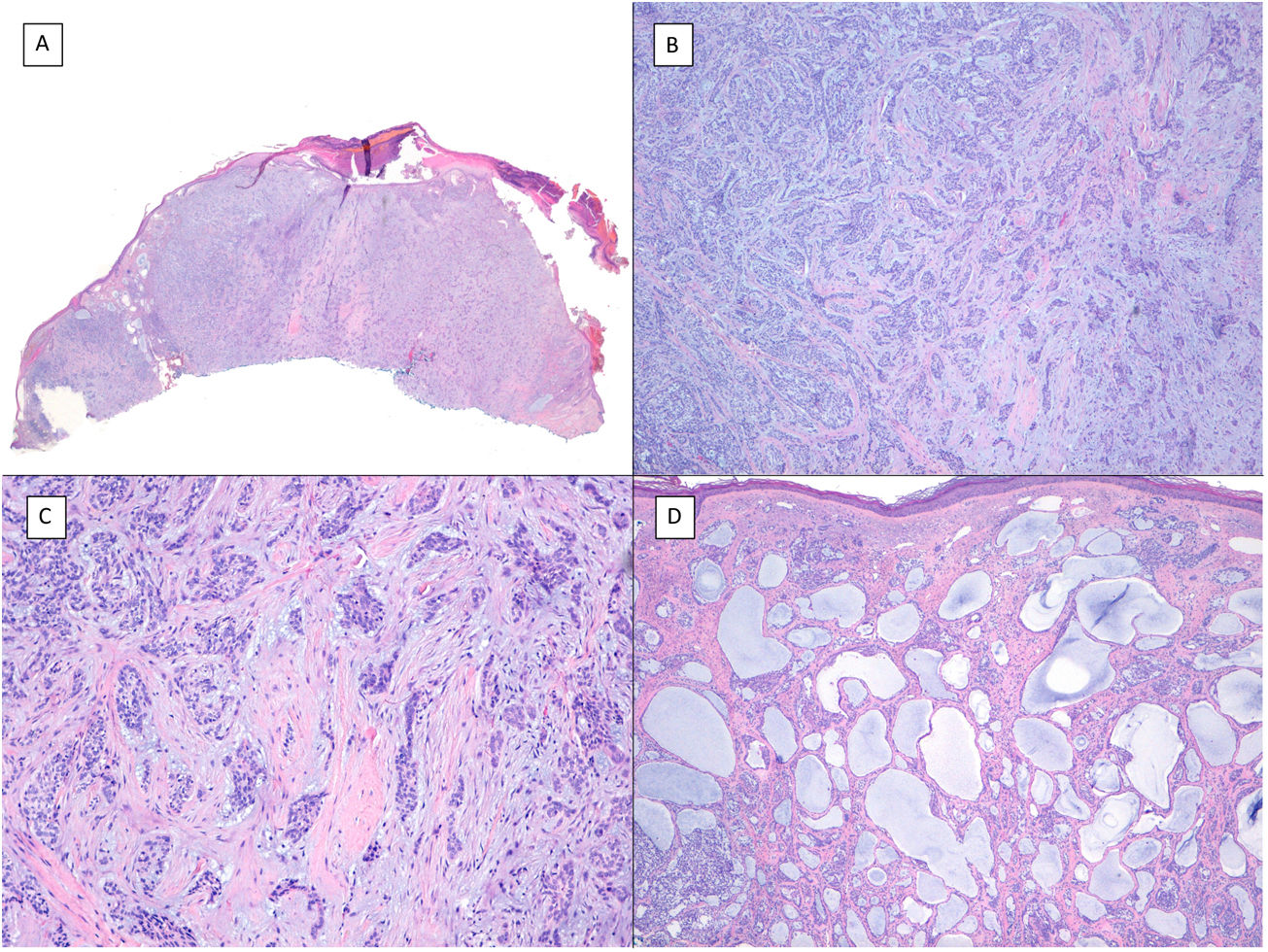
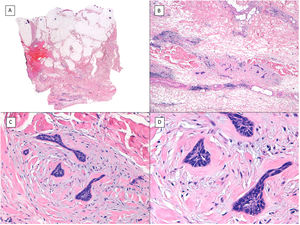
Hay bastante confusión en la literatura con respecto a los términos «metatípico» y «basoescamoso» como variedades del CBC que muchos autores, incluso en textos clásicos de dermatopatología como el de Mckee, consideran directamente sinónimos y usan indistintamente7. Sin embargo, otros autores, incluyendo también textos clásicos de dermatopatología como el de Weedon, distinguen claramente estas 2variedades entre sí. Así, tanto el CBC metatípico como el basoescamoso tienen en común la ausencia de hilera de células columnares en la periferia de sus islotes y pueden tener o no áreas de CBC convencional. Sin embargo, el CBC basoescamoso muestra áreas casi indistinguibles de un carcinoma de células escamosas (fig. 1) que no aparecen en el CBC metatípico. Lo que caracteriza al CBC metatípico es la presencia de agregados de células metatípicas (fig. 2), que son unas células más pálidas y grandes que las de CBC convencional, pero más pequeñas y menos eosinófilas que las del carcinoma de células escamosas8. Así, podríamos definir el CBC metatípico como un CBC «desdiferenciado» que recuerda morfológicamente al tumor de Merkel, mientras que el CBC basoescamoso sería un CBC diferenciado que recuerda a un carcinoma de células escamosas. No obstante, parece que la distinción entre estas 2variedades de CBC no tiene gran repercusión práctica ya que su comportamiento biológico en cuanto a recurrencias y supervivencia es similar8, probablemente por este motivo en el último libro de la Organización Mundial de la Salud de tumores cutáneos se unifiquen las 2bajo el término de carcinoma basoescamoso9. La variedad de CBC metatípico se ha descrito en la literatura en casos de CBC tratado previamente con vismodegib10, y nosotros recientemente lo hemos visto también en casos tratados con sonidegib (datos no publicados).
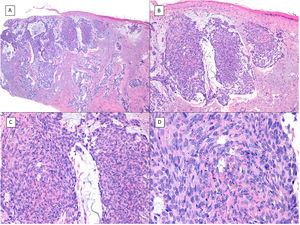
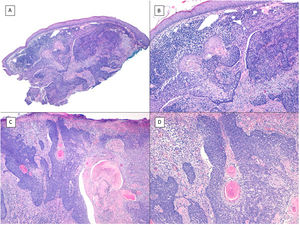
Carcinoma basoescamoso (H&E). A) A pequeños aumentos, se aprecian zonas de CBC infiltrativo con nidos basaloides en la porción profunda de la imagen, mientras que aparecen áreas de con diferenciación escamosa en la porción superficial (×40). B) En dichos nidos no apreciamos la típica hilera de células columnares en la periferia de los islotes propia del CBC convencional (×100). C) Las células tumorales muestran una tinción eosinófila y una morfología fusiforme, más propias del carcinoma epidermoide (×200). D) Detalle de las células de hábito escamoide (×400).
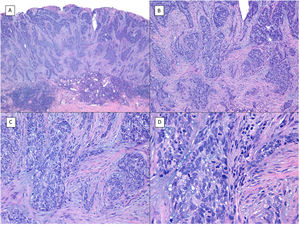
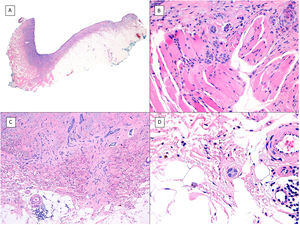
Patrón metatípico de CBC con respuesta parcial tras tratamiento con sonidegib (H&E). A) En la imagen panorámica del punch se aprecia CBC en la mitad superior de la imagen, con marcada reacción inflamatoria en el margen dérmico profundo del tumor (×40). B) Nidos de CBC indiferenciado con reacción estromal desmoplásica con abundante mucina (×100). C) Estos nidos de CBC metatípico carecen de empalizada periférica y no hay grietas de retracción entre el epitelio y el estroma (×200). D) En esta imagen de detalle se aprecia el aspecto típico de las células metatípicas, menos basófilas y más grandes que las del CBC convencional y menos eosinófilas y más pequeñas que las del carcinoma epidermoide (×400).
Los diagnósticos diferenciales más importantes por su repercusión práctica de estas 2variedades de CBC son el carcinoma de células escamosas en el caso del CBC basoescamoso y el tumor de Merkel en el caso del CBC metatípico. En caso de duda la inmunohistoquímica, será de utilidad ya que el carcinoma de células escamosas es negativo para BER-Ep4, que es positivo el en el CBC, y la CK20, que es positiva en el tumor de Merkel y negativa en el CBC.
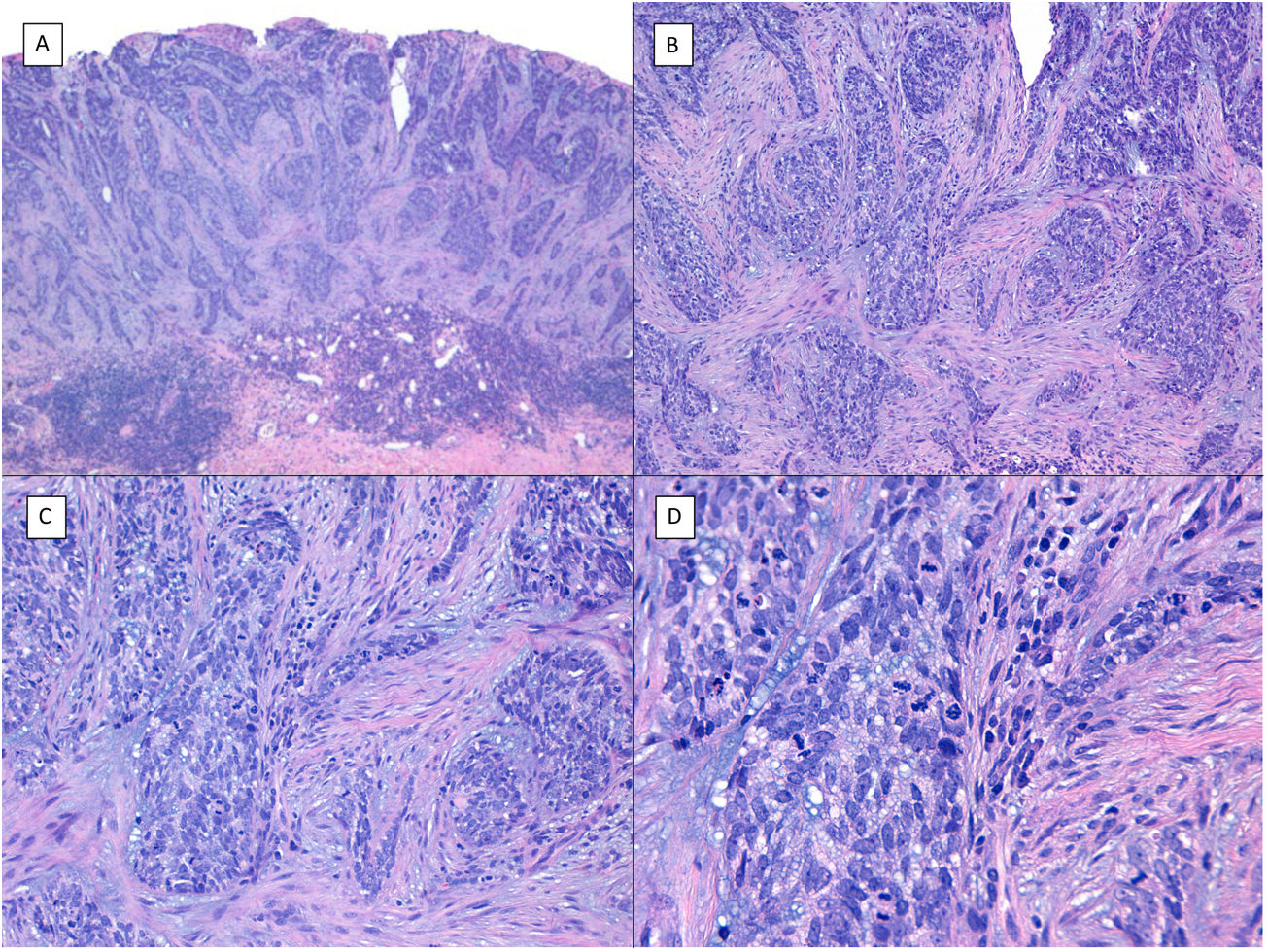
Hay otros 2 términos que pueden originar confusión con los 2 anteriores y que nos podemos encontrar en el informe anatomopatológico que son los de CBC con «diferenciación escamosa» y el CBC «queratinizante» (fig. 3). Estas 2últimas variedades de CBC tienen todas las características propias del CBC convencional, pero muestran áreas dentro del tumor de islotes de células escamosas en el primer caso o de queratinización abrupta de los islotes en el segundo8. Ninguna de estas 2variedades parece implicar un comportamiento más agresivo del CBC en cuestión.
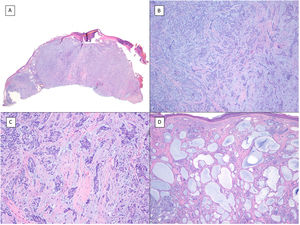
CBC con diferenciación escamosa (A yB) y queratinizante (C y D) (H&E). A) En el CBC con diferenciación escamosa a pequeños aumentos se aprecia un predominio de CBC nodular convencional (×40). B) Focalmente en uno de los nidos tumorales típicamente basaloides se aprecian 2áreas escamosas bien diferenciadas (×100). C) En el CBC queratinizante predominan nidos convencionales de CBC nodular con áreas de necrosis en la mitad derecha (×100). D) A mayores aumentos se aprecian 2focos de queratinización abrupta en uno de los islotes (×200).
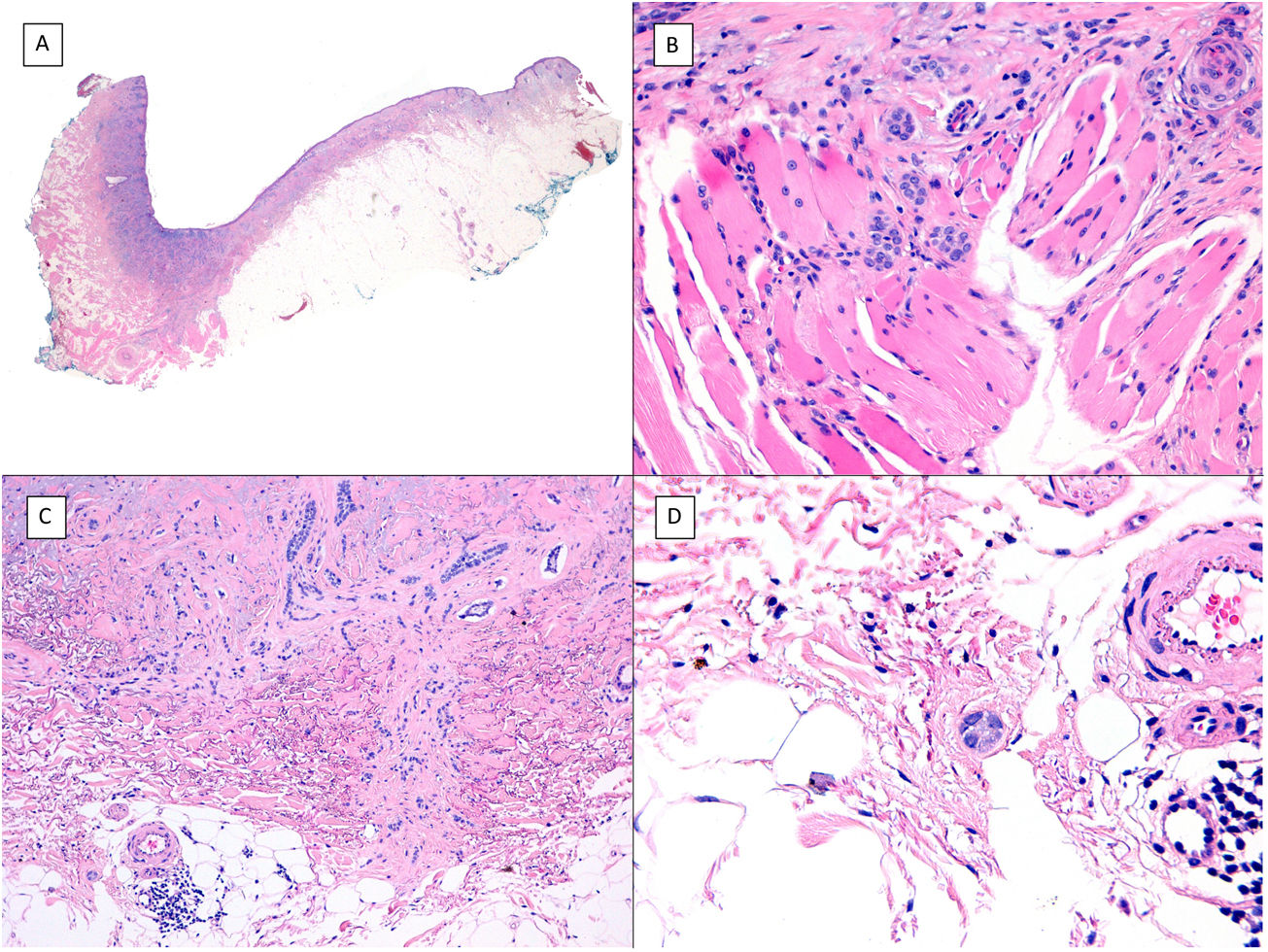
Otra variedad de CBC considerada clásicamente como «agresiva» es la variedad morfeiforme o esclerosante que se caracteriza por la fibrosis prominente del estroma, ocasionalmente casi queloideo y porque los nidos de células basaloides son delgados o pequeños y no muestran empalizada periférica ni grietas de retracción con el estroma (fig. 4). Es una variedad que con frecuencia afecta a la dermis profunda y no es rara la infiltración perineural. Clínicamente se suele corresponder con placas de aspecto seudocicatricial, aunque esto puede fallar como ya hemos comentado7.
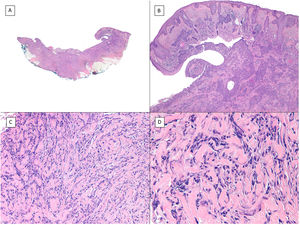
Patrón infiltrativo/morfeiforme (H&E). A) En la visión del «debulking» previo a la cirugía de Mohs se aprecia un tumor que infiltra en profundidad alcanzando masivamente la hipodermis (×10). B) En la porción más superficial del tumor hay áreas de CBC nodular convencional (×40). C. En las áreas profundas del mismo tumor predominaba el patrón infiltrativo y morfeiforme. Estas áreas muestran cómo las células tumorales se disponen en hileras o en nidos estrechos y alargados inmersos en un estroma densamente colágeno (×200). D) Detalle del patrón morfeiforme en el que se aprecia un colágeno denso en bandas gruesas, casi queloideo (×400).
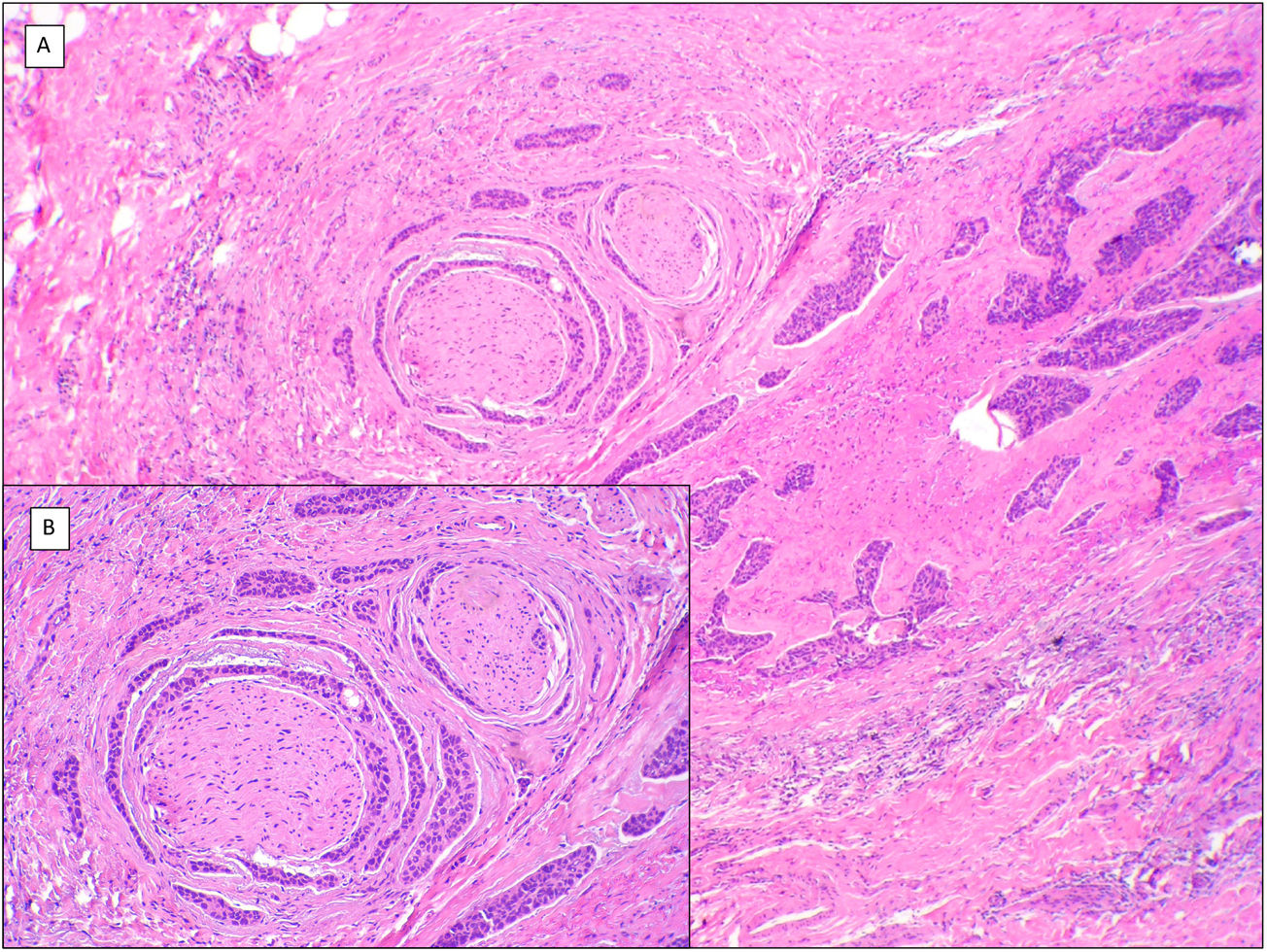
La variedad de CBC infiltrante se parece a la variedad morfeiforme en la presencia de nidos alargados y a veces muy pequeños, sin hilera en empalizada ni grietas entre los islotes epiteliales y el estroma, pero no asocia el estroma fibrótico del CBC morfeiforme. Con relativa frecuencia el CBC infiltrante asocia áreas de CBC morfeiforme unas veces o convencional nodular en superficie otras, lo que puede llevar a infravalorarlo en la biopsia inicial si esta es superficial. Es curioso que la presencia de patrones histológicos mixtos (fig. 5) se ha relacionado en la literatura con la probabilidad aumentada de existencia de extensión subclínica11,12.
Patrón mixto (H&E). A) CBC con un patrón predominantemente infiltrativo y morfeiforme y zonas adenoides en la mitad izquierda del tumor (×10). B) Patrón infiltrativo/morfeiforme con islotes epiteliales pequeños y alargados (×100). C) Detalle de patrón morfeiforme con nidos epiteliales infiltrativos y reacción desmoplásica del estroma (×200). D) Detalle de la porción adenoide del mismo tumor, con espacios quísticos rellenos de mucina (×200).
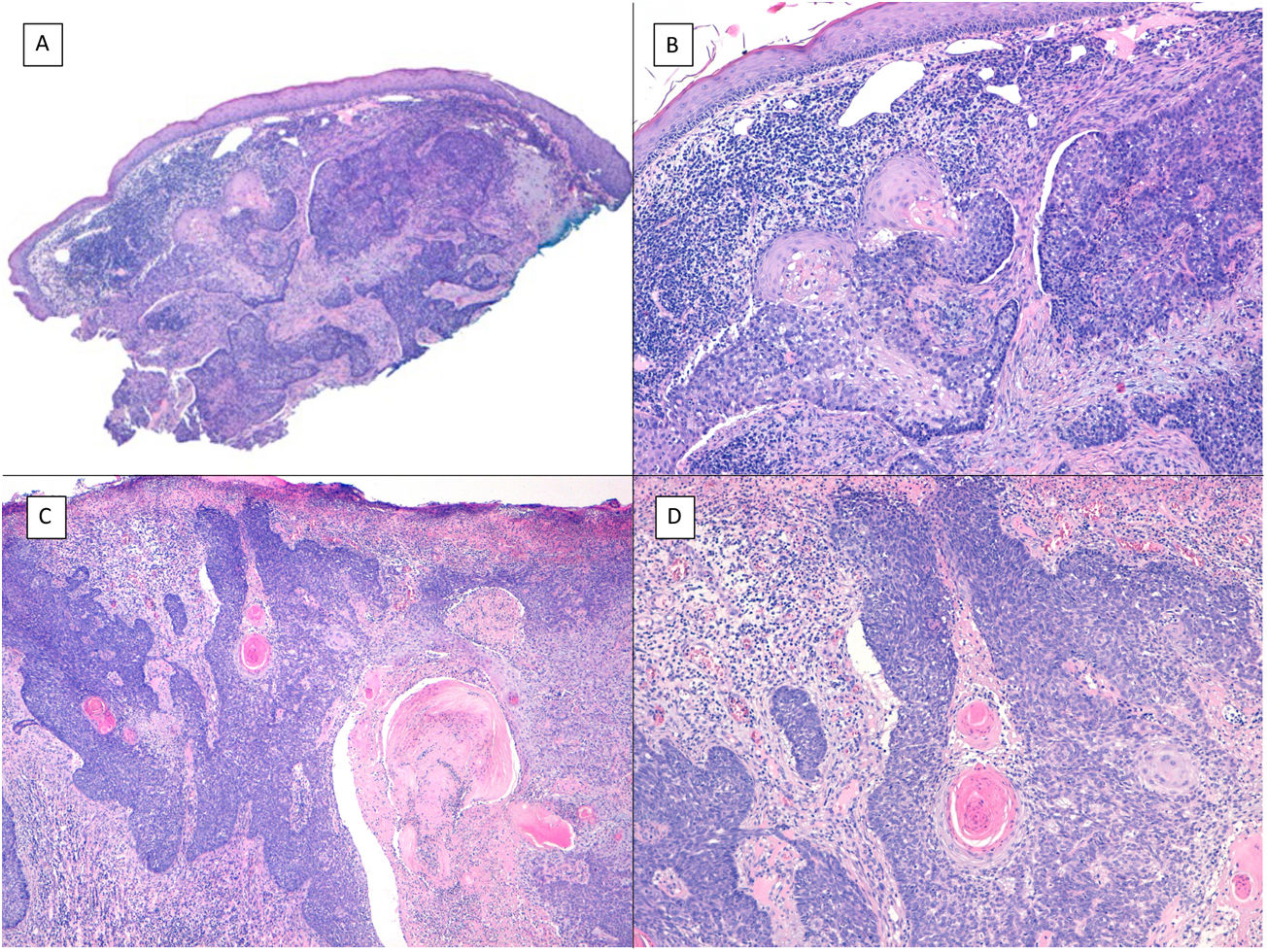
Otra variedad histológica de CBC «agresiva» que debemos mencionar es la variedad micronodular, que es una variedad de CBC peculiar constituida al menos en un 50% por pequeños islotes epiteliales basaloides redondeados sin hilera en empalizada en la periferia de los islotes ni grietas de retracción entre el epitelio y el estroma. Esta variedad de CBC muestra una capacidad de infiltración histológica muy superior a lo que sugiere la clínica y en nuestra experiencia asienta con frecuencia en el área perinasal. Los islotes del CBC micronodular suelen ser muy poco cohesivos en la periferia del tumor (fig. 6), de modo que esto sumado al pequeño tamaño de dichos islotes (menor de 0,15mm) puede dificultar la obtención de unos márgenes libres de tumor fiables, incluso con cirugía de Mohs en congelación.
Patrón micronodular (H&E). A) CBC localizado en el surco nasogeniano y mejilla con un patrón micronodular que afecta preferentemente a la dermis con puntos de extensión a la hipodermis y al músculo estriado (×10). B) Detalle de los nidos pequeños y redondos típicos de esta variedad de CBC infiltrando el músculo estriado (×200). C) Imagen de la extensión hacia la hipodermis del mismo tumor (×100). D) Detalle de la figura C en el que se aprecia un nido diminuto alejado del tumor primario, demostrando el carácter discohesivo de la periferia del CBC micronodular (×400).
La última variedad de CBC «agresivo» es la variedad sarcomatoide, en la que el componente mesenquimal del CBC consiste en un sarcoma pleomórfico, un osteosarcoma, un condrosarcoma, un leiomiosarcoma o un rabdomiosarcoma. Parece que el componente epitelial (el CBC) y el mesenquimal (el sarcoma) tienen un perfil de cambios cromosómicos similar, lo que apoya el origen común pero divergente de ambos componentes.
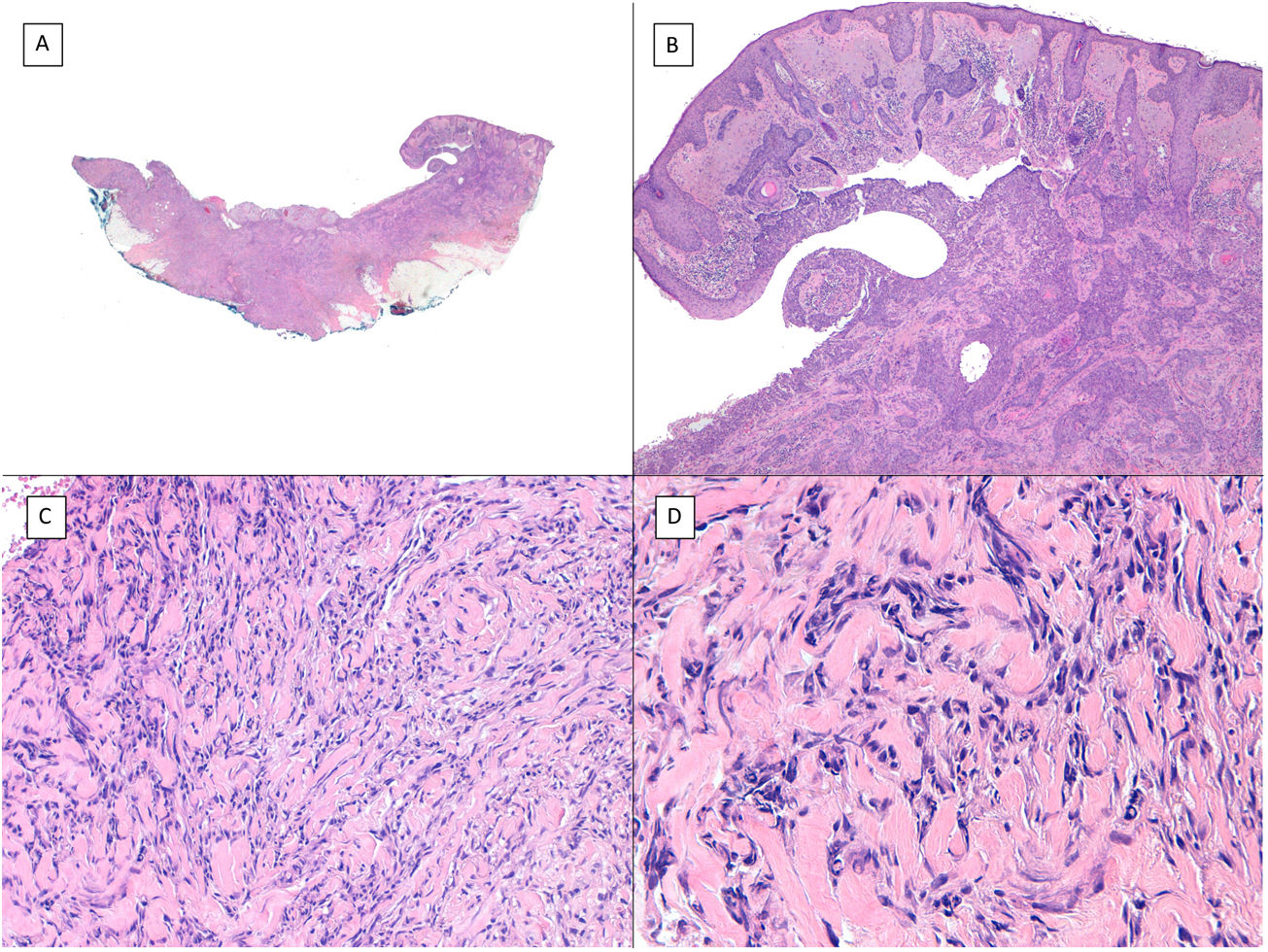
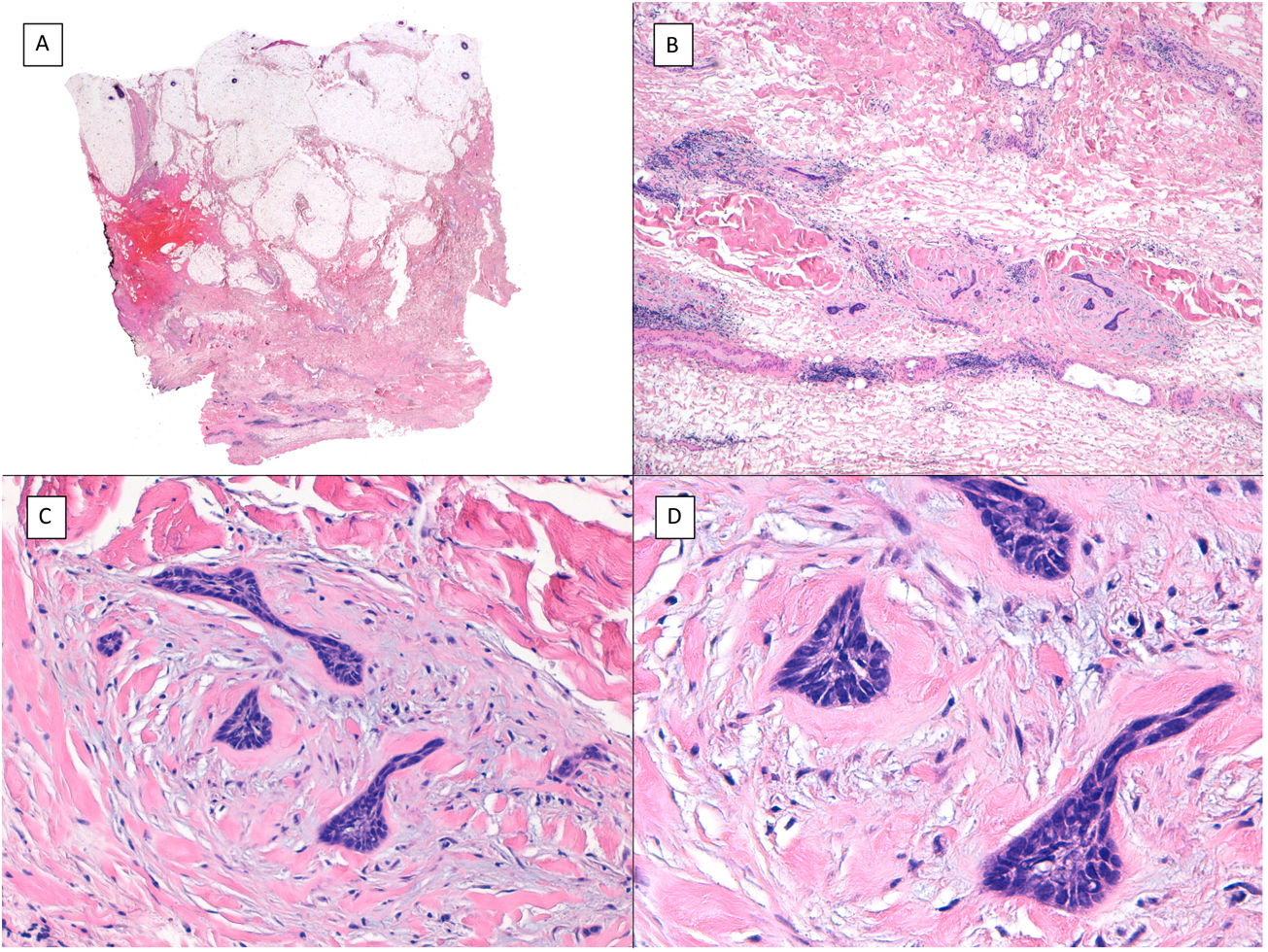
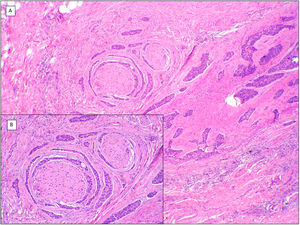
Otros hallazgos histológicos predictivos de agresividad: infiltración perineural y extensión galealLa infiltración perineural (fig. 7) y la infiltración galeal (fig. 8) por un CBC suponen la ocupación e infiltración de un espacio virtual por las células tumorales: el perineuro en el primer caso y la galea en el segundo. Habitualmente estas células tumorales tienden a ocupar estos «espacios virtuales» de modo que los expanden y son reconocibles en los cortes histológicos; sin embargo, en determinadas localizaciones y de forma impredecible las células cancerosas atraviesan estos espacios sin expandirlos, es lo que se conoce como «skip áreas», de modo que la infiltración en tales zonas puede pasar desapercibida si el corte histológico coincide con estas áreas. Ello implica que los tumores con esta vía de infiltración tienen la capacidad de extenderse más allá de lo que somos capaces de detectar, lo cual justifica su mayor agresividad potencial por su frecuente extensión subclínica y la dificultad de conseguir una extirpación completa mediante cirugía convencional. La incidencia de infiltración perineural en el CBC es de entre un 0,17 y un 2,74% de todos los CBC. Sin embargo, la mayoría de los CBC con invasión perineural son lesiones asintomáticas y se considera un hallazgo incidental al microscopio, especialmente cuando afecta a nervios dérmicos y de un espesor inferior a 0,1mm. La infiltración perineural se asocia a variedades histológicas agresivas de CBC especialmente si estas se localizan en la cara y más aún en localización periauricular, en tumores recurrentes y si hay el antecedente de radioterapia previa. La infiltración perineural se considera como un factor de riesgo indiscutible en el CBC, tanto es así que la presencia de infiltración perineural de nervios subdérmicos o de calibre mayor a 0,1mm es uno de los 5ítems mínimos exigibles en el informe anatomopatológico del CBC según la guía de la NCCN. Sin embargo, un estudio reciente ha demostrado que la infiltración perineural de nervios no cardinales (nervios sin nombre propio) no tiene relevancia en el comportamiento del CBC13. Asimismo, otro trabajo reciente ha demostrado que la implicación de la infiltración perineural con CBCs «agresivos» es dependiente de su asociación con otros factores de mal pronóstico del mismo tumor, de modo que, aunque se asocia a agresividad en el estudio estadístico univariado, esta asociación se pierde en el estudio multivariado14. De confirmarse en futuros trabajos estos hallazgos, probablemente la infiltración perineural perderá gran parte de su peso como hallazgo histológico predictivo de agresividad en el CBC.
Infiltración galeal (H&E). A) CBC apreciable solo en la porción más profunda de la imagen, toda la dermis y la hipodermis en la mayoría de los cortes de este mismo tumor estaban respetados (×10). B) Los nidos basaloides infiltran el plano galeal sin conexión con los planos suprayacentes (×100). C) Cada uno de los nidos epiteliales se rodea de un colágeno denso y engrosado (×200). D) Detalle de los nidos tumorales (×400).
Con respecto a la extensión subgaleal del CBC en el cuero cabelludo creemos que pasa lo contrario que con la infiltración perineural en la literatura, es decir, que su potencial de agresividad está infraestimado. En efecto, en nuestro hospital, que es un centro monográfico de cáncer, hemos observado que, en los CBC con esta vía de extensión histológicamente confirmada, los límites del tumor son muy difíciles de predecir y su extirpación completa requiere con frecuencia muchos estadios (pases de extirpación) en la cirugía de Mohs (tenemos varios casos de hasta 7 y 10 estadios con estas características). Incluso en casos de cirugías mutilantes en los que se ha requerido continuar la cirugía de Mohs en varios días sucesivos, hemos tenido CBC con supuestos márgenes negativos que hacen recidivas tardías (datos no publicados). Además, como ya hemos comentado, en las revisiones publicadas de todos los CBC metastásicos entre 1894 y 20114,5 destacan que la localización en cuero cabelludo es de las más frecuentes en tales casos. Desafortunadamente, en estas revisiones no se hace una descripción del nivel de infiltración de tales CBC del cuero cabelludo. Resulta sorprendente que la localización que se destaca como más vinculada al origen de casos metastásicos se considere como «zona M» en todas las guías de CBC. Todo ello nos lleva a hipotetizar que esta vía peculiar de invasión específica, aunque infrecuente de los CBC de cuero cabelludo —la galeal— sea el origen de esta agresividad llamativa de los CBC en dicha localización en series largas. Según esta hipótesis, la mayoría de los CBC de cuero cabelludo corresponderían a casos sin extensión galeal y, por tanto, bien clasificados como «zona M», pero en los casos con extensión galeal se plantearía considerar al cuero cabelludo como «zona H». Hay autores que proponen como posible explicación al comportamiento más agresivo del CBC en el cuero cabelludo el retraso en el diagnóstico por la existencia de pelo, sumado a la abundancia de vasos linfáticos y sanguíneos en esta localización15. Sin embargo, en nuestra experiencia, los casos con mayor agresividad locorregional corresponden a CBC que se han extendido por el plano galeal, por lo que pensamos que los otros 2factores pueden influir, pero no son tan determinantes como este último.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.