HISTORIA CLINICA
Mujer de 55 años de edad, remitida a la consulta de Dermatología del Hospital Universitario 12 de Octubre desde el servicio de Urgencias, por una gran lesión ulcerada en espalda asintomática, de crecimiento progresivo a lo largo del último año. Refería que desde la infancia presentaba en esa localización una lesión pardusca, alargada, que tras traumatismo reciente se ulceró. Igualmente, en párpado inferior izquierdo presentaba una lesión excrecente de 3-4 años de evolución, de crecimiento progresivo y asintomática.
EXPLORACION FISICA
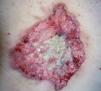
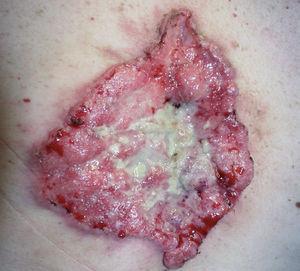
En la exploración física se apreció una gran lesión ulcerada que ocupaba el centro de la espalda, de 12 x 10 cm de diámetro, con fondo cubierto de exudación blanquecina maloliente, y de bordes tuberosos, sonrosados y friables, con base infiltrada (fig. 1).
Fig. 1.--Aspecto macroscópico de la lesión de la espalda que en su totalidad mide 12 x 10 cm.
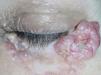
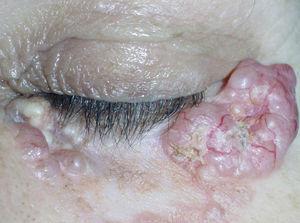
En canto externo de párpado inferior izquierdo, presentaba una lesión tuberosa, de 2 x 1 cm de diámetro, de coloración sonrosada, superficie lobulada, infiltrada y blanda a la palpación (fig. 2). En el canto interno de dicho ojo, se observaban varias lesiones de aspecto quístico, blanquecinas, de pequeño tamaño, duras al tacto.
Fig. 2.--Lesiones papulotuberosas perladas en el párpado inferior izquierdo.
Ninguna de estas lesiones resultaba dolorosa a la palpación.
No se evidenciaron adenopatías en las cadenas principales o hepatomegalia en la exploración por aparatos.
EXPLORACIONES COMPLEMENTARIAS
Se llevaron a cabo estudios analíticos básicos, destacando entre ellos una anemia microcítica hipocroma (compatible con talasemia minor) y un discreto aumento del fibrinógeno. El estudio bioquímico, incluido perfil hepático, fue normal.
Se tomaron cultivos del fondo de la úlcera, positivos para Proteus mirabilis, instaurándose tratamiento tópico con metronidazol.
Las radiografías de tórax y de parrilla costal no mostraron hallazgos significativos. Se realizó tomografía computarizada (TC) toraco-abdomino-pélvica, donde se observó, como único dato relevante, varias imágenes nodulares en axila izquierda, la mayor de ellas de 1,5 cm, compatibles con adenopatías.
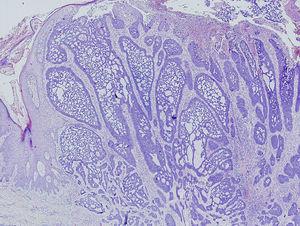
Se practicó biopsia cutánea de la lesión de espalda y de aquéllas de párpado inferior izquierdo (fig. 3).
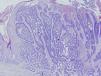
Fig. 3.--Imagen panorámica de la neoformación de la espalda, constituida por nidos de células basaloides de carácter infiltrativo, ulcerado en su superficie. (Hematoxilina-eosina, x25.)
DIAGNOSTICO
Epitelioma basocelulares en espalda y canto externo de párpado inferior izquierdo. Quistes de millium en el canto interno de dicho párpado.
HISTOPATOLOGIA
En la biopsia de la espalda, microscópicamente se observa una neoformación ulcerada, constituida por nidos de células basaloides, conectadas con la epidermis suprayacente que infiltran masivamente la dermis reticular y el tejido celular subcutáneo. Los nidos tumorales son de morfología irregular, infiltrativos, y constituidos por células basaloides con empalizada periférica focal, que provocan desmoplasia en el estroma circundante.
EVOLUCION Y TRATAMIENTO
Ante el diagnóstico y la magnitud y localización de las lesiones, se decidió remitir a la paciente al Servicio de Cirugía Plástica para tratamiento quirúrgico de las mismas, donde éstas fueron extirpadas.
COMENTARIO
El epitelioma basocelular es el tumor maligno más frecuente de la piel, constituyendo el 70-75 % de todos los tumores cutáneos. En la mayoría de los casos el tratamiento quirúrgico, radioterápico, la crioterapia y la electrocoagulación consiguen la curación. Gran parte de los pacientes presentan lesiones de pequeño tamaño, pero en algunos casos el retraso en el diagnóstico conlleva un importante crecimiento del tumor y un mal pronóstico de la enfermedad 1-5.
Se entiende por epitelioma basocelular gigante aquel tumor de 10 cm o más de diámetro. Sin embargo, este criterio no es aceptado universalmente, ya que según la clasificación de la American Joint Committee of Cancer el estadio T3 o epitelioma basocelular gigante corresponde a los tumores de más de 5 cm de diámetro 1,2,4,5.
Los epiteliomas basocelulares gigantes son muy raros (< 1 % de los tumores cutáneos en la raza blanca 4) y se localizan preferentemente en el tronco, a diferencia de la mayoría de epiteliomas basocelulares, que aparecen en zonas fotoexpuestas 5.
La media de crecimiento es de 10-20 años antes del diagnóstico 1-5. El retraso en la consulta médica se explica en la mayoría de los casos por tratarse de pacientes alcohólicos, institucionalizados, o con un perfil psicológico especial (pacientes con un nivel socioeconómico bajo, despreocupados por su salud, con miedo al ámbito médico e incapaces de aceptar las consecuencias de una baja laboral) 3. En el caso que se presenta, la paciente reiteraba que la lesión de la espalda era únicamente de un año de evolución y que no había consultado antes por carecer de Seguridad Social. Presentaba cierto componente psicológico de minimización e indiferencia hacia la enfermedad.
Se ha visto que conforme aumenta el tamaño de la lesión mayor es la posibilidad de desarrollar metástasis. El 100 % de los tumores mayores de 25 cm de diámetro presentan metástasis o causan la muerte del paciente por destrucción local. Esto contrasta con el epitelioma basocelular ordinario, que sólo metastatiza en el 0,03 % de los casos 1,5. En este caso no pudo determinarse si las adenopatías axilares halladas en la TC correspondían a adenopatías metastásicas.
El tratamiento de estos tumores constituye todo un reto, deben ser tratados de manera agresiva con cirugía si es posible, o con radioterapia. En algunas ocasiones el avanzado estado de la lesión y la localización en ciertas regiones corporales como la cara, hace imposible la práctica de un tratamiento con intención curativa, causando la muerte del paciente por la destrucción local.
Declaración de conflicto de intereses
Declaramos no tener ningún conflicto de intereses.
Correspondencia:
Henar Sanz. Servicio de Dermatología.
Hospital Universitario 12 de Octubre.
Ctra. de Andalucía, km 5,400. 28041 Madrid. España.
henarmir@yahoo.es
Recibido el 28 de marzo de 2005.
Aceptado el 24 de agosto de 2005.