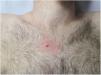
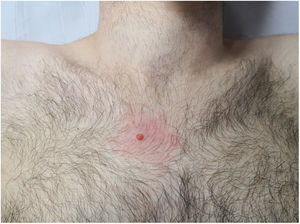
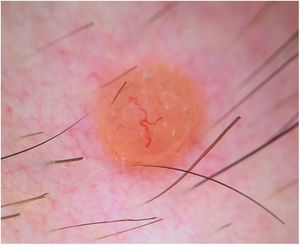
Un varón de 25 años acudió a la consulta por una lesión en zona pectoral derecha de dos años de evolución y crecimiento progresivo. No refería antecedentes personales ni familiares de cáncer cutáneo ni de otro tipo. El examen físico reveló una pápula anaranjada de 5mm de diámetro, de consistencia firme, con eritema perilesional (fig. 1), sin observarse otras lesiones similares en el resto de la exploración.
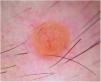
La dermatoscopia reveló un patrón anaranjado homogéneo sin estructuras, con múltiples vasos en serpentina distribuidos en toda la lesión y un vaso telangiectásico de mayor calibre, ramificado, cruzando la lesión de forma excéntrica (fig. 2). La histología e inmunohistoquímica pueden consultarse en la figura 3.
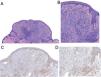
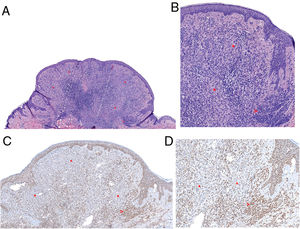
Imágenes histológicas. A) Proliferación melanocítica intradérmica polipoide combinada, con presencia de una población melanocítica en periferia compatible con un nevus ordinario (flecha) y una segunda población central spitzoide (asteriscos). Adicionalmente se observa un moderado infiltrado inflamatorio linfocitario (H&E, x40). B) Nevus ordinario en periferia constituido por nidos de melanocitos pequeños clonales (flecha). Población central spitzoide, con un citoplasma amplio eosinófilo y con discreto pleomorfismo nuclear, sin evidencia de mitosis (H&E, x100). C) y D) El estudio inmunohistoquímico demostró pérdida de la expresión de BAP1 en el componente spitzoide de la lesión (asteriscos), y no en el componente de nevus ordinario (flecha) (BAP1, x100 y x200).
Tumor melanocítico inactivado a BAP1 (TMIB).
ComentarioLos TMIB, informalmente conocidos como bapomas, son tumores melanocíticos con un perfil genético único al presentar inactivación del gen de la proteína 1 asociada a BRCA1 (BAP1), el cual es un gen supresor tumoral1,2. Algunos autores consideran estos tumores como una variante de nevus de Spitz, mientras que otros los consideran como una entidad distinta, con algunas características clínicas y citológicas en común2,3. Aunque no se trate de lesiones malignas (de hecho, se desconoce su comportamiento y potencial de malignización), la aparición de múltiples TMIB es un marcador de un síndrome de cáncer familiar, de herencia autosómica dominante, por mutación germinal inactivadora de BAP14. Este síndrome predispone al desarrollo de varias neoplasias, incluyendo mesotelioma pleural y peritoneal, melanoma uveal y cutáneo, cáncer cutáneo no melanoma, meningioma, adenocarcinoma de pulmón y carcinoma de células renales, siendo por lo tanto de gran importancia el diagnóstico de los TMIB4,5. Algunos estudios sugieren que, en estos pacientes, la aparición de TMIB precede a la aparición del resto de neoplasias, con una mediana de edad al diagnóstico de 30 años6. Se han descrito también casos de TMIB esporádicos sin asociación sindrómica2,6. El paciente que describimos no presentaba antecedentes oncológicos personales ni familiares y no presentaba otras lesiones cutáneas similares ni sospechosas, por lo que no se realizó estudio genético de línea germinal. Se indicó seguimiento clínico anual y persiste sin aparición de nuevas lesiones tras dos años de seguimiento en el momento de la realización del presente manuscrito.
Clínicamente, los TMIB son lesiones inespecíficas y polimorfas, presentándose generalmente en forma de papulonódulos de coloración rosada o anaranjada, planteando un diagnóstico diferencial amplio en el que se incluyen tanto tumores melanocíticos (nevus melanocítico intradérmico, nevus de Spitz, melanoma) como no melanocíticos (neurofibroma, xantogranuloma, carcinoma basocelular)1,2. Las características dermatoscópicas de los TMIB han sido descritas recientemente2 y pueden ser de gran utilidad en la sospecha diagnóstica. Los patrones dermatoscópicos identificados en los TMIB son: patrón rosado-anaranjado sin estructuras con vasos lineales en periferia, patrón homogéneo rosado-anaranjado sin estructuras, patrón rosado sin estructuras con vasos radiales, patrón homogéneo rosado-anaranjado sin estructuras con glóbulos excéntricos atípicos y patrón reticular con áreas sobreelevadas rosadas-anaranjadas sin estructuras2. De forma interesante, los dos últimos patrones mencionados podrían verse con mayor frecuencia en pacientes con múltiples TMIB y mutación germinal conocida2. El patrón globular, en cambio, es poco frecuente en los TMIB y parece ser un predictor negativo de mutaciones germinales en BAP1, ya que ha sido descrito en algunos TMIB esporádicos pero en ningún caso sindrómico2. El caso presentado es una variante del patrón rosado-anaranjado sin estructuras con vasos lineales (uno de los más frecuentemente descritos), con vasos en el centro y no solamente en la periferia. El uso de la dermatoscopia de contacto en el estudio de la International Dermoscopy Society2 podría explicar que los vasos no se observaran en el centro de las lesiones.
Histológicamente, los TMIB son similares a los nevus de Spitz, pero carecen de hiperplasia epidérmica, hipergranulosis y cuerpos de Kamino2. Típicamente, los TMIB presentan dos poblaciones celulares: una población de células névicas de aspecto convencional localizadas en periferia y una segunda población de células atípicas, epitelioides, sin melanina, de apariencia spitzoide1,6. En la inmunohistoquímica, esta población spitzoide atípica presenta pérdida nuclear de BAP11,6.
En conclusión, los TMIB son tumores difíciles de sospechar clínicamente cuyo diagnóstico puede tener importantes implicaciones pronósticas y de seguimiento para el paciente. Conocer sus características dermatoscópicas puede facilitar el diagnóstico de estos tumores.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.