El síndrome BASCULE (del inglés: Bier anemic spots, cyanosis and urticaria-like eruption) es una dermatosis vasomotora compuesta por la tríada de máculas anémicas de Bier, cianosis y lesiones urticariformes. Existen pocos casos descritos en la literatura, principalmente en pacientes pediátricos. Su diagnóstico es clínico. A pesar de ser un trastorno benigno y transitorio, en los adolescentes puede asociarse al síndrome de intolerancia ortostática crónica, recomendándose su cribado. Actualmente no tiene tratamiento eficaz.
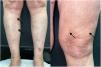
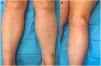
Una mujer de 58 años, con antecedente de neoplasia de mama en remisión, fue valorada por padecer brotes recurrentes de lesiones pruriginosas en las extremidades inferiores tras la bipedestación desde hace 4 años. El último brote se había iniciado 3 meses antes, coincidiendo con el cese del hábito tabáquico y una infección de la vía aérea superior de etiología no filiada. La exploración física en sedestación fue anodina, pero tras unos minutos en bipedestación, se observó la presencia de unas máculas hipocrómicas centradas por una pápula eritemato-anaranjada sobre una base cianótica en las piernas y los muslos (fig. 1). Al sentarse, desaparecieron espontáneamente tras 15 min (fig. 2). Además, refería tener una sensación de inestabilidad tras cambios posturales bruscos.
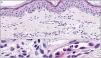
La histología de una pápula central mostró una dermatitis urticariforme, con capilares dilatados en la dermis superficial junto a ocasionales eosinófilos y neutrófilos intravasculares (fig. 3). La analítica descartó la existencia de alteraciones autoinmunitarias y tiroideas. Ante la sospecha de un síndrome BASCULE, se midieron la presión arterial (PA) y frecuencia cardíaca (FC) en sedestación y bipedestación, sin cumplir los criterios de intolerancia ortostática.
Se recomendaron medidas posturales y administró bilastina 40mg/12 h. Dada la persistencia de las lesiones, la paciente suspendió el tratamiento farmacológico. Al control tras 3meses, se habían resuelto espontáneamente.
El síndrome BASCULE es un trastorno vasomotor descrito por primera vez en 2016 por Bessis et al. en 4pacientes pediátricos1. Se trata de una entidad infrecuente, siendo la revisión más extensa la realizada por Baurens et at. en la que recogieron 21 casos, todos pediátricos2.
La tríada clínica se inicia con cianosis, sobre la que aparecen máculas de Bier y finalmente pápulas urticariformes en las extremidades inferiores, con la afectación o no de las superiores, tras unos minutos en bipedestación. El síntoma más frecuente asociado es el prurito, seguido de dolor, edema y parestesias. Otros desencadenantes descritos en menores de un año incluyen la defecación, el llanto o la compresión manual1,3-5. Respecto a nuestra paciente, no hemos encontrado relación con el cese tabáquico, si bien se describió un caso secundario a la infección por el SARS-CoV-25. Virus como el SARS-CoV-2 presentan tropismo vascular infectando tanto a los pericitos como a las células endoteliales, provocando su disfunción y promoviendo un aumento del tono vasoconstrictor, proinflamatorio y protrombótico. Estos cambios afectan a la microcirculación cutánea y podrían estar implicados en su patogenia6. Característicamente la clínica desaparece en menos de 30 min sin dejar lesiones residuales al sentarse o ceder la compresión, excepto el edema, que puede persistir días1-3. La fisiopatología de esta entidad permanece sin aclarar. Las máculas de Bier y la cianosis son resultado de una excesiva vasoconstricción arterial secundaria a hipoxia local por estasis venosa y ausencia de reflejo venoarterial en los vasos dérmicos, mientras que los mecanismos implicados en la aparición de las lesiones urticariales se desconocen1. Baurens et al. midieron la triptasa sérica antes y después de la aparición de las lesiones en un único paciente sin encontrar diferencias significativas, descartando la activación mastocitaria sistémica como causa, aunque sin poder excluir su implicación a nivel cutáneo2.
Su diagnóstico es clínico aunque algunos autores recomiendan el cribado de enfermedad autoinmune, tiroidea y vascular1,2. La histología de los casos biopsiados es inespecífica, presentando dilatación de vasos superficiales dérmicos y eosinófilos en el 30% de las biopsias, como sucedía en nuestra paciente1,3,7. Es importante conocer su asociación con distintas formas de intolerancia ortostática crónica incluyendo el síndrome de hipotensión ortostática con y sin taquicardia, intolerancia ortostática inicial y episodios sincopales. Por ello, se recomienda la realización de la prueba de la mesa basculante incluso en pacientes asintomáticos2,7-9. Actualmente no existe tratamiento efectivo, estando descritas diferentes pautas de antihistamínicos a dosis altas con resultados variables junto a medidas no farmacológicas (ejercicio físico, hidratación abundante, aumento de ingesta de sodio y medias de compresión)2,8-10. No obstante, se trata de una entidad con un pronóstico favorable, siendo habitual la resolución espontánea de las lesiones.
Presentamos el primer caso compatible clínica e histológicamente con un síndrome BASCULE de inicio en edad adulta reportado en la literatura. Así mismo, destacamos la posible implicación del proceso infeccioso como desencadenante. Se trata de un síndrome poco conocido, de diagnóstico clínico y que no requiere exploraciones complementarias adicionales salvo el cribado de intolerancia ortostática.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.