La micosis fungoide (MF) se caracteriza normalmente por un infiltrado de linfocitos T α/β «helper memory», con un inmunofenotipo clásico: βF1+, CD3+, CD4+, CD5+, CD8−, CD45RO+. Sin embargo, existe un amplio espectro clínico e histológico, y variantes fenotípicas inusuales, lo que puede dificultar el diagnóstico.
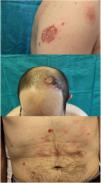
Un hombre de 42 años, sin antecedentes de interés, consultó por unas lesiones asintomáticas de 2 años de evolución. Estas eran polimorfas, evanescentes, constituidas por elementos psoriasiformes y eccematosos numulares, algunas con morfología circinada (fig. 1), que se trataron con múltiples tratamientos tópicos y orales por el diagnóstico clínico de dermatomicosis, eccema y psoriasis. El paciente no presentaba fiebre, pérdida de peso, sudoración profusa ni otra clínica sistémica. Se realizó una primera biopsia con resultado de dermatitis linfohistiocitaria superficial de patrón psoriasiforme. Una segunda biopsia mostró un infiltrado de linfocitos atípicos (núcleos angulosos, hendidos, cerebriformes) con un epidermotropismo marcado, de disposición parabasal y formando microabscesos de Pautrier, en todo el espesor del epitelio. Estos linfocitos se observan también en la dermis superficial. El inmunofenotipo era positivo para marcadores T (CD3 citoplasmático y CD2), con una pérdida parcial de CD5, y negativo para CD4, CD8, CD7 y CD45RO. El reordenamiento para TCR beta y TCR gamma fue negativo. CD30, PD1 y CD56 también fueron negativos. Los marcadores citotóxicos (granzima B, perforina y TIA1) fueron positivos (figs. 2 y 3) y el estudio ISH EBER fue negativo.
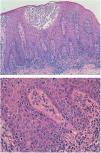
Imagen histológica que muestra un infiltrado de linfocitos con marcado epidermotropismo, de disposición parabasal y formando microabscesos de Pautrier, en todo el espesor del epitelio. Estos linfocitos se observan también en dermis superficial. Estos linfocitos son atípicos, con núcleos angulosos, hendidos y cerebriformes.
Ante los hallazgos de un linfoma T cutáneo epidermotropo de fenotipo citotóxico se hizo el diagnóstico diferencial con otros linfomas citotóxicos como el linfoma gamma/delta, la papulosis linfomatoide CD8+ o el linfoma T CD8+ citotóxico epidermotropo. La correlación clínico-patológica fue esencial para establecer el diagnóstico de MF CD4/CD8 negativa citotóxica. El estudio de extensión con PET-TAC resultó ser normal, así como la analítica con LDH, beta-2 microglobulina, citometría de flujo en sangre periférica. Se trató con metotrexato a una dosis ascendente hasta 20mg/semana con una respuesta clínica parcial 12 semanas después, por lo que se añadió fototerapia UVB-be 3 veces en semana, tratamiento con el que continúa actualmente.
La pérdida parcial de marcadores de linfocitos T, o la positividad de marcadores citotóxicos se han descrito en casos de MF, aunque de forma más frecuente en estadios tardíos1. Existen MF CD4/CD8 doble negativas raramente descritas. No obstante, son más frecuentes en estadios tempranos de la evolución que en formas avanzadas2,3, con cuadros clínicos inusuales además de las formas clásicas, como lesiones circinadas u otras polimorfas4. Sin embargo, el pronóstico de esta enfermedad no parece estar determinado por el fenotipo celular5. Es importante estar alerta antes estas variantes inmunohistoquímicas de una MF, y tener en cuenta que la correlación clínico-patológica es fundamental para llegar a un diagnóstico correcto.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.