El reconocimiento de los hallazgos histopatológicos típicos en la micosis fungoide (MF) sirve a los clínicos para realizar el diagnóstico, además de tener un valor pronóstico para la progresión y la respuesta a los tratamientos. Aunque el conocimiento de las características histopatológicas se ha preservado desde sus primeras descripciones, no se han explorado particularidades en la población colombiana. Nuestro objetivo fue describir los hallazgos histopatológicos de la MF en las biopsias del Laboratorio de Dermatopatología de la Universidad de Antioquia, Medellín, Colombia.
Se revisaron todos resultados del Laboratorio de Dermatopatología de la Universidad de Antioquia desde marzo de 1976 hasta enero del 2013. Se preseleccionaron 252 casos con diagnósticos de linfoma cutáneo de células T, MF, parapsoriasis y mucinosis folicular para revisión de datos clínicos y las placas de hematoxilina-eosina; se excluyeron otros linfomas, el síndrome de Sézary y biopsias postratamientos. Noventa casos se diagnosticaron como MF. No se tenía disponible estudio de HTLV1 en los pacientes.
La mediana de edad fue de 52 años (disponible en 87 de 90 casos), menor que la reportada en EE. UU. y Japón, 58 y 55 años, respectivamente1,2. El tiempo para el diagnóstico fue de 3,8 años (con un rango de 1 mes a 20 años), similar al reportado en estudios recientes. Llama la atención que en 4casos la lesión clínica reportada fueron pápulas, pero solo uno de los casos presentó foliculotropismo; la presencia de pápulas podría considerarse como una lesión inicial en proceso evolutivo hacia la formación de placas; sin embargo, se ha descrito la variante clínica de MF papular3.
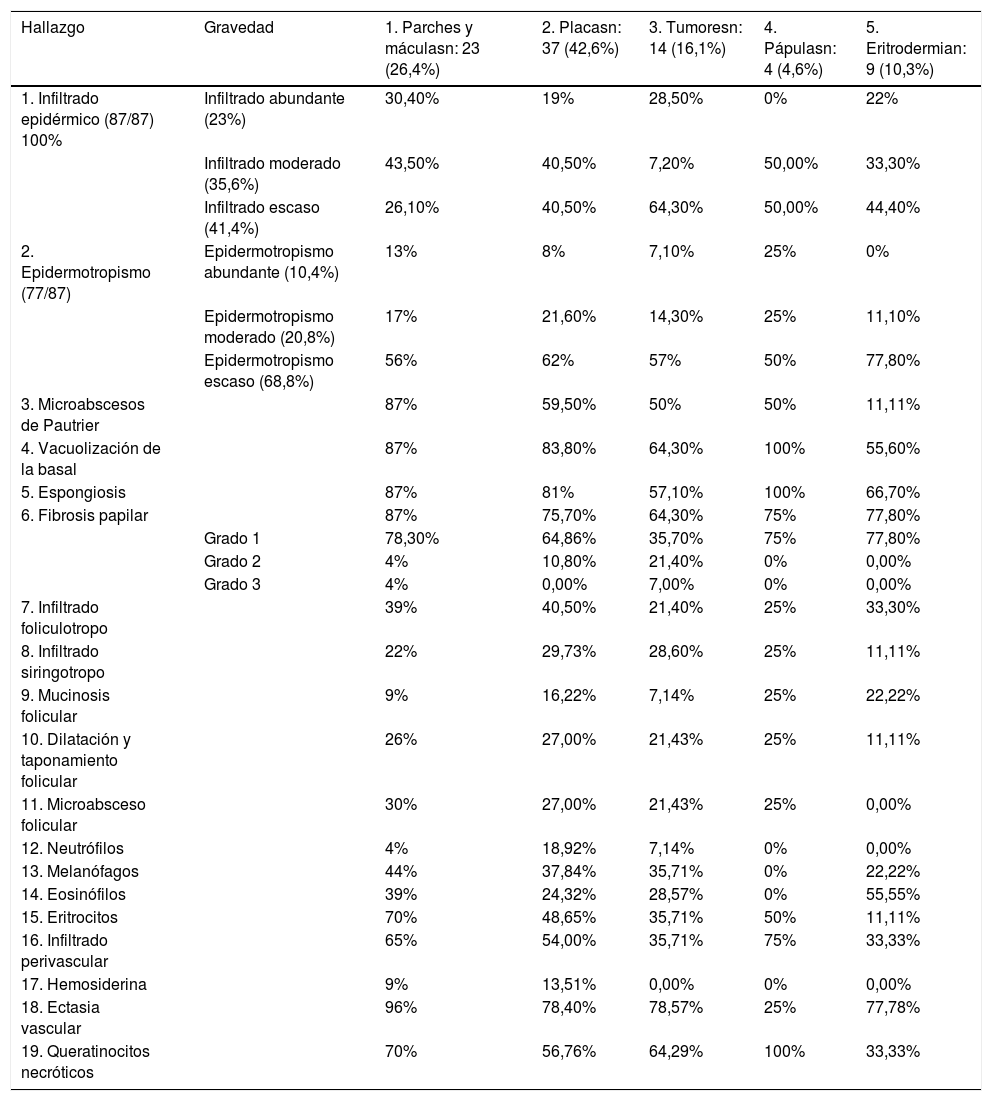
Los hallazgos histopatológicos según el tipo de lesión clínica se describen en la tabla 1. El infiltrado fue definido como abundante: >50% infiltración dermoepidérmica por linfocitos atípicos, moderado: 10-50%, escaso: <10%. Epidermotropismo (evaluado en 40×): abundante:> 10 linfocitos en la epidermis; moderado: 6-10, y escaso: 1-5. Microabscesos de Pautrier: presencia de al menos 4 linfocitos atípicos en una vacuola intraepidérmica. Fibrosis laminar papilar: grado 1: <10%; grado 2: 10-50%, y grado 3:>50%. Estos criterios fueron establecidos según el grupo de dermatopatólogos, dada la ausencia de parámetros cuantitativos en la literatura.
Características histopatológicas de las diferentes lesiones clínicas: máculas y parches, placas, tumores
| Hallazgo | Gravedad | 1. Parches y máculasn: 23 (26,4%) | 2. Placasn: 37 (42,6%) | 3. Tumoresn: 14 (16,1%) | 4. Pápulasn: 4 (4,6%) | 5. Eritrodermian: 9 (10,3%) |
|---|---|---|---|---|---|---|
| 1. Infiltrado epidérmico (87/87) 100% | Infiltrado abundante (23%) | 30,40% | 19% | 28,50% | 0% | 22% |
| Infiltrado moderado (35,6%) | 43,50% | 40,50% | 7,20% | 50,00% | 33,30% | |
| Infiltrado escaso (41,4%) | 26,10% | 40,50% | 64,30% | 50,00% | 44,40% | |
| 2. Epidermotropismo (77/87) | Epidermotropismo abundante (10,4%) | 13% | 8% | 7,10% | 25% | 0% |
| Epidermotropismo moderado (20,8%) | 17% | 21,60% | 14,30% | 25% | 11,10% | |
| Epidermotropismo escaso (68,8%) | 56% | 62% | 57% | 50% | 77,80% | |
| 3. Microabscesos de Pautrier | 87% | 59,50% | 50% | 50% | 11,11% | |
| 4. Vacuolización de la basal | 87% | 83,80% | 64,30% | 100% | 55,60% | |
| 5. Espongiosis | 87% | 81% | 57,10% | 100% | 66,70% | |
| 6. Fibrosis papilar | 87% | 75,70% | 64,30% | 75% | 77,80% | |
| Grado 1 | 78,30% | 64,86% | 35,70% | 75% | 77,80% | |
| Grado 2 | 4% | 10,80% | 21,40% | 0% | 0,00% | |
| Grado 3 | 4% | 0,00% | 7,00% | 0% | 0,00% | |
| 7. Infiltrado foliculotropo | 39% | 40,50% | 21,40% | 25% | 33,30% | |
| 8. Infiltrado siringotropo | 22% | 29,73% | 28,60% | 25% | 11,11% | |
| 9. Mucinosis folicular | 9% | 16,22% | 7,14% | 25% | 22,22% | |
| 10. Dilatación y taponamiento folicular | 26% | 27,00% | 21,43% | 25% | 11,11% | |
| 11. Microabsceso folicular | 30% | 27,00% | 21,43% | 25% | 0,00% | |
| 12. Neutrófilos | 4% | 18,92% | 7,14% | 0% | 0,00% | |
| 13. Melanófagos | 44% | 37,84% | 35,71% | 0% | 22,22% | |
| 14. Eosinófilos | 39% | 24,32% | 28,57% | 0% | 55,55% | |
| 15. Eritrocitos | 70% | 48,65% | 35,71% | 50% | 11,11% | |
| 16. Infiltrado perivascular | 65% | 54,00% | 35,71% | 75% | 33,33% | |
| 17. Hemosiderina | 9% | 13,51% | 0,00% | 0% | 0,00% | |
| 18. Ectasia vascular | 96% | 78,40% | 78,57% | 25% | 77,78% | |
| 19. Queratinocitos necróticos | 70% | 56,76% | 64,29% | 100% | 33,33% |
El epidermotropismo se ha considerado como una marca histopatológica de MF y se ha informado en más del 75% de los casos4; en nuestro estudio fue encontrado en el 90%. Los microabscesos de Pautrier fueron más frecuentes, presentes en el 61%; otros los han descrito entre el 29 y el 37% de los casos5,6.
Aunque la MF ha sido tradicionalmente descrita como la presencia de linfocitos epidermotropos sin espongiosis7, en nuestros casos las zonas de vacuolización de la capa basal y espongiosis en relación o acompañadas de la marginación de los linfocitos fueron frecuentes. La marginación y la espongiosis se encontraron en el 76% de los casos (n: 68), mientras que la marginación y la vacuolización en el 78% de los casos (n: 70). La espongiosis y la vacuolización de la capa de células basales también se ha descrito en otros estudios hasta en el 86% de los casos7; consideramos que no se debe descartar MF en presencia de estos hallazgos. El significado biológico de estos signos histológicos está por comprenderse; sería interesante evaluar a los pacientes en el contexto clínico para descartar la presencia de una dermatitis de contacto superimpuesta, además procurar mantener un ambiente cutáneo con el menor estímulo inflamatorio crónico.
Respecto a las células acompañantes, se ha descrito la presencia de eosinófilos entre el 12 y el 54%, y células plasmáticas entre el 4 y el 38%. Nosotros las encontramos en el 31 y el 29% de los casos, respectivamente8,9.
El 35% de las biopsias revisadas se describió foliculotropismo; en otras series, la mayor incidencia ha sido en los noruegos, donde fue del 21%; sin embargo, la mayoría de los autores la reportan en el 10% de los casos10.
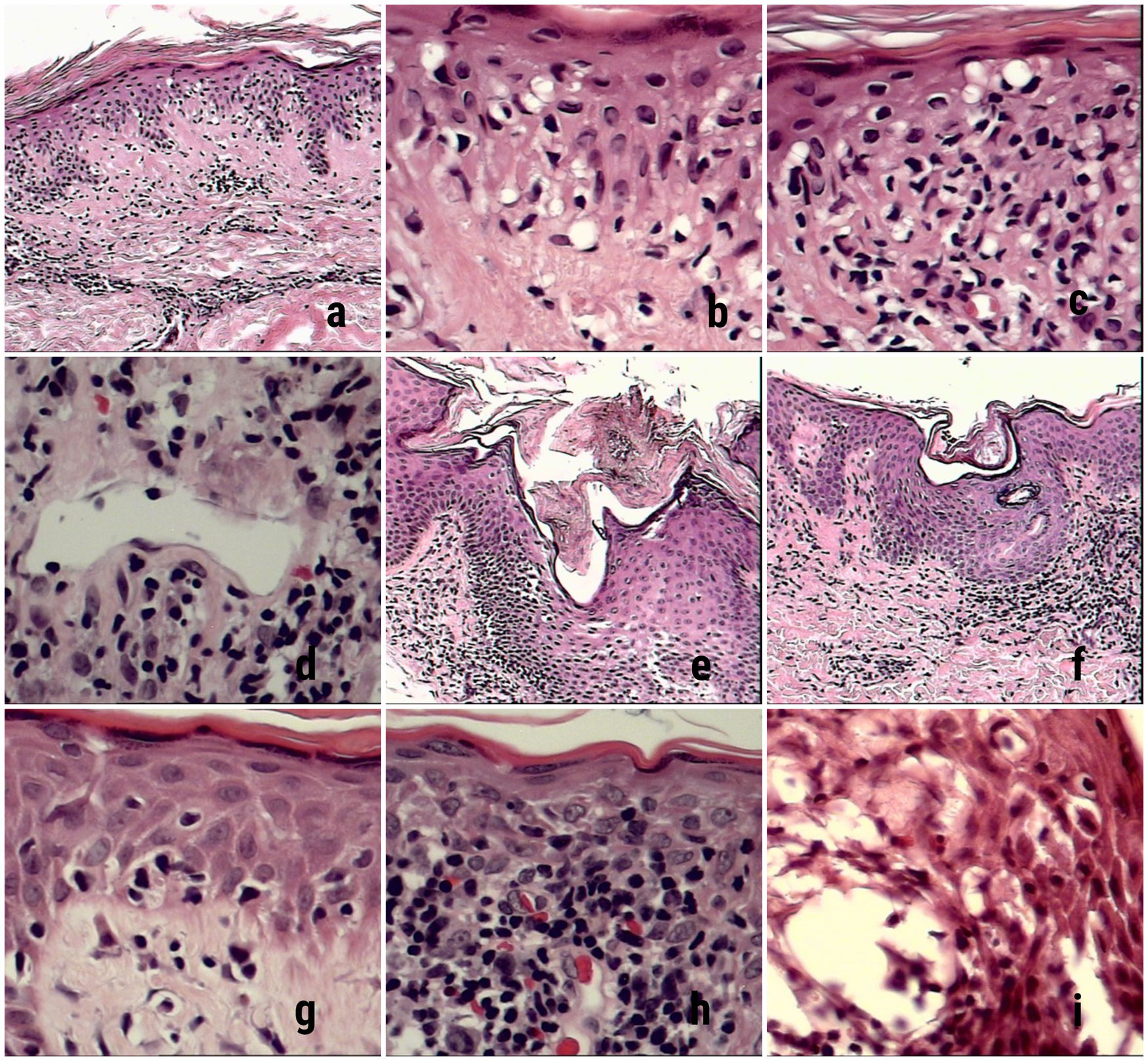
Algunos hallazgos histopatológicos varían según la lesión clínica, siendo los más llamativos los microabscesos de Pautrier en el 87% de las lesiones tipo parches y placas, mientras que solo en el 50% de los tumores. La vacuolización de la capa basal y la espongiosis también fueron más frecuentes en los parches y las placas que en los tumores (fig. 1).
Hallazgos relevantes poco descritos. a) Vacuolización extensa de la capa basal (4×) b) Detalle de vacuolización de la basal (10×) c) Vacuolización de la capa basal con borramiento de la interfase por los linfocitos atípicos (10×). Otros hallazgos frecuentes (d-i). d) Ectasia vascular se observó en todas las etapas evolutivas la MF (10×). e) Dilatación con taponamiento córneo de los infundíbulos (10×) f) Dilatación con taponamiento córneo de los poros de los acrosiringios (10×). g. Vacuolización extensa de la capa basal (10×). h. Extravasación eritrocitaria (10×) i) Espongiosis con microvesiculación asociada a exocitosis de eosinófilos (10×), pápulas y eritrodermia.
En nuestros casos, además de los hallazgos definitorios de MF, encontramos focos de espongiosis y vacuolización de la capa basal, al igual que foliculotropismo con unas frecuencias altas, lo que podría estar relacionado con la exposición de los pacientes a agentes exógenos que quizá agraven o participen en el proceso inmunopatogénico de la MF en nuestra población
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.