El hemangioma infantil (HI) es el tumor benigno más frecuente de la infancia, afectando a 1-10% de los menores de un año1–3. Pueden presentarse en cualquier localización, siendo más frecuentes en cabeza y cuello1. Aproximadamente el 1% se desarrolla en el área genital4.
Para el tratamiento de los HI vulvares debe considerase su historia natural, localización, afectación de estructuras funcionalmente importantes, ulceración, sintomatología y el posible desarrollo de secuelas1–3. La mayoría de estos son pequeños y tienden a involucionar, por lo que puede adoptarse una actitud expectante1–3. Sin embargo, entre el 5 y 10% requieren tratamiento activo precoz para evitar distorsión anatómica2,3,5,6.
El objetivo del estudio es describir las características clínico-evolutivas y el tratamiento de los HI vulvares proponiendo un algoritmo diagnóstico-terapéutico. Para ello, se realizó una búsqueda retrospectiva de los HI vulvares atendidos en el servicio de Dermatología de un hospital terciario entre 2016 y 2023, incluyendo casos con iconografía y seguimiento mínimo de 6 meses.
Se incluyeron 10 pacientes cuyas características clínicas se detallan en la tabla 1. Todas presentaron un peso al nacimiento adecuado para la edad gestacional, con un peso mediano de 2982g (rango 2600-4000) y el 90% nacieron a término, con una mediana de 39 semanas de gestación. Solo hubo un caso de nacimiento pretérmino en la semana 36. Las gestaciones fueron normoevolutivas, salvo un embarazo no controlado con cesárea inducida por riesgo de infección neonatal por S. agalactiae.
Características de las pacientes, de los HI y del tratamiento recibido
| Hemangiomas infantiles vulvares (n=10) | |
| Edad gestacional al nacimiento (semanas) | |
| Mediana | 39 |
| Peso al nacimiento (gramos) | |
| Mediana | 2982 |
| Patologías maternas (número, %) | |
| Diabetes gestacional | 1 (10%) |
| Hipotiroidismo | 1 (10%) |
| Ninguna | 8 (80%) |
| Tipo de parto (número, %) | |
| Vaginal | 6 (60%) |
| Cesárea | 4 (40%) |
| Localización HI (número, %) | |
| Labio mayor | 5 (50%) |
| Labio menor | 3 (30%) |
| Clítoris | 2 (20%) |
| Morfología HI (número, %) | |
| Focal | 7 (70%) |
| Segmentario | 1 (10%) |
| Indeterminado | 2 (20%) |
| Profundidad HI (número, %) | |
| Superficial | 8 (80%) |
| Profundo | 0 (0%) |
| Mixto | 2 (20%) |
| Diámetro mayor (mm) | |
| Mediana (rango) | 8 (3-50) |
| Media | 15,22 |
| Ulceración | |
| Sí | 3 (30%) |
| No | 7 (70%) |
| Tratamiento | |
| Propranolol vía oral | 4 (40%) |
| Timolol 0,5% tópico | 8 (80%) |
| Láser PDL | 3 (30%) |
| Cirugía | 1 (10%) |
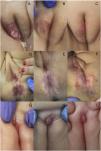
Todos los HI se localizaron en genitales externos (5 en labios mayores, 3 en labios menores y 2 en clítoris), con un diámetro mediano de 8mm (rango 3-50mm). En la mitad de los casos, se evidenció una lesión precursora al nacimiento. La mayoría eran focales (70%) y, en menor proporción, indeterminados (20%) o segmentarios (10%) (fig. 1). Ocho lesiones eran superficiales y dos mixtas. En un HI segmentario se practicó resonancia magnética nuclear (RMN) de columna lumbosacra y pelvis que descartó malformaciones asociadas. Una de las pacientes presentó el HI en el contexto de hemangiomatosis neonatal benigna con otras 4 lesiones en pierna izquierda, tronco (2) y cara, descartando HI viscerales mediante ecografía abdominal. Tres casos (30%) presentaron ulceración durante la evolución.
Iconografía clínica de HI vulvares. A) HI mixto ulcerado en niña de 2 meses de edad. B) A los 3 meses de tratamiento con propranolol 3mg/kg/día y al fin del tratamiento (9 meses) (C). D) HI segmentario vulvar y perianal en niña de 7 meses. Tras 5 meses de propranolol 3mg/kg/día (E) y al fin del tratamiento (7 meses) (F). G) HI superficial focal en clítoris de niña de 6 meses. H) A los 12 meses de edad, en tratamiento con timolol 0,5% en gel y PDL. I) Tras un mes de propranolol con disminución del volumen y componente eritematoso - pérdida de seguimiento.
Todas las pacientes recibieron tratamiento, en monoterapia (N=7) o en combinación (N=3), incluyendo propranolol oral (N=4), timolol tópico (N=8), láser de colorante pulsado (PDL) (N=3) y, en un HI pediculado, exéresis y electrocoagulación. Las que recibieron propranolol oral tenían una mediana de edad al inicio de 5 meses y fueron tratadas con dosis de 3mg/kg/día una mediana de 7 meses. Respecto a la evolución, un 50% presentó resolución completa, un 20% regresión parcial y en un 30% la lesión se mantuvo estable con un seguimiento mediano de 12 meses.
Los HI anogenitales son considerados de alto riesgo por su mayor tendencia a ulcerarse y asociarse a diversas anomalías congénitas5.
La complicación más frecuente es la ulceración, que puede afectar al 53% de casos, comparado con el 11,54% en global de HI5. Los predictores de ulceración incluyen la morfología segmentaria o indeterminada, HI mixtos, localización en nalgas o perianal y diámetro ≥5cm5,7. En estos casos, se debe considerar el tratamiento precoz con propranolol oral, antes de los 5 meses de vida, con dosis terapéutica de 3mg/kg/día durante al menos 6 meses1–3.
Los HI perineales o lumbosacros, especialmente si son grandes y segmentarios, pueden asociar anomalías congénitas (síndrome pelvis o sacral o lumbar)1,2. Se recomienda en estos casos una RMN de columna lumbosacra y pelvis para descartarlas. En menores de 6 meses, puede considerarse la ecografía de canal lumbar y abdominopélvica como cribado inicial2. En la serie más larga de HI anogenitales, se observó la presencia de anomalías congénitas en el 6,4% de los casos, siendo las más frecuentes las urogenitales y la mielopatía5. Estas asociaciones fueron más comunes en HI del pene, sacro y perianales respecto a los vulvares5.
La localización del clítoris es especialmente sensible debido a su funcionalidad y riesgo de deformidad permanente. En nuestra serie afectó al 20% de pacientes, representando un importante reto terapéutico. Inicialmente se trataron con timolol y PDL con escasa respuesta, por lo que en uno de los casos se inició propranolol. Se recomienda considerar tratamiento con propranolol en esta localización desde el inicio.
Como alternativa se podría emplear timolol tópico al 0,5% en gel 2 veces al día en HI finos y superficiales no ulcerados, con adecuada eficacia y seguridad8. El PDL también es útil para mejorar la textura de lesiones residuales y tratar telangiectasias9.
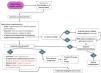
Con todo ello, en la figura 2 proponemos el algoritmo de manejo de HI vulvares.
Como conclusión, los HI vulvares, aunque poco frecuentes, pueden presentar alta tasa de complicaciones. Deben considerarse de alto riesgo y derivarse al especialista de forma precoz. Los HI vulvares ulcerados, segmentarios, mixtos, de diámetro ≥5cm y de localización en clítoris requieren tratamiento con propranolol para minimizar complicaciones.
Consentimiento informadoTodos los pacientes incluidos en el presente manuscrito dieron su consentimiento informado para la publicación de los detalles de su caso.
Conflicto de interesesNo.