La terapia fotodinámica (TFD) ha emergido en las últimas décadas en el estudio de potenciales nuevas indicaciones entre las que se encuentra el acné vulgar. La TFD y otras fuentes de luz pueden ser consideradas una herramienta adicional en el empleo, como tratamiento único o adyuvante, en pacientes con cuadros recidivantes o en los que no es posible la utilización de otras opciones terapéuticas. Planteamos la utilización de láser de colorante pulsado y metilaminolevulinato para la TFD. Realizamos un estudio comparativo entre el empleo aislado del láser de colorante pulsado frente a la terapia fotodinámica.
Recent decades have seen the inclusion of acne vulgaris as a potential new indication for photodynamic therapy. Photodynamic therapy and light sources can be considered to be additional tools for primary or adjunctive therapy in patients with recurrent acne or those in whom it is not possible to use other treatments. We investigated the use of pulsed dye laser plus methylaminolevulinate for photodynamic therapy and have performed a comparative study of the use of this laser alone and as an element in photodynamic therapy.
Las pasadas décadas han supuesto un gran avance en el desarrollo de nuevas modalidades terapéuticas en el campo de las fuentes de luz, láser y terapia fotodinámica (TFD) en el tratamiento del acné. Se han realizados diferentes estudios en el intento de identificar la fuente de luz con la longitud de onda más adecuada para actuar sobre los mecanismos patogénicos del acné.
Los ensayos clínicos han demostrado la eficacia de la TFD endógena en el acné inflamatorio leve-moderado por acción de las porfirinas producidas por la propia bacteria (Propionibacterium acnes), mediante el empleo de diferentes fuentes de luz. Con el objetivo de aumentar la reacción fotodinámica y, potencialmente, poder tratar el acné inflamatorio moderado-grave, los investigadores comenzaron a emplear una forma exógena de TFD mediante la aplicación tópica de un fotosensibilizador en el área a ser tratada, previo a la irradiación lumínica1. Divaris et al fueron quienes, en un estudio en ratones albinos, demostraron, in vitro, que el ALA era metabolizado a protoporfirina ix (PpIX) en las unidades pilosebáceas, mediante la vía de síntesis del hemo. Observaron una acumulación más intensa de porfirinas en las unidades pilosebáceas, en comparación con la epidermis y los folículos pilosos2. La mayor cantidad de porfirinas acumuladas en las glándulas sebáceas se observa mediante la aplicación de luz de Wood, con la que se obtiene fluorescencia rojo-anaranjada coral a nivel de los folículos sebáceos, sobre todo en aquellos que están afectados por acné. Esta fluorescencia ha sido empleada como una técnica simple, no invasiva, para monitorizar la destrucción del Propionibacterium acnes (P. acnes) y la eficacia de los antibióticos sistémicos. Cornelius y Ludwig descubrieron que la intensidad de la fluorescencia, principalmente producida por la coproporfirina iii, era proporcional a la cantidad de bacterias. Hongcharu et al3 observaron, mediante fotografía con luz ultravioleta, mayor intensidad de la fluorescencia en las zonas afectadas por el acné que en los tejidos circundantes. Por tanto, se determina que la intensidad de la fluorescencia roja se relaciona con la cantidad de porfirinas que, a su vez, se correlaciona con el grado de colonización de los folículos pilosebáceos por el P. acnes3,4. En el estudio realizado por Wiegell y Wulf con TFD empleando metilaminolevulinato (MAL) demuestran, mediante el empleo de iconografías antes y después de la incubación de MAL, la presencia de fluorescencia en las zonas de lesiones inflamatorias con ausencia de la misma en las lesiones no inflamatorias. Estos autores encuentran una correlación estadísticamente significativa entre las lesiones inflamatorias y la alta fluorescencia de PpIX. Esta observación resulta coherente con la teoría de que la ausencia de efecto fotodinámico que se observa en las regiones de lesiones no inflamatorias pueda estar asociado con menor acumulación de PpIX5.
Arakanes et al demostraron que las porfirinas producidas por el P. acnes eran capaces de inducir singletes de oxígeno en la superficie cutánea, sometidas a la irradiación de ultravioleta. La emisión dependía de la concentración de coproporfirina (CP), que es la porfirina predominante producida por la bacteria, sugiriendo que la CP genera singletes de oxígeno suficientemente eficientes para una fotoirradiación en un amplio rango de concentraciones. Además, en este estudio, comprobaron que la producción de singletes a partir de la CP era más eficaz que a partir de protoporfirina, hematoporfirina, riboflavina, eosina y 8-etoxipsolareno6.
La destrucción fotodinámica del P. acnes ocurre cuando se aplica una fuente de luz visible capaz de activar las porfirinas producidas por la bacteria. Se pone en marcha, entonces, una reacción fotodinámica con la subsecuente producción de singletes de oxígeno y radicales libres que llevan a la producción de daño celular por destrucción de los lípidos de membrana7. En un estudio reciente, realizado por Yung et al, se demuestra el efecto microbiológico de la TFD después de una única sesión, comparando el empleo de dos derivados esterificados del ALA, concretamente el MAL y el hexil-hidrocloride- aminolevulinato (HAL), y la aplicación posterior de una fuente de luz roja (Aktilite®)8. En este trabajo los autores observan una disminución estadísticamente significativa en la densidad de Propionibacterium spp. con ambos tratamientos, siendo ambos bien tolerados, con escasos efectos adversos, si bien el eritema resulta más frecuente con MAL que con HAL. Con MAL se observa también mayor porcentaje de vesiculación y sequedad que no se aprecia con el HAL. Probablemente, el efecto de la TFD sea bactericida y transitorio ya que la disminución en el recuento bacteriano es temporal, con subsecuente recolonización desde las porciones más profundas de las estructuras anexiales. El descenso en la densidad bacteriana se correlaciona con disminución de la fluorescencia. En este estudio se sugiere que, dada la fotoinactivación transitoria del Propionibacterium spp., la mejoría del acné después de la TFD sea debida a otros mecanismos y no solo al efecto fotodinámico sobre la bacteria. Se ha observado que después del tratamiento ocurre una degeneración epidérmica extensa a nivel del epitelio folicular, en la dermis subpapilar, con la subsecuente exfoliación epidérmica, lo cual lleva a una disminución de la obstrucción folicular. Adicionalmente, la TFD disminuye las lesiones inflamatorias por un efecto antiinflamatorio no específico, además de demostrarse, in vitro, tener efectos inmunomoduladores. De esta forma, en las biopsias de las lesiones inflamatorias del acné, antes de la TFD, se observa un aumento de la expresión de la E-selectina, con sobrerregulación de los niveles de la molécula de adhesión intercelular ICAM-1 y de la citocina proinflamatoria IL-1. Después de la TFD se demuestra una disminución del 40% de ICAM-1 y de la expresión del complejo de histocompatibilidad ii en las células dendríticas, lo cual puede explicar los efectos antiinflamatorios8.
El mecanismo exacto de actuación de la TFD en el acné no es conocido pero se postulan varias acciones9:
- •
Daño fotodinámico directo sobre la glándula sebácea, induciendo disminución de la producción de sebo.
- •
Destrucción fotodinámica del P. acnes.
- •
Aumento del recambio de los queratinocitos con disminución de la hiperqueratinización y de la obstrucción folicular.
Aunque la mejora del acné se ha observado, principalmente, con tiempos relativamente largos de incubación del ALA (más de 3h), el riesgo de edema, costra y alteraciones pigmentarias es más alto. En la práctica, el uso de tiempos de incubación cortos (1h) y múltiples sesiones de tratamiento permiten optimizar la eficacia clínica y la colaboración del paciente10. Han sido realizados múltiples estudios con el empleo de distintas pautas y fuentes de luz, demostrando que la TFD en el acné es una modalidad terapéutica segura y eficaz. Se han publicado 3 posibles protocolos de tratamiento10,11:
- •
Incubación de 5-ALA durante una hora seguido de luz azul de 410nm (5–10J/cm2), en intervalos semanales.
- •
Incubación de 5-ALA durante una hora y láser de colorante pulsado de 595nm (spot de 10mm; 7–7,5J/cm2) a intervalos mensuales.
- •
Incubación de 5-ALA durante una hora seguido de la aplicación de luz intensa pulsada con filtro de 550nm (24–32J/cm2; doble pulso 2,4msg/4msg; delay 10–20msg) a intervalos de 2–4 semanas.
En el 2006, los miembros de la Conferencia de Consenso sobre TFD establecen los siguientes puntos12:
- •
Los mejores resultados se obtienen cuando la TFD se emplea en los casos de acné inflamatorio y quístico.
- •
Resultados menos prometedores cuando se trata acné comedoniano, si bien, se consiguen mejores resultados en estos casos cuando se emplea láser de colorante pulsado de pulso largo.
- •
Después de algunas sesiones se pueden producir erupciones acneiformes agudas que, posteriormente, desaparecen. Se pueden producir incluso después de una única sesión.
- •
La fuente de luz que parece proporcionar mejores resultados para la TFD del acné es el láser de colorante pulsado.
- •
Se recomiendan, generalmente, entre 1 y 3 sesiones con intervalos de 2–3 semanas entre ellas. No obstante, uno de los miembros del grupo de consenso, el Dr Nestor, estableció que un solo tratamiento con ALA y láser de colorante pulsado puede mantener la mejoría del acné durante más de dos años. No obstante, sus datos aún no han sido publicados.
En base a los estudios preliminares existentes en la literatura sobre el empleo de fuentes de luz y láser para el tratamiento del acné, y partiendo de la experiencia previa del empleo de láser de colorante pulsado en diversas patologías inflamatorias, en la unidad de fototerapia y láser del servicio de dermatología del Hospital Universitario Ramón y Cajal, desarrollamos este estudio sobre la eficacia y tolerancia en el tratamiento del acné del láser de colorante pulsado de pulso largo como terapia única frente al empleo de TFD con MAL (Metvix®) asociado al láser de colorante pulsado como fuente de luz.
Hasta la fecha solo existen 3 estudios sobre el empleo de MAL para la TFD del acné, obteniendo resultados prometedores en la disminución de las lesiones, principalmente inflamatorias5,13,14. Wiegell y Wulf realizaron además un estudio comparativo entre el empleo de ALA y MAL. No obtuvieron diferencias significativas en el empleo de ambos sensibilizantes en la TFD del acné, aunque los efectos adversos fueron más intensos y duraderos con ALA. En cuanto a la combinación de MAL con láser de colorante pulsado, solo hay un ensayo previo al nuestro, aunque en un grupo pequeño de pacientes. En este trabajo los autores consiguen reducción en las lesiones principalmente inflamatorias, con porcentajes de curación mayores que con la aplicación aislada del láser13.
Material y métodosPacientesEstudio prospectivo en el que incluimos un total de «50 pacientes» afectos de acné (n=50), con diferentes grados de severidad, procedentes de las consultas externas de la unidad de dermatología del Hospital Universitario Ramón y Cajal de Madrid, durante un periodo de «20 meses», entre los años 2006 y 2007. La «edad media» fue de 22,16 años (rango 14–43 años), con predominio del «sexo» femenino (62%) sobre el masculino (38%). Respecto a la «graduación de las lesiones», los tipos más frecuentes de acné fueron leve y moderado, con porcentajes similares del 32%, en cada uno de los grupos. En el 20% de los casos presentaban un grado moderado-grave y en el 16% el acné era nódulo-quístico.
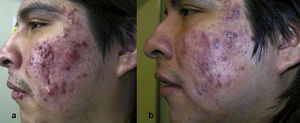
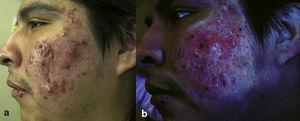
Desarrollo del estudioDiseñamos una encuesta clínica con el objetivo de recoger todos los datos sobre anamnesis y antecedentes de interés de los pacientes (enfermedades que empeoran con la luz, alteraciones hormonales, toma de medicamentos, fecha de inicio del acné y duración del mismo, medicación previa utilizada para el acné). Procedimos a informar sobre el procedimiento de estudio, posibles riesgos y beneficios de la técnica, para la obtención del consentimiento informado. Previo a la aplicación del tratamiento, se realiza limpieza de la zona mediante el empleo de alcohol isopropilo al 70%. Se procede, entonces, a la administración de la crema Metvix® en la mitad del área de tratamiento. Posteriormente, se ocluye la zona con un apósito tipo Tegaderm®, para favorecer la penetración de la crema, y sobre él se aplica un apósito opaco tipo Mepore®, para impedir el paso de cualquier fuente de luz. Se establece un periodo de incubación del fotosensibilizante de 60min. Se realizan iconografías con luz normal antes de la aplicación del fotosensibilizante y con luz UV a la hora de incubación. Además se hacen controles iconográficos mensuales y a la finalización del estudio. Para ello empleamos el sistema denominado Clear-Stone® que utiliza 3 flashes sincronizados que emiten luz ultravioleta y están acoplados a la cámara digital de Olympus®. Empleamos una fuente de luz coherente que administramos en las dos áreas de tratamiento, para lo cual utilizamos un láser de colorante pulsado de pulso largo (595nm; láser V Beam™, Candela). Se emplean los siguientes parámetros en ambas áreas de tratamiento: fluencia de 9J/cm2; pulso de 6ms; 30/20 Dynamic Cooling Device (DCD). Los disparos del láser se realizan haciendo barrido de todo el área de tratamiento, incluyendo tanto zonas de piel sana como de piel con lesiones de acné. Se indica al paciente la obligatoriedad de proteger la zona tratada de la luz solar y luces halógenas, durante un periodo de 30h posteriores a la realización de las sesiones, para lo cual procedemos a la colocación de una máscara de fotoprotector con FPS 50+ que el paciente debe renovar cada hora. Se realiza una encuesta para valorar el nivel subjetivo de dolor experimentado por el paciente, en una escala de 1 a 6 (1: no dolor, 2: dolor leve, 3: dolor moderado, 4: dolor intenso, 5: dolor muy intenso, 6: NS/NS). El protocolo de estudio consistió en la realización de 4 a 6 sesiones, a intervalos de 4 semanas. Para evaluar los resultados, se realiza el recuento del número de lesiones totales, inflamatorias y no inflamatorias, antes y después de las sesiones; además de realizar una valoración de los niveles de satisfacción subjetiva de los pacientes y de los efectos adversos.
Análisis estadísticoEstudio controlado, prospectivo, longitudinal y comparativo de la eficacia y tolerabilidad, en el tratamiento del acné, del empleo de láser de colorante pulsado de pulso largo frente a la TFD empleando Metvix® y láser de colorante pulsado de pulso largo. Utilización del Software SPSS 13.0® para Windows. En todas las comparaciones del análisis se consideraron diferencias significativas a las estimaciones con p<0,05. Se realiza un test de Normalidad (Shapiro-Wilk) y se obtiene que las variables no siguen una distribución normal, por lo que para el estudio de comparaciones de los resultados obtenidos antes y después de la realización del láser de colorante pulsado de pulso largo, y antes y después de la TFD, se utiliza el test de Wilcoxon para pruebas no paramétricas para dos muestras relacionadas.
ResultadosSe incluyeron un total de 50 pacientes (n=50) con una «edad media» de 22,16 años (rango: 14–43 años), con predominio del «sexo» femenino (62%) sobre el masculino (38%). Las «edades más frecuentes de inicio de las lesiones de acné» fueron: 14 años, en el 54% de los pacientes; en el 38% a los 16 años; en dos de los casos las lesiones comenzaron antes de los 14 años y en 21 pacientes, después de los 14 años. Todos los pacientes había realizado «tratamientos previos». La gran mayoría había empleado tratamientos tópicos (34% de los pacientes). En un 22% de los casos habían tomado antibióticos orales y en otro 22%, isotretinoína oral. En el resto de los casos, un 10% tomaron anticonceptivos orales y un 12% combinaron antibióticos orales con tratamientos tópicos. Respecto a los «antecedentes personales» ningún paciente presentaba fotosensibilidad, enfermedades que se agravaran con la luz, toma de fármacos fotosensibilizantes, hipersensibilidad al principio activo o a sus excipientes, presencia de lesiones pigmentadas sospechosas de malignidad en las zonas de tratamiento ni historia de cicatrices previas. El 92% de los pacientes carecían de antecedentes patológicos de interés, mientras que el 8% solo referían padecer: 2 casos de síndrome de Gilbert, un caso de síndrome poliglandular autoinmune y un caso controlado de epilepsia.
La «localización» predominante de las lesiones de acné fue la cara (82%) y en el resto de los pacientes, fue la espalda (18%).
La mayor parte de los pacientes que recibieron tratamiento con láser de colorante pulsado describían «ausencia de dolor» (42%) y en el 30 y 24% de los casos presentaban dolor leve y moderado, respectivamente. Solo dos pacientes manifestaron dolor intenso. En el caso de la TFD, el porcentaje de pacientes que manifestó ausencia de dolor fue similar al de los pacientes que recibieron láser, al igual que la presencia de dolor leve-moderado.
El «porcentaje de eritema» fue discretamente mayor en los casos de TFD que en los pacientes que fueron solo tratados con el láser de colorante pulsado. Solo se describió un caso de eritema intenso después de la TFD y no fue descrito ningún caso después de la aplicación aislada del láser.
El «grado de satisfacción subjetiva» fue valorado de forma global tanto con el empleo del láser aislado como con la TFD. En el 52% de los pacientes manifestaron satisfacción por los resultados obtenidos, mientras que en el 22% referían no apreciar cambios en sus lesiones de acné, sin mejoría ni empeoramiento.
El «número de sesiones», a intervalos mensuales, que recibieron los pacientes fue de 4 sesiones en un 44% de los casos y de 6 sesiones en el 56%. La administración de 4 o 6 sesiones fue determinada en función de la evolución de los pacientes y los resultados obtenidos en cada tratamiento.
En cuanto a los «efectos adversos», en el total de los pacientes, incluidos tanto los que recibieron láser aislado como los que fueron tratados mediante TFD, solo se apreciaron 2 casos de hipopigmentación residual, que se resolvió en el transcurso de 2 a 3 semanas.
En el estudio comparativo entre la aplicación de láser de colorante pulsado y TFD mediante el test de Wilcoxon para pruebas no paramétricas de dos muestras relacionadas, se obtienen los siguientes resultados:
- 1.
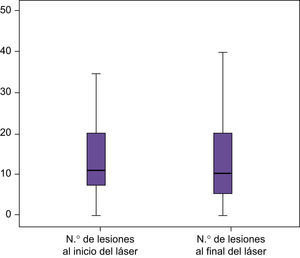
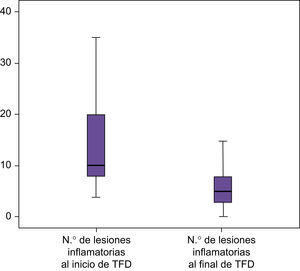
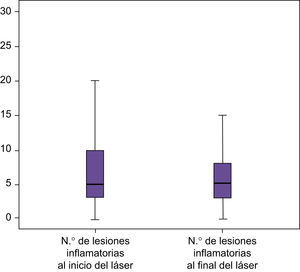
Estudio de las lesiones totales (inflamatorias y no inflamatorias) (tabla 1, figs. 1 y 2):
- •
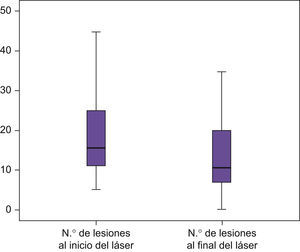
En la mitad del área de tratamiento en la que se aplica láser de forma aislada se consigue un descenso en el número de lesiones en un 21,94%, estadísticamente significativo (p<0,000) (fig. 3).
- •
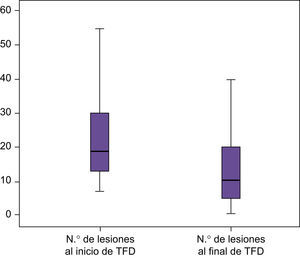
En el área en la que se realiza TFD los pacientes presentan una reducción de las lesiones en un 44,39%, estadísticamente significativo (p<0,000) (fig. 4).
- •
Cuando comparamos los porcentajes de reducción en el número de lesiones entre el área tratada con láser y la zona que recibe TFD, objetivamos una mayor reducción cuando se realiza TFD, respecto a la aplicación aislada del láser (p<0,002) (fig. 5).
Tabla 1.Estudio de lesiones totales antes y después de láser y TFD
Click Here To View StripinN.o de lesiones al inicio del láser N.o lesiones al inicio de TFD N.o lesiones al final del láser N.o lesiones al final de TFD N Válidos 50 50 50 50 Perdidos 0 0 0 0 Media 20,06 23,12 15,10 13,38 Mediana 15,50 19,00 10,50 10,50 Desv. típ. 11,771 13,133 11,329 11,283 Mínimo 5 7 0 0 Máximo 50 60 50 50 Percentiles 25 11,00 12,75 7,00 5,00 50 15,50 19,00 10,50 10,50 75 26,25 30,00 20,25 20,00 - •
- 2.
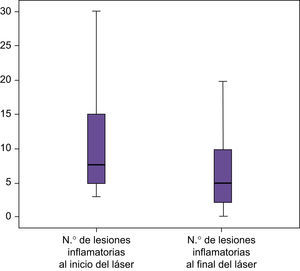
Estudio de las lesiones inflamatorias (tabla 2) (figs. 6 y 7):
- •
Después de la aplicación aislada del láser se obtiene una reducción del número de lesiones inflamatorias en un 17,05%, (p<0,01) (fig. 8).
- •
En el estudio de las zonas tratadas con TFD, se consigue una disminución del 48,97%, (p<0,000) (fig. 9).
- •
Comparando la disminución del número de lesiones después de la TFD respecto al láser, se obtiene mejores resultados con la TFD aunque no estadísticamente significativo (p<0,133). En 17 pacientes, el acné fue mayor en la zona tratada con TFD respecto al área tratada con láser; y en 10 casos no se apreciaron diferencias entre ambas terapias (fig. 10).
Tabla 2.Estudio de las lesiones inflamatorias con láser y TFD
Click Here To View StripinN.o lesiones inflamatorias al inicio del láser N.o lesiones inflamatorias al inicio de TFD N.o lesiones inflamatorias al fin del láser N.o lesiones inflamatorias al fin de TFD N Válidos 50 50 50 50 Perdidos 0 0 0 0 Media 10,32 13,30 7,96 7,00 Mediana 7,50 10,00 5,00 5,00 Desv. típ. 7,266 8,286 7,148 6,893 Mínimo 3 4 0 0 Máximo 30 40 30 30 Percentiles 25 5,00 8,00 3,00 3,00 50 7,50 10,00 5,00 5,00 75 15,00 20,00 10,00 8,50 - •
- 3.
Estudio de las lesiones no inflamatorias (tabla 3):
- •
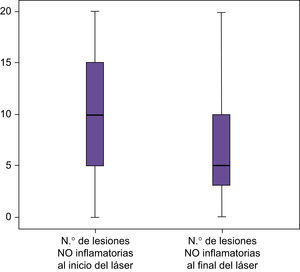
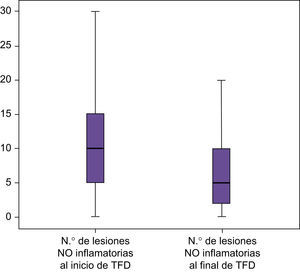
Las lesiones no inflamatorias descendieron en un 29,25% después de la aplicación aislada del láser, (p<0,000) (fig. 11).
- •
Después de la TFD, presentaron disminución de las lesiones en un 33,42%, (p<0,000) (fig. 12).
- •
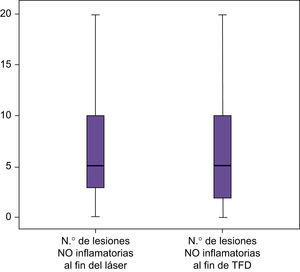
Comparando la TFD con el láser, se consigue un descenso de las lesiones no inflamatorias respecto a la zona tratada solo con láser, pero no fue estadísticamente significativo (p<0,229) (fig. 13).
Tabla 3.Estudio de las lesiones no inflamatorias con láser y TFD
Click Here To View StripinN.o lesiones no inflamatorias al inicio del láser N.o lesiones no inflamatorias al inicio de TFD N.o lesiones no inflamatorias al fin del láser N.o lesiones no inflamatorias al fin de TFD N Válidos 50 50 50 50 Perdidos 0 0 0 0 Media 9,54 9,60 6,90 6,36 Mediana 10,00 10,00 5,00 5,00 Desv. típ. 5,797 6,376 5,515 5,267 Mínimo 0 0 0 0 Máximo 20 30 20 20 Percentiles 25 5,00 5,00 3,00 1,75 50 10,00 10,00 5,00 5,00 75 15,00 15,00 10,00 10,00 - •
Desde la pasada década se lleva investigando el empleo de fuentes de luz y láser en la terapia del acné, basándose en 3 posibles mecanismos de actuación: a) fotoactivación de las porfirinas endógenas que el P. acnes produce en condiciones normales; b) fototermólisis de la glándula sebácea al actuar sobre el agua como diana, y c) disminución de la inflamación por el fenómeno de la fototermólisis selectiva sobre la hemoglobina y, adicionalmente, promover respuestas inmune antiinflamatorias.
En el intento de aumentar la fotoinactivación del P. acnes y de potenciar el mecanismo de actuación sobre la glándula sebácea, la TFD ha surgido como uno de los avances más recientes que han revolucionado el tratamiento del acné. La TFD supone el empleo de fotosensibilizantes exógenos que llevan a una mayor producción de radicales libres y singletes de oxígeno que inducen la muerte celular de forma más activa e intensa que con las porfirinas endógenas15.
La mayor parte de los estudios realizados hasta ahora sobre el empleo de la TFD en el acné han utilizado como fotosensibilizante el ácido 5-aminolevulínico (ALA) y, como activador del mismo, fuentes de luz no coherentes. Nuestro estudio tiene como novedad valorar la eficacia y tolerabilidad en el tratamiento del acné de la TFD mediante el empleo de metil-aminolevulinato, como sensibilizante, y del láser de colorante pulsado de pulso largo, como fuente de luz. Además, comparamos los resultados con la utilización aislada del láser de colorante pulsado.
Hasta la fecha, en la literatura, solo existe un estudio reciente sobre la eficacia del láser de colorante pulsado frente a la TFD con dicho láser y MAL en un grupo reducido de 15 pacientes y durante un periodo corto de seguimiento13.
Los factores que justifican el empleo combinado de MAL junto al láser de colorante pulsado de pulso largo son:
- •
El MAL es un éster del ALA con alta lipofilia por lo que penetra más rápidamente y con mayor profundidad que el ALA. De esta forma, puede llegar más fácilmente a la región glandular donde se concentra la bacteria P. acnes16.
- •
El MAL es más selectivo de la piel enferma que el ALA, el cual tiende a acumularse tanto en piel sana como enferma. Al acumularse el ALA en piel sana se induce, también, una reacción fotodinámica en estas áreas, lo que explica que la TFD con ALA pueda ser más dolorosa que con MAL16.
- •
El ALA induce un depósito homogéneo de PpIX, mientras que el MAL lo hace en forma de «spots». Ello permite que el tratamiento con MAL sea más eficaz en zonas donde realmente tiene que actuar ya que la reacción fotodinámica se produce en la zona lesional sin alterar la piel sana circundante16.
- •
Los efectos adversos, tales como el eritema y edema, suele ser más intensos y duraderos con el ALA que con el MAL, debido al depósito homogéneo de PpIX que induce ALA17.
- •
El empleo de láser como fuente de luz permite focalizar la energía hacia las zonas sobre las que realmente se quiere actuar, con mínima divergencia de dicha energía, a diferencia de lo que ocurre con la luz no coherente18. De esta forma se puede irradiar con alta energía sobre un foco pequeño de piel, lo que lleva asociado la posibilidad de causar menos efectos adversos. No obstante, otros autores defienden el empleo de fuentes de luz no coherentes por ser mejores en lesiones superficiales de áreas grandes.
- •
El láser de colorante pulsado de pulso largo presenta una longitud de onda (595nm) localizada en el lado de la banda Q del espectro de absorción de las porfirinas19. Corresponde a un espectro débil de excitación de las porfirinas, localizado a longitudes de ondas altas entre 450 y 700nm, pero se encuentra dentro del rango en el que existen 4 picos, aunque más débiles que en la banda Soret, de absorción de las porfirinas entre 500 y 635nm.
- •
El láser de colorante pulsado de pulso largo presenta mayor capacidad de profundizar por lo que puede actuar sobre las porfirinas localizadas en las zonas más profundas de los folículos pilosebáceos19.
- •
El láser de colorante pulsado tiene la ventaja de presentar una duración de pulso variable en el rango no purpúrico, un sistema DCD de enfriamiento para minimizar las molestias, un tamaño amplio de spot de hasta 10mm y una mayor rapidez de tratamiento con una velocidad de disparo de 1Hz18.
- •
El empleo del láser de colorante pulsado permite actuar en el componente inflamatorio del acné al tener como cromóforo la hemoglobina. Además, parece inducir la liberación de moléculas antiinflamatorias, basándose entre otros aspectos, en que la emisión de baja energía láser tiene efecto estimulador en las células, concretamente en las células T5. Se postula que este láser elimina las bacterias no solo de forma directa, sino también mediante la estimulación del sistema inmune.
- •
Las fluencias bajas del láser de colorante pulsado inducen la producción de procolágeno secundario al calentamiento de la dermis perivascular, lo que puede ser de utilidad en la mejora de las cicatrices de acné4,20.
- •
El láser de colorante pulsado parece disminuir la comedogénesis y la maduración de la pared folicular21.
- •
La reacción fotodinámica inducida por la combinación de metil-aminolevulinato y de láser de colorante pulsado parece inducir una disminución del tamaño de las glándulas sebáceas y una supresión de la función de las mismas.
- •
El uso del láser de colorante pulsado de pulso largo se ha relacionado con escasos efectos secundarios que pensamos no aumentan por la asociación del metilaminolevulinato21.
A pesar de la abundancia de estudios que han surgido, en la última década, demostrando la eficacia marcada del empleo de la TFD en el tratamiento del acné, todavía existe la necesidad de realizar ensayos randomizados, a doble ciego, con placebo-control, para poder llevar a su aprobación, por la FDA y Comité Europeo de Medicamentos, el tratamiento fotodinámico del acné, como vía alternativa a la isotretinoína.
En nuestro estudio es importante indicar el hecho de que para poder realizar una adecuada interpretación de los resultados, se deberán tener en cuenta las limitaciones que este puede presentar, dado que las conclusiones están basadas en datos clínicos que, como en otros estudios, son difíciles de correlacionar con cambios en la excreción de sebo, daño de las glándulas sebáceas, niveles de P. acnes y fluorescencia de PpIX.
Actualmente, a nivel histológico solo se ha demostrado una alteración leve de la glándula sebácea que, aunque se piensa es transitoria, puede ser suficiente para disminuir la producción de sebo, resultando en una mejoría a largo plazo del acné. No obstante, con el tiempo, se ha visto que la alteración de los sebocitos vuelve a su histología pretratamiento3.
En cuanto a los niveles de bacteria, aunque la medida cuantitativa específica, en la piel, del P. acnes, por sí misma, es más exacta que la medida indirecta de la fluorescencia, hay que tener en cuenta que dichos valores en la superficie cutánea son diferentes a los que existen en los conductos pilosebáceos, por lo que no constituirían un reflejo fiel de la cantidad de fotoinactivación bacteriana que realmente se produciría8. Por otro lado, y tal como se defiende en anteriores estudios, la reacción fotodinámica induce un daño en la bacteria más que una destrucción, por lo que cuando son cultivados en ambiente ideal, crecen de forma adecuada. Es por ello que varias semanas después de la interrupción del tratamiento se puede ver recolonización de la piel por el P. acnes. Lo cual no debe ser interpretado como fracaso de la TFD, ya que como bien defiende Hongcharu3, además del daño directo sobre la glándula y de la inactivación fotodinámica de la bacteria, parece existir un mecanismo de acción alternativo consistente en la disminución de la obstrucción folicular, por un aumento del recambio de queratinocitos y disminución de la hiperqueratosis.
Aunque existen estudios previos sobre TFD en el acné en los que determinan, para comprobar los resultados del tratamiento, la medida de la excreción de sebo mediante sebutape, consideramos que los valores que se obtienen con tal medida son muy variables y con tendencia a infraestimar dicha excreción2. En nuestro estudio, no consideramos necesaria la valoración de este dato ya que pensamos que no representa un reflejo fiel de la acción de la terapia sobre la función de la glándula.
En nuestra unidad de láser del servicio de dermatología, fue realizado un ensayo, previo a este estudio, sobre la utilidad del láser de colorante pulsado en el acné, comprobando su eficacia en la reducción de lesiones activas de acné21. En el estudio actual proponemos realizar TFD en pacientes con acné mediante el empleo novedoso de MAL como fotosensibilizante, en el intento de aumentar la capacidad de penetración, y profundizar hasta las glándulas sebáceas. Hasta la fecha, solo hay 4 estudios que emplean MAL en la TFD del acné, ya que la mayoría utilizan ALA16,5,22,13,14. Como fuente de luz, decidimos utilizar láser de colorante pulsado, en lugar de una fuente de luz no coherente, como en la mayoría de los estudios descritos en la literatura. El único ensayo previo al presente estudio, en el que realizan TFD del acné mediante la combinación de MAL y láser de colorante pulsado es el presentado, recientemente, por Haedersdal et al13. Nuestro estudio es el más amplio, hasta ahora, en cuanto a número de pacientes y periodo de seguimiento respecto al empleo de TFD con MAL y láser de colorante pulsado.
En cuanto a la «metodología» establecimos como protocolo un periodo de incubación del MAL de una hora seguido, posteriormente, de la aplicación del láser de colorante pulsado de pulso largo, utilizando fluencias de 9J/cm2, pulso de 6 msg y spot de 7mm.
Respecto a las «sesiones» consideramos, por nuestra experiencia, que son necesarios múltiples tratamientos, frente a sesiones aisladas, no solo con el objeto de conseguir un mantenimiento de los resultados prolongado en el tiempo, sino también de obtener, en sí mismo, tales resultados, sobre todo, cuando tratamos pacientes con acné de grado moderado-grave. Coincidimos, así, con las conclusiones establecidas previamente por Hongcharu e Itoh. En su estudio sobre 13 pacientes sobre los que aplicó un tratamiento único, Itoh demostró mejoría clínica pero no persistía más allá de 3 a 6 meses, concluyendo que una sesión de TFD solo producía daño «reversible» de la glándula sebácea, describiendo la necesidad de emplear múltiples sesiones en la TFD del nevus sebáceo23. Por otro lado, como confirma Pollock en su estudio, la TFD más que producir destrucción del P. acnes, lo que hace es dañarlo, de forma que, después de varias semanas de la finalización del tratamiento, el área se ha recolonizado9. Coincidimos, por tanto, con Hongcharu en que el empleo de múltiples sesiones se asocia con descenso en los porcentajes de secreción del sebo con disminución de la obstrucción folicular y daño de las glándulas sebáceas, con disminución del tamaño de las mismas y ello se deriva en mejores resultados clínicos mantenidos en el tiempo que cuando se emplean tratamientos únicos3. Establecemos como intervalo entre sesiones un total de 4 semanas, tiempo suficiente en el que comprobamos la recuperación del área de tratamiento respecto a la sesión previa y la adecuación tanto de la vida personal como profesional del paciente a la necesidad de acudir al hospital para la realización del tratamiento. Muchos estudios emplean intervalos más cortos, de 1 a 2 semanas, si bien las energías usadas son menos intensas y los índices de recidiva más altos1,9,5,14.
Referente a «la luz a emplear para inducir la reacción fotodinámica», la mayoría de los estudios utilizan fuentes de luz no coherente, generalmente, luz azul y/o roja, o bien, luz pulsada intensa18,12,24. Nuestra intención respecto al empleo del láser de colorante pulsado no solo era focalizar la energía sobre las zonas enfermas, sino también disminuir el componente inflamatorio y mejorar la cicatrización4,5,20. Tal y como describe Alexiades-Armenakas25 las fluencias requeridas para que el láser de colorante pulsado sea eficaz en el tratamiento del acné, deben ser de, al menos, 7 a 7,5J/cm2. Nosotros empleamos una fluencia mayor para asegurar la eficacia, utilizando un total de 9J/cm2, con la que, además, mantuvimos una buena tolerabilidad del tratamiento con escasos efectos adversos, dado que asociamos una duración de pulso de 6 msg para evitar posible aparición de alteraciones pigmentarias o de púrpura, además de ser menos doloroso para el paciente. Solo existe un enyaso previo a este estudio en el que emplea láser de colorante pulsado asociado a MAL para la TFD del acné, si bien nosotros utilizamos una fluencia mayor con una duración de pulso menor13. Además, necesitamos emplear un mayor número de sesiones para conseguir resultados similares en cuanto a la eficacia en la reducción de las lesiones inflamatorias.
La utilización de MAL como «fotosensibilizante» puede ofrecer, por su lipofilia, ventajas teóricas sobre el ALA por presentar mejores propiedades de penetración y mayor selectividad tisular. Dicha selectividad hace que su depósito en «spot», no homogéneo como ocurre con el ALA, parezca conducir a menor intensidad del dolor durante el tratamiento y menos efectos adversos14. Fritsch comparó la intensidad de la fluorescencia y la producción in situ de porfirinas entre ALA y MAL en 80 pacientes, de los cuales 40 tenían piel normal y el resto presentaban queratosis actínicas17. Observó que la fluorescencia en piel normal era menor con MAL y que la producción de porfirinas en las zonas con queratosis actínicas era doble con ALA respecto a MAL. De ello concluye que ALA parece ser un productor más eficiente de porfirinas conduciendo a una reacción fotodinámica mayor que con MAL. No obstante, concuerda con Christiansen26 en que la producción de PpIX a partir del ALA es excesiva para las indicaciones cosméticas. Con respecto al tiempo de incubación del MAL coincidimos con otros estudios en la posibilidad de utilizar periodos cortos, aunque nosotros comprobamos la necesidad de mantener el fotosensibilizante en contacto con el área de tratamiento, al menos, durante una hora. Cuando el tiempo de incubación que empleábamos era de 45min, no solo no obteníamos la fluorescencia rojo-anaranjada coral típica de la acumulación de PpIX, sino que además no se conseguía efecto terapéutico. La piel del área tratada no demostraba ni el eritema ni el edema típicos que se observan cuando se produce la reacción fotodinámica. Aunque existen pocos ensayos controlados en los que se evalúe la utilización de tiempos cortos de incubación del fotosensibilizante, de 15 a 30min, nosotros establecemos que, al menos, dicho periodo debe ser de una hora22,27,28. Haedersdal realizó una revisión basada en la evidencia sobre el empleo de láser, fuentes de luz y TFD en el tratamiento del acné, observando en los estudios sobre TFD que la eficacia y grado de dolor después de un tratamiento utilizando ALA y MAL eran similares, mientras que el eritema, erupción pustular y exfoliación eran más intensos cuando se empleaba ALA que con el uso de MAL. Además, observó que en la mayoría de los estudios la eficacia era mayor y se mantenía en el tiempo cuando se empleaban 4 tratamientos frente a una única sesión29.
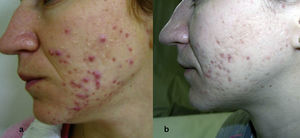
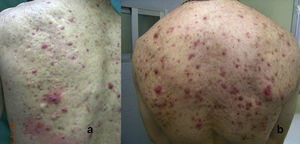
Respecto a la «eficacia clínica», en el recuento de lesiones obtuvimos un descenso estadísticamente significativo en el número de lesiones totales, asi como también en el número de lesiones inflamatorias y no inflamatorias, tanto con el empleo aislado del láser como con la TFD. Los porcentajes de reducción, con la aplicación aislada de láser, en el total de lesiones, en las lesiones inflamatorias y no inflamatorias fueron de 21,94, 17,05 y 29,25%, respectivamente. Sin embargo, al comparar ambas terapias, la TFD solo fue superior al láser, de forma estadísticamente significativa (p>0,002), cuando se estudiaba el número de lesiones totales de acné, obteniendo un descenso del 44,39%, con la TFD y del 21,94%, con la aplicación aislada del láser. En el estudio aislado de las lesiones inflamatorias, la TFD obtuvo mejores resultados (descenso del 48,97%) que el láser (descenso del 17,05%), aunque no fue estadísticamente significativo (p<0,133). De la misma forma, el descenso de las lesiones no inflamatorias fue mayor con la TFD (disminución del 33,42%) que con el láser (disminución del 29,25%) pero no estadísticamente significativo (p<0,229). Consideramos, no obstante, como en estudios previos descritos en la literatura, la dificultad a la hora de realizar el recuento de lesiones no inflamatorias dada la evolución en sí de las mismas, que pueden ir aumentando en número incluso desde antes de iniciar el tratamiento, y sin estar asociado al inicio del mismo16. Además, se debe tener en cuenta el hecho de que el número en sí de lesiones no inflamatorias con frecuencia es pequeño. Nuestros resultados coinciden con los obtenidos en los 4 ensayos en los que emplean MAL en la TFD del acné, obteniendo porcentajes de reducción, principalmente, en las lesiones inflamatorias16,5,13,14. No obstante, las diferencias entre la aplicación aislada del láser y la realización de TFD son pequeñas, coincidiendo así con el resto de los estudios; e incluso las diferencias obtenidas solo fueron estadísticamente significativas al considerar el número total de lesiones. En el caso de las lesiones inflamatorias, la mejoría obtenida fue mayor que al tratar lesiones no inflamatorias, tanto con láser como con TFD, como se confirma en estudios previos. Aunque, en nuestro caso, no fue estadísticamente significativa la diferencia obtenida en los resultados entre el láser y la TFD.
Como se confirma en los estudios de Fritsch30 y de Wiegell-Wulff5, nosotros comprobamos mayor «fluorescencia» en las zonas de piel afecta por la inflamación del acné, que en la piel perilesional, lo que define la mayor selectividad del MAL hacia la piel enferma, acumulándose de forma selectiva en las glándulas sebáceas inflamadas y agrandadas, donde además se induce una mayor acumulación de PpIX. Al igual que Haedersdal et al13, confirmamos la presencia de fluorescencia en el lado pretratado con MAL, respecto al contralateral. En nuestro estudio comprobamos, al igual que en otros ensayos descritos en la literatura, que la ausencia de fluorescencia se mantenía de forma más prolongada cuando se aplicaban múltiples sesiones en comparación con la administración de un tratamiento único. No obstante, aunque aún no se ha demostrado el mecanismo exacto de la TFD en el acné, es probable que, como confirma Hongcharu, la TFD actúe no solo por destrucción fotodinámica del P. acnes y daño directo de la glándula sebácea, sino también mediante la disminución de la obstrucción folicular al inducir un aumento del recambio de queratinocitos y una disminución de la hiperqueratosis3. Respecto a la valoración de las colonias de P. acnes, aunque la medida cuantitativa específica de la bacteria en la piel, por sí misma, es más exacta que la medida indirecta de la fluorescencia, hasta ahora no hay estudios que cuantifiquen el número de bacterias, excepto el ensayo de Pollock et al9, en el que midieron los niveles de P. acnes en la superficie cutánea, si bien estos niveles tampoco se correlacionaban exactamente con los que existían en los conductos pilosebáceos. Por ello, la disminución de la fluorescencia sigue siendo la medida indirecta que refleja la disminución del recuento bacteriano. Se observa que esa fluorescencia vuelve a reaparecer varias semanas después de la finalización de la TFD, lo que podría confirmar la posibilidad de recolonización. Por los datos descritos en la literatura y los resultados de nuestro estudio, comprobamos que la ausencia de fluorescencia se mantiene más prolongada en el tiempo cuando se aplicaban múltiples sesiones en comparación con un tratamiento único.
En cuanto a la «tolerabilidad del tratamiento», ningún paciente abandonó el estudio. En la valoración de la aparición de «efectos adversos», podemos establecer que la TFD es un tratamiento seguro. Al considerar la aparición de dolor, los pacientes manifestaban sensación de hormigueo y quemazón que lo definían en una escala de 1 a 6 (1: ausencia de dolor, 2: dolor leve, 3: dolor moderado, 4: dolor intenso, 5: dolor muy intenso, 6: NS/NC). Casi la mitad de los pacientes referían ausencia de dolor durante el tratamiento, tanto láser como de TFD. En el 54% restante de los pacientes en los que sí aparecía dolor, este era de características leve-moderado (niveles 2–3). Se sabe que el dolor que aparece durante la TFD se restringe a la zona iluminada y que puede ser reflejo de una estimulación nerviosa y/o del daño tisular producido por los radicales oxígenos reactivos, probablemente empeorado por la hipertermia. Parece que el MAL podría provocar menos estimulación de las fibras nerviosas y, consecuentemente, inducir menor aparición de dolor31. De hecho, en estudios previos se ha demostrado que la TFD de la piel sana es más dolorosa con ALA que con MAL, y ello es debido a que la acumulación de PpIX es mayor después de la incubación del ALA que con el MAL. Wiegell y Wulff16 comprobaron la existencia de diferencias en los niveles de dolor, entre ALA y MAL, cuando trataban piel normal. Sin embargo, esta diferencia no se aprecia cuando se trata piel enferma y ello es debido a que, aunque el MAL induce una acumulación no homogénea y solo lo hace en «spots», la activación de altas cantidades de PpIX en un «spot» puede ser tan doloroso como la activación de un área de tratamiento con distribución más homogénea de la PpIX, como ocurre con el ALA. Este hecho explica que en los casos de pacientes con acné tratados con MAL, como en nuestro estudio, el dolor sea leve o ausente, dado que las zonas tratadas en estos pacientes presentan áreas importantes de piel sana, en comparación a la extensión total de las lesiones. Por el contrario, podríamos postular que el empleo de ALA en la TFD del acné induciría mayor intensidad de dolor ya que se tratarían áreas de mayor cantidad de piel sana frente a piel lesional, de forma que el acúmulo homogéneo de PpIX en la piel perilesional llevaría a mayor dolor durante la iluminación, mientras que con el MAL el acúmulo de PpIX se produciría en lesiones puntuales. En un reciente estudio, Wiegell y Wulf32 observaron la aparición de dolor durante la TFD con el empleo de MAL para el tratamiento de queratosis actínicas y de acné, demostrando que el dolor era más alto en relación con picos más altos de fluorescencia por PpIX y también con rangos más altos de fluencias. Dos ensayos previos describieron la aparición de menos dolor en la TFD con MAL respecto a ALA, en el tratamiento de queratosis actínicas de cuero cabelludo, aunque se emplearon periodos más cortos de incubación con MAL que con ALA33,34. Recientemente, Wiegell16 estudiando la TFD en el acné y Kuijpers35 en el tratamiento del CBC nodular observaron que, mediante la aplicación de ambas prodrogas durante un periodo de incubación de 3h, no había diferencias significativas en cuanto al nivel del dolor entre ambos agentes, aunque en el caso del acné el lado tratado con ALA fue significativamente más doloroso en las 24h posteriores al tratamiento. El grado de dolor parece también estar más relacionado con la intensidad de luz proporcionada, de forma que dosis de luz fraccionada aumenta la tolerancia y parece, al mismo tiempo, mejorar el porcentaje de curación, asi como también el empleo de fluencias más bajas32,36.
No fueron descritos casos de costras, ni descamación ni púrpura ni cicatrización. Solo se produjeron dos casos de hipopigmentación que se resolvieron en 3 semanas. La mayoría de los pacientes experimentaron la aparición de eritema con discreto edema inmediatamente después de la aplicación de la sesión, y que los pacientes referían desaparecer en el transcurso del día, sin limitar la vida cotidiana del paciente. Concretamente, el eritema y edema fueron más intensos en los 10min primeros del inicio de la TFD, disminuyendo una hora después de finalizar el tratamiento, tal y como describe Hongcharu3. El dolor, quemazón y picor también se presentan más intensos en los primeros 10min y, posteriormente, alcanza una meseta. Esta sensación de quemazón fue más intensa en tratamientos subsecuentes.
El eritema y edema se correspondían con el efecto fotodinámico, lo cual nos indicaba la existencia de efectividad terapéutica. Los pacientes que no desarrollaban tal eritema y edema, presentaban ausencia de respuesta clínica cuando acudían a la siguiente sesión. Coincidiendo con el estudio de Haedersdal, el eritema y edema aparecieron de forma más frecuente y significativa en el lado de la TFD que en el lado tratado solo con láser13.
Con el presente estudio demostramos la eficacia de la TFD en el tratamiento del acné, principalmente en el acné de tipo inflamatorio. Consideramos, no obstante, las limitaciones que puedan derivarse por el desarrollo de la técnica, coincidiendo con otros estudios en optimizar los regímenes de tratamiento para obtener resultados mantenidos en el tiempo y con escasos efectos adversos. Defendemos que la utilización tanto de la TFD como de otras fototerapias no debe ser considerada sustituta de tratamientos con antibióticos o retinoides.
ConclusionesDe la realización del presente estudio, en el que describimos nuestra experiencia sobre el empleo de láser y TFD en el tratamiento del acné, se extraen las siguientes conclusiones:
- 1.
La TFD, mediante el empleo de MAL y láser de colorante pulsado de pulso largo (LP PDL), es un tratamiento efectivo para el acné de predominio inflamatorio.
- 2.
La TFD en el tratamiento del acné puede ser considerada una técnica inocua dada la práctica ausencia de efectos adversos.
- 3.
La TFD mediante el empleo de MAL y láser de colorante pulsado de pulso largo (LP PDL), consigue mejores resultados que el láser de colorante pulsado (PDL), en el tratamiento del acné, principalmente en las lesiones de tipo inflamatorio.
Desde la realización del presente estudio, nuevas publicaciones han aparecido en la literatura sobre el empleo de la TFD en el acné vulgar37–43.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.