Las miasis cutáneas son un conjunto de enfermedades caracterizadas por la infestación por larvas de dípteros de la piel de animales vertebrados (humanos u otros animales).
Siguiendo la clasificación anatómica de las miasis1, basada en varias propuestas previas, se pueden dividir en las siguientes entidades:
- •
Miasis de las heridas: parasitación de la superficie de heridas expuestas.
- •
Miasis cutánea: implica la penetración de la larva del díptero en la superficie cutánea sana, pudiéndose subdividir a su vez en:
- ∘
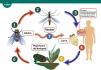
Miasis cutánea forunculosa: la larva crea una cavidad conectada con el punto de entrada, sin desplazamiento a distancia, en la que desarrolla parte de su ciclo vital (fig. 1).
Figura 1.Ciclo vital de los dípteros responsables de la miasis forunculosa3. La mosca adulta deposita los huevos (1). En el caso de Dermatobia hominis, los adherirá a la superficie de un artrópodo vector (2) que actuará como vector al picar a un mamífero, depositando los huevos accidentalmente sobre él (3). Otras especies (7), incluyendo los géneros Cochliomyia, Cuterebra, y Wohlfahrtia, pueden depositar los huevos directamente sobre el huésped, o sobre superficies que entren en contacto directo con el hospedador (género Cordylobia) sin necesidad de vector. Los huevos eclosionan al contacto con el calor del huésped. La larva penetra la superficie cutánea, creando una cavidad en la cual se desarrolla durante las siguientes semanas alimentándose de los tejidos del hospedador (4). La larva madura abandona el huésped, formando una pupa en el exterior (5). Tras un mes eclosiona y sale un nuevo espécimen adulto (6).
- ∘
Miasis cutánea migratoria o progresiva: se produce por la migración de la larva bajo la superficie cutánea.
- •
Miasis de cavidades u orgánica, que recibe el nombre de la cavidad natural u órgano a la que afecta, siendo las más frecuentemente descritas en la literatura la oftalmomiasis, miasis oral, nasal, urogenital, cerebral e intestinal.
Centrándonos en la miasis cutánea forunculosa, las especies más frecuentemente implicadas son Dermatobia hominis y Cordylobia anthropophaga, siendo la primera la principal responsable en América Central y de Sur, y la segunda en África.
Ambas especies se caracterizan porque en fase larvaria presentan espinas radiales en los segmentos anteriores y un espiráculo que les permite respirar en el segmento posterior2. Para la correcta identificación del agente es necesario el estudio de las características anatómicas del ejemplar completo (forma, espinas, espiráculo, pigmentación) por un microbiólogo o entomólogo experimentado.
La presentación clínica habitual de esta entidad consiste en la aparición de un nódulo inflamatorio de unos 2cm con un orificio central, localizado en la zona de inoculación de los huevos. Suele asociar prurito e incluso sensación de movimiento en la lesión. En ocasiones, el canal larvario puede ser menos obvio al estar cubierto por una costra de restos necróticos y productos de desecho de la larva. En general las lesiones son únicas, ocupadas por una sola larva, aunque hay casos descritos de parasitación múltiple. En el caso de Dermatobia, la presentación más habitual consiste en una lesión única asociada a la picadura de un artrópodo que ha actuado como vector de los huevos en zonas expuestas de la piel, como extremidades o cabeza, mientras que Cordylobia suele presentarse como lesiones múltiples en áreas no expuestas como espalda o nalgas4.
El diagnóstico requiere un alto grado de sospecha clínica, basándose en la anamnesis y la exploración física.
La dermatoscopia puede ser de utilidad, al permitir la visualización de los espiráculos posteriores de la larva cuando está próxima a la superficie. Llamas-Velasco et al.5 proponen mantener el dermatoscopio sobre la lesión varios minutos, forzando la movilización hacia la superficie de la larva al privarla de oxígeno.
Otra herramienta de utilidad en casos de duda es la ecografía cutánea6, con la que se puede observar una masa ovalada ecogénica de 1-1,5cm bajo la epidermis, con sombra acústica, con vascularización interna en modo doppler así como movimiento espontáneo, permitiendo identificar el número de larvas y su distribución dentro de la cavidad.
CasoVarón de 10 años, sin patologías previas, con antecedente de viaje a Costa Rica el mes anterior a la consulta. Durante su estancia allí sufre varias picaduras, una de ellas en cuero cabelludo, la cual en los días posteriores evoluciona hacia un nódulo inflamatorio y pruriginoso de 1,5cm. Tras su regreso a España, la lesión desarrolla un orificio central, y el niño comienza con adenopatías inflamatorias en región retroauricular y occipital, manteniéndose afebril en todo momento. Valorado por su pediatra, inicialmente es interpretado como picadura abscesificada, siendo tratado con antibiótico tópico sin mejoría, por lo que se asocia amoxicilina-clavulánico oral y se intenta drenaje sin salida de contenido. Tras 4 semanas de evolución del cuadro sin observarse mejoría es derivado al Servicio de Dermatología para revaloración, momento en el cual, ante la presentación clínica y el marco epidemiológico muy sugestivos de miasis, se decide comprobación de nuestra sospecha diagnóstica.
Descripción de la técnicaExplicamos una sencilla y económica técnica exploratoria para la identificación de esta entidad (ver video suplementario). Consiste en la oclusión del orificio del canal larvario con vaselina en pomada durante al menos 30min, con lo que se consigue disminuir el aporte de oxígeno a la larva. Después de este periodo de oclusión se retira la vaselina, inmediatamente tras lo cual se observará el ascenso de la larva a la superficie para respirar.
El tratamiento consiste en la extracción de la larva, siendo necesaria en ocasiones, como en nuestro paciente, la ampliación quirúrgica del orificio de salida para permitir la extirpación completa del espécimen sin fragmentación del mismo.
En la literatura se describen varios métodos de extracción7, como la presión simple en la periferia del orifico para forzar la salida de la larva, la tracción con pinzas del espécimen si aflora a la superficie, o la extirpación quirúrgica. La elección ha de basarse en el tipo de larva y el estado de maduración. Así, aquellas especies con estructuras de anclaje como espinas, ejemplares en etapas avanzadas de maduración o de gran tamaño con relación al orificio de salida serán más difíciles de retirar por métodos no quirúrgicos8.
Es el caso de la parasitación por Dermatobia hominis, en muchas ocasiones la presión manual en la periferia de la lesión es insuficiente para la extracción, como hemos comprobado en nuestra práctica clínica y en concordancia con lo que señalan Francesconi y Lupi1. Estos autores también proponen la oclusión física del orificio de salida para forzar la salida de la larva, aunque señalan el riesgo de asfixiar al ejemplar en el interior de la lesión, dificultando la extracción, con la consiguiente respuesta inflamatoria y formación de granuloma por cuerpo extraño si no se retira.
En la literatura está descrita la utilización de ivermectina oral en casos de parasitación múltiple o en personas inmunodeprimidas9, siempre retirando la larva para evitar la consecuente respuesta inflamatoria a cuerpo extraño. Como medida preventiva se recomienda el uso de repelentes de insectos y ropa de algodón larga y ajustada cuando se viaja a áreas endémicas3,4.
IndicacionesPaciente con un forúnculo con orificio central y un antecedente de viaje a regiones tropicales de Latinoamérica en las semanas previas, especialmente si refiere picaduras.
ComplicacionesLa técnica no presenta complicaciones ni contraindicaciones.
Respecto a las complicaciones propias de la entidad, la sobreinfección bacteriana es la más frecuente. En general, la larva no migra del punto de inoculación y no hay invasión de tejidos profundos, sin embargo, se han reportado casos de miasis cerebral fatal en niños por penetración a través de las fontanelas abiertas3.
Conclusiones- •
El diagnóstico de miasis por Dermatobia hominis ha de sospecharse en pacientes con una lesión forunculosa, sobre todo si se observa un orificio central, y viaje reciente a áreas tropicales de Latinoamérica.
- •
Describimos una técnica diagnóstica de la miasis forunculosa fácil y asequible, con una alta especificidad, para el diagnóstico de esta entidad, basada en la oclusión con vaselina en pomada para crear un ambiente anóxico para la larva y promover su salida al exterior.
- •
Tras la extracción de la larva, se recomienda seguimiento a corto plazo para comprobación de la curación de lesión residual.
No.
Conflicto de interesesNo.