Determinar las prácticas actuales de los dermatólogos españoles para la realización de la terapia fotodinámica con luz de día (TFDLD) autoaplicada en el domicilio, y su experiencia con este tratamiento.
MetodologíaEstudio observacional transversal y multicéntrico, en el que participaron 100 dermatólogos de hospitales públicos y privados en España. Se recogieron sus prácticas a través de un cuestionario online, elaborado en base a una revisión de la literatura, incluyendo experiencia, climatología, ventajas, desventajas y satisfacción con la TFDLD autoaplicada.
ResultadosEl 38,4% de los dermatólogos acumula una experiencia de más de 5 años usando TFDLD y el 72,7% alterna entre consulta y autoaplicación en domicilio. El 61,1% de los dermatólogos no tiene un protocolo específico para la autoaplicación y un 69,4% explica personalmente las instrucciones. El 50% prefiere realizar la TFDLD en meses de mayor intensidad solar y un 70,8% recomienda el tratamiento por la mañana. El 95,9% de los pacientes están satisfechos o muy satisfechos con el tratamiento.
Conclusiones principalesLa TFDLD autoaplicada es una opción efectiva y bien tolerada para tratar la QA, especialmente en los pacientes que siguen adecuadamente las instrucciones y tienen apoyo familiar. Es necesario protocolizar la TFDLD autoaplicada para garantizar mayor eficiencia y seguridad en su aplicación domiciliaria.
To determine the current practices of Spanish dermatologists performing home self-applied daylight photodynamic therapy (dPDT), and their experience with this treatment.
MethodologyWe conducted a retrospective, multicenter, cross-sectional observational study with participation from 100 dermatologists from public and private Spanish hospitals. Their practices were collected through an online questionnaire and prepared based on a literature review, including experience, climatology, advantages, disadvantages and satisfaction with the self-applied dPDT.
ResultsA total of 38.4% of dermatologists have >5 years of experience using dPDT and 72.7% alternate consultation and home self-application. A total of 61.1% of dermatologists do not have specific protocols for self-application and 69.4% explain instructions to their patients personally. A total of 50% prefer to apply dPDT in months of greater solar activity and 70.8% recommend treatment during the morning. A total of 95.9% of the patients are satisfied or very satisfied with the treatment.
Main conclusionsSelf-applied dPDT is an effective and well-tolerated option to treat AK, especially in patients who adequately follow instructions and have family support. It is necessary to protocolize the self-applied dPDT to guarantee a greater safety and efficacy profile in the home application format.
Las queratosis actínicas (QA) son lesiones premalignas de la piel que se localizan con frecuencia en zonas expuestas a la radiación ultravioleta (UV)1. En España, la QA es el diagnóstico más frecuente en los servicios de dermatología, con un 6% del total de las consultas, y su tasa de prevalencia se estima en el 28,6% de las personas mayores de 45 años (IC 95%: 27,2-30,1%)2,3.
Las personas con QA tienen un mayor riesgo de desarrollar carcinoma de células escamosas (CEC) y otras neoplasias malignas de la piel4. Las tasas de malignización varían del 0,025 al 16%5,6, y el riesgo de progresión a CEC aumenta en los pacientes con múltiples lesiones de QA, siendo 4 veces mayor en los pacientes con 6-20 lesiones y hasta 11 veces mayor en aquellos con más de 20 lesiones de QA5,7.
De entre las diferentes alternativas existentes para el tratamiento de la QA, la terapia fotodinámica (TFD) está especialmente indicada en QA de grado I y II y en el campo de cancerización, especialmente en zonas fotoexpuestas como cara y cuero cabelludo con un grado de recomendación A y nivel de evidencia I8.
A pesar de los beneficios que ofrece la TFD, uno de los principales inconvenientes es el dolor, a veces muy intenso, que se produce durante y tras la irradiación. Esto es lo que fundamentalmente llevó al desarrollo de la TFD con luz de día o daylight (TFDLD) una alternativa más cómoda, menos dolorosa 9 y con una eficacia similar (no inferior) a la TFD convencional10.
Una variante de la TFDLD hospitalaria (realizada en la consulta u hospital) es la TFDLD autoaplicada por el paciente en su domicilio. Esta opción es preferida por algunos pacientes y especialistas por permitir adaptarla a su estilo y ritmo de vida al poderla realizar cuándo y dónde el paciente elija. Existe evidencia de que la aplicación de la TFDLD por parte del propio paciente consigue altos niveles de satisfacción, efectividad y tolerabilidad del tratamiento11–13.
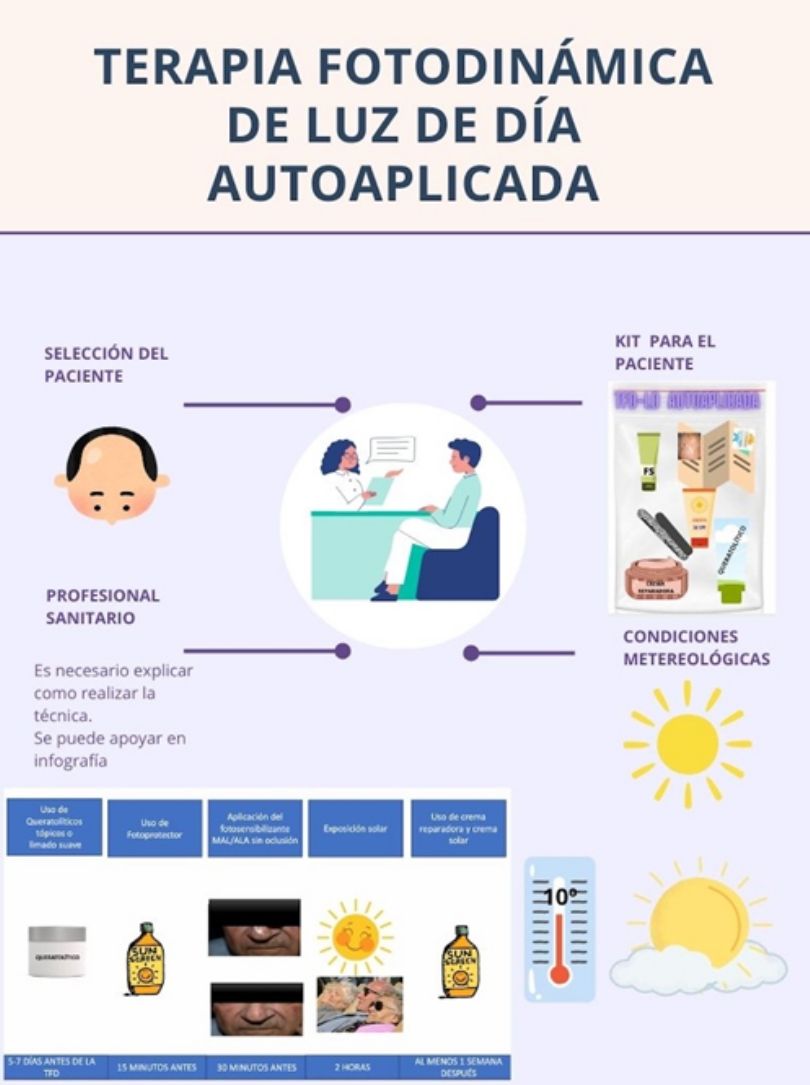
En 2015 se publicó el «Documento de consenso hispano-portugués para el uso de la terapia fotodinámica con metil-aminolevulinato (MAL) y luz de día en el tratamiento de las queratosis actínicas»14 en el que se establece el protocolo para la realización de este tratamiento en las QA de grado I y II adecuado y consensuado para las características epidemiológicas, meteorológicas y clínicas que se dan en España y Portugal. Sin embargo, existen diversos aspectos de la TFDLD autoaplicada que permanecen sujetos a cierta variabilidad entre las prácticas de los diferentes servicios de dermatología y que es interesante conocer. En este contexto, nuestro objetivo fue determinar cuáles son las prácticas actuales de los dermatólogos españoles para la realización de la TFDLD autoaplicada, así como su experiencia personal con ella.
Material y métodoSe diseñó un estudio observacional, transversal, prospectivo y multicéntrico cuya población fueron los dermatólogos de España que realizan la TFD en hospitales. Teniendo en cuenta que en España hay 162 servicios de dermatología en hospitales públicos4, y que un 90% de ellos ofrecen servicio de terapia fotodinámica5, se invitó a participar a una amplia muestra de dermatólogos. El trabajo de campo se desarrolló durante el segundo semestre de 2022 y, finalmente, 100 dermatólogos (un 10% de ellos con consulta en el ámbito privado, un 25% en ámbito público y un 65% en ámbito público y privado) accedieron a responder el cuestionario online sobre su práctica clínica diaria en el manejo de la QA con la TFDLD autoaplicada.
Para la confección del cuestionario, se hizo una revisión completa de la bibliografía existente sobre la TFDLD hospitalaria y autoaplicada en las bases de datos Pubmed, Embase y Cochrane de los últimos 20 años. Con la información obtenida en esta revisión de la literatura, 2 dermatólogas expertas en el tema redactaron el cuestionario (material suplementario). Este valoraba las siguientes dimensiones: experiencia con la TFDLD autoaplicada; climatología durante la misma; ventajas y desventajas de la autoaplicación; y grado de satisfacción del paciente y dermatólogo (tabla 1). El consenso hispano-portugués para el uso de la TFDLD detalla el protocolo de actuación en el hospital, pero no contempla la autoaplicación del tratamiento en el domicilio del paciente14. Por dicha razón, se recogieron también los diferentes protocolos utilizados (fotoprotección, preparación de lesiones, fotosensibilizante, tiempo de exposición y seguimiento).
Temas abordados en el cuestionario de práctica clínica de TFDLD autoaplicada
| Experiencia profesional con TFDLD autoaplicada |
| a. Porcentaje de tratamientos realizados |
| b. Protocolos hospitalarios |
| c. Perfil de paciente preferido |
| Protocolos de tratamiento de TFDLD autoaplicada |
| a. Responsable de instruir al paciente |
| b. Materiales formativos para el paciente |
| c. Kit instrumental para el paciente |
| Climatología y TFDLD autoaplicada |
| Recomendaciones en TFDLD autoaplicada |
| a. Fotoprotección |
| b. Curetaje/preparación de las lesiones |
| c. Fotosensibilizante |
| d. Tiempo de exposición |
| e. Seguimiento post TFDLD autoaplicada |
| Ventajas/desventajas de la TFDLD autoaplicada |
| Grado de satisfacción con la TFDLD autoaplicada |
TFDLD: terapia fotodinámica con luz de día.
Se realizó un análisis estadístico descriptivo de los resultados con el programa PSPP versión 1.4.1, expresando las variables cualitativas categorizadas mediante porcentajes y las cuantitativas como media, porcentajes y desviación estándar.
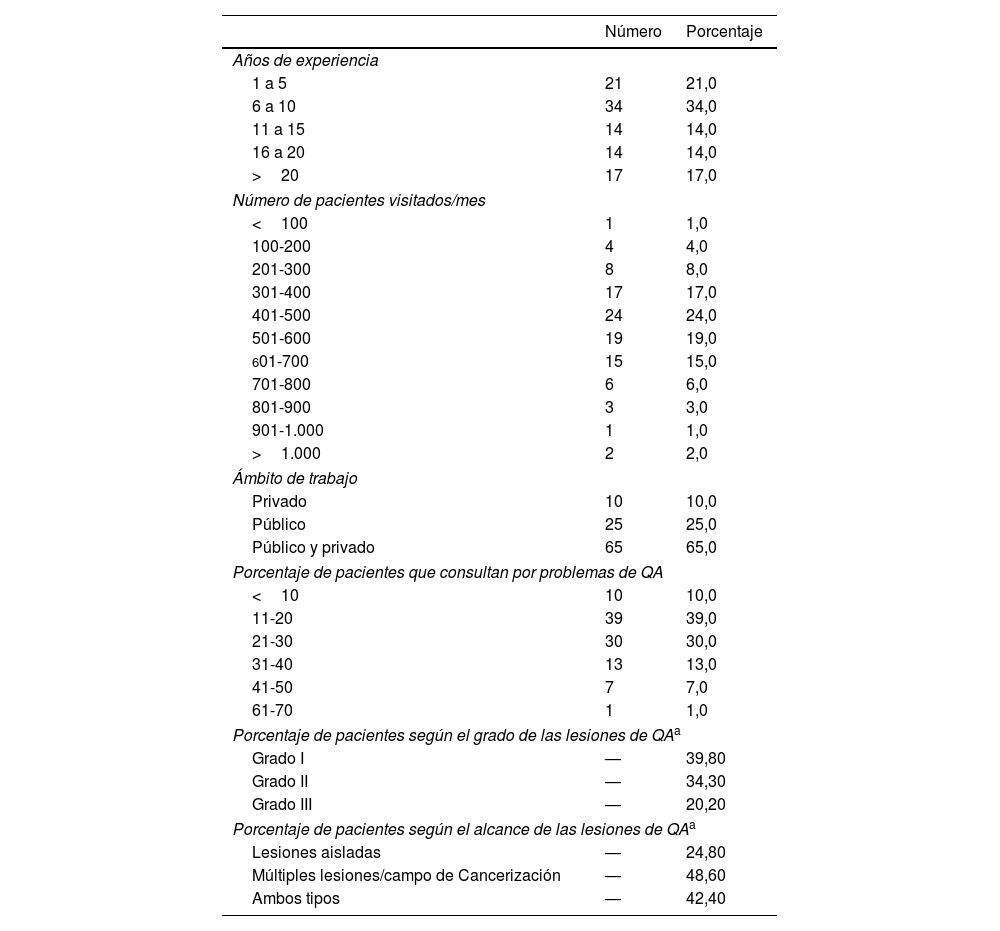
ResultadosCaracterísticas de los dermatólogos y perfil de los pacientesParticiparon en el proyecto 100 dermatólogos, con una media de edad de 40,6 años (DE: 9,79), y una media de 12,8 (DE: 8,5) años de práctica clínica como dermatólogo/a. El 65% trabajaban en el ámbito público y privado, el 25% solo en el público y el 10% solo en el privado, y la mayoría visitaban entre 300 y 700 pacientes a la semana (tabla 2). La QA fue un motivo frecuente de consulta ya que para el 39% de los dermatólogos supone entre el 11 y el 20% de sus consultas, y para el 30% entre el 21-30%.
Características de los dermatólogos participantes en el estudio
| Número | Porcentaje | |
|---|---|---|
| Años de experiencia | ||
| 1 a 5 | 21 | 21,0 |
| 6 a 10 | 34 | 34,0 |
| 11 a 15 | 14 | 14,0 |
| 16 a 20 | 14 | 14,0 |
| >20 | 17 | 17,0 |
| Número de pacientes visitados/mes | ||
| <100 | 1 | 1,0 |
| 100-200 | 4 | 4,0 |
| 201-300 | 8 | 8,0 |
| 301-400 | 17 | 17,0 |
| 401-500 | 24 | 24,0 |
| 501-600 | 19 | 19,0 |
| 601-700 | 15 | 15,0 |
| 701-800 | 6 | 6,0 |
| 801-900 | 3 | 3,0 |
| 901-1.000 | 1 | 1,0 |
| >1.000 | 2 | 2,0 |
| Ámbito de trabajo | ||
| Privado | 10 | 10,0 |
| Público | 25 | 25,0 |
| Público y privado | 65 | 65,0 |
| Porcentaje de pacientes que consultan por problemas de QA | ||
| <10 | 10 | 10,0 |
| 11-20 | 39 | 39,0 |
| 21-30 | 30 | 30,0 |
| 31-40 | 13 | 13,0 |
| 41-50 | 7 | 7,0 |
| 61-70 | 1 | 1,0 |
| Porcentaje de pacientes según el grado de las lesiones de QAa | ||
| Grado I | — | 39,80 |
| Grado II | — | 34,30 |
| Grado III | — | 20,20 |
| Porcentaje de pacientes según el alcance de las lesiones de QAa | ||
| Lesiones aisladas | — | 24,80 |
| Múltiples lesiones/campo de Cancerización | — | 48,60 |
| Ambos tipos | — | 42,40 |
QA: queratosis actínica.
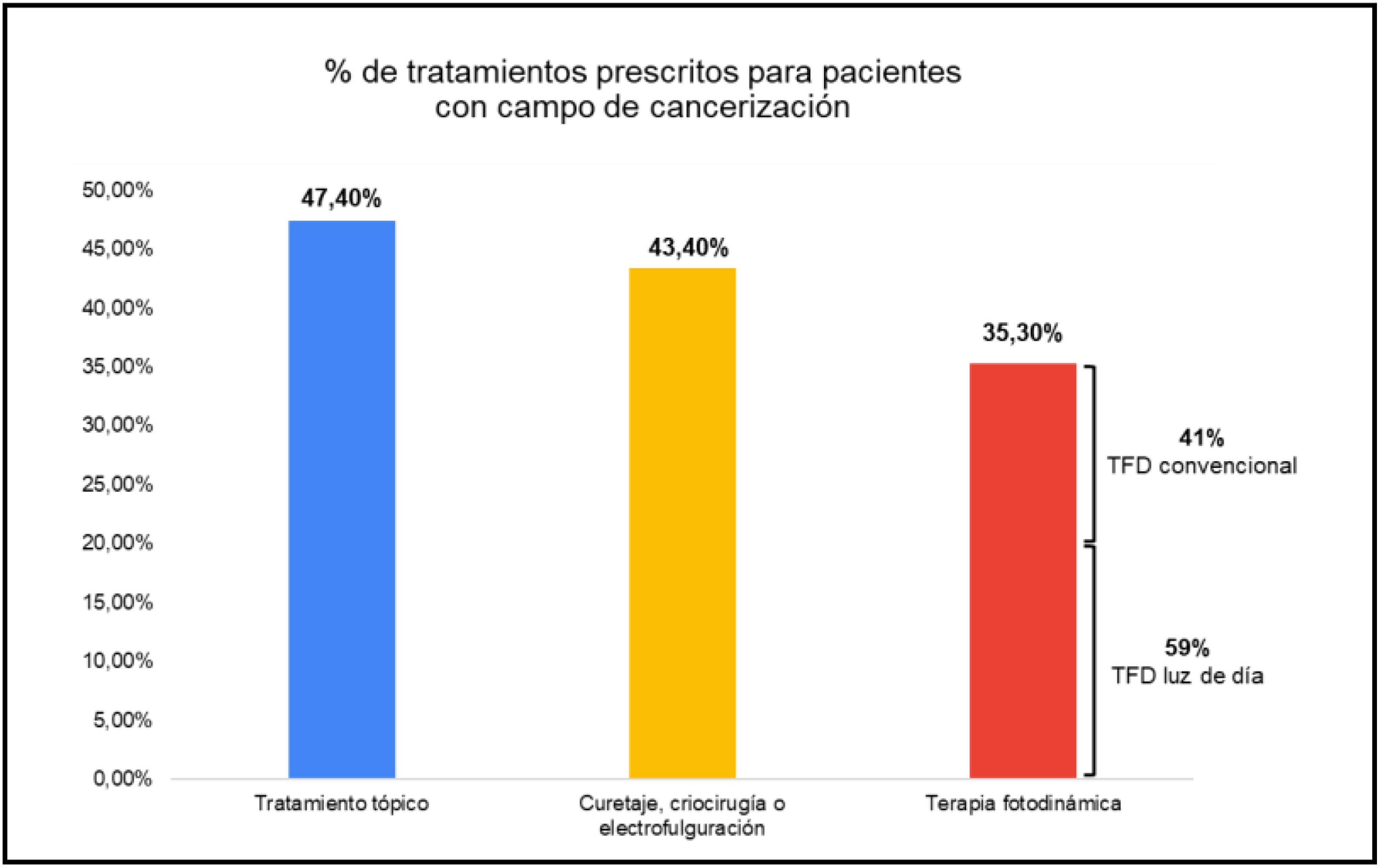
Según los dermatólogos encuestados, casi un 75% de sus pacientes con QA tienen lesiones de grado I y II de Olsen, 39,8 y 34,3% de grado I y II, respectivamente (tabla 2), y un 48,6% de los mismos presentan múltiples lesiones/campo de cancerización. Hasta el 35,3% de los pacientes con campo de cancerización reciben TFD, siendo en un 59% de los casos con luz de día (fig. 1).
Experiencia del dermatólogo con la TFDLDEl 38,4% de los dermatólogos encuestados lleva más de 5 años tratando a sus pacientes con la TFDLD y un 35,4% entre 3 y 5 años. La mayoría de ellos, el 72,7%, alterna su realización en la consulta y la autoaplicación en el domicilio del paciente. Cuando el dermatólogo prescribe en esta última, generalmente prescribe la TFDLD parcialmente autoaplicada en el 49,44% de sus pacientes (el dermatólogo hace la preparación de las lesiones en el hospital y en los siguientes días el paciente se aplica el fotosensibilizante y se expone a la luz de día) y la TFD totalmente autoaplicada en el 61,11% (los pacientes realizan solos todo el proceso, incluyendo la preparación de las lesiones).
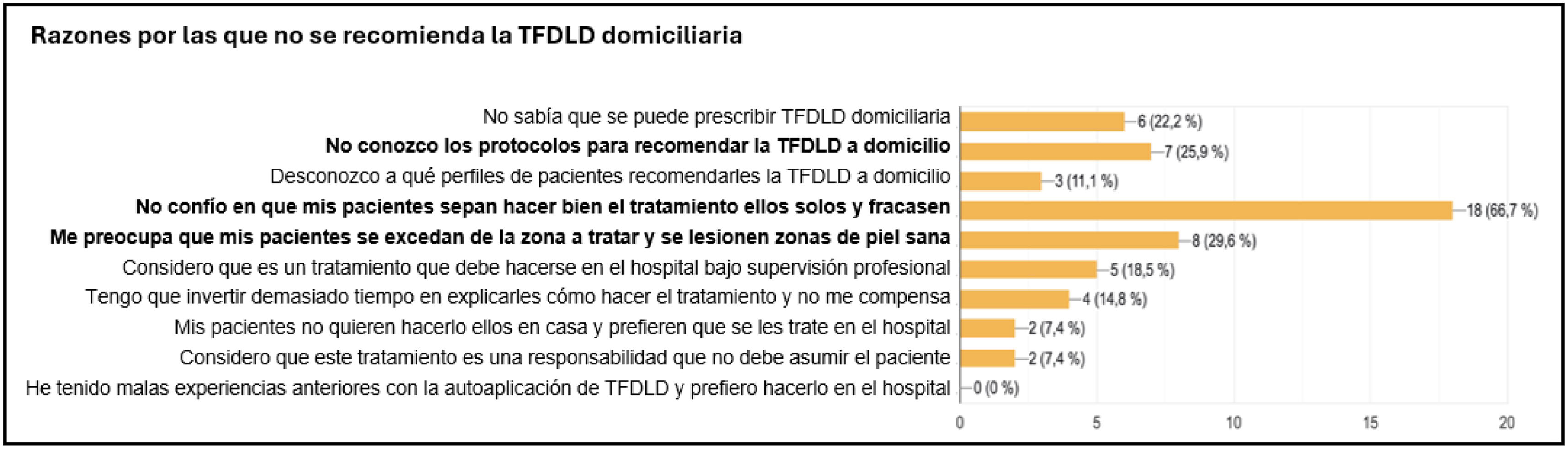
A los dermatólogos que prescriben solo la TFDLD en el hospital/consulta (27,3%) les preocupa sobre todo que sus pacientes «no sepan hacer bien el tratamiento ellos solos y fracasen» o que «se excedan de la zona a tratar y se lesionen zonas de piel sana» (fig. 2).
Protocolos utilizados y preferencias en la TFDLD autoaplicadaEn la actualidad, el 61,1% de los dermatólogos encuestados que sí hacen TFDLD domiciliaria no disponen en sus clínicas de un protocolo de actuación específico para la autoaplicación y solo disponen de un protocolo de TFDLD hospitalaria.
El 69,4% de ellos indica que el mismo dermatólogo/a que prescribe y hace el seguimiento del tratamiento es el responsable de explicar al paciente las instrucciones sobre cómo autoaplicarse la TFDLD y solo el 27,8% indica que esta labor la hace el personal de enfermería.
Un 83,3% entrega a sus pacientes material con información sobre cómo autoaplicarse la TFDLD para que puedan revisarlo cuando estén fuera de la consulta, siendo un material en papel (folleto, fichas, hojas…) el más habitual (100%). Este material informativo se complementa, en un 36,1% de los pacientes, con un kit con materiales necesarios para realizar el tratamiento, siendo el protector solar (88,5%) y las lijas (53,8%) los materiales más mencionados.
Los encuestados que sí prescriben TFDLD autoaplicada mostraron un elevado grado de acuerdo (83,3%) en que «es fundamental implicar a los familiares/cuidadores en el tratamiento domiciliario» y en que «los pacientes con TFDLD autoaplicada están satisfechos/muy satisfechos con los resultados» (79,2%). En la tabla 3 se muestran los grados de acuerdo con las opiniones sobre la TFDLD.
Grados de acuerdo en relación con las preferencias en TFDLD autoaplicada
| Desacuerdo | Indiferencia | Acuerdo | |
|---|---|---|---|
| Obtengo peores resultados con la TFDLD domiciliaria porque los pacientes no se autoaplican bien el tratamiento | 40,3% | 26,4% | 33,3% |
| Pierdo mucho tiempo explicándoles las instrucciones de cómo autoaplicarse el tratamiento | 45,8% | 12,5% | 41,7% |
| Obtengo mejores resultados con la TFDLD domiciliaria porque los pacientes se implican mucho más en el tratamiento | 29,2% | 50,0% | 20,8% |
| Creo que a mis pacientes no les gusta tener que aplicarse ellos el tratamiento | 54,2% | 37,5% | 8,3% |
| Creo que para mis pacientes es más cómodo autoaplicarse el tratamiento | 11,1% | 20,8% | 68,1% |
| Prefiero TFDLD domiciliaria porque me libera tiempo en la consulta al no tener que estar pendiente de realizar el tratamiento | 26,4% | 20,8% | 52,8% |
| Es fundamental implicar a los familiares/cuidadores en el tratamiento domiciliario | 2,8% | 13,9% | 83,3% |
| Los pacientes con TFDLD domiciliaria están satisfechos/muy satisfechos con los resultados | 2,8% | 18,0% | 79,2% |
TFDLD: terapia fotodinámica con luz de día.
A pesar de que la mayor parte de servicios de dermatología no disponen de protocolos específicos para prescribir la TFDLD autoaplicada, sí existe una mayoría generalizada en cuáles son los factores claves relacionados con el modus operandi que condicionan el éxito del tratamiento con luz de día en el domicilio (fig. 3). Los 4 más relevantes fueron: 1) seleccionar correctamente al paciente idóneo para autoaplicarse la TFDLD (98,6%); 2) explicar correctamente las instrucciones a los pacientes (97,2%), y 3) las condiciones meteorológicas (días soleados vs. nublados o lluviosos, temperatura ambiental…) y el tiempo de exposición a la luz del día (62,5% en los 2 factores).
Sobre la época del año y horarioAunque en España se alcanza fácilmente el umbral de radiación suficiente para realizar TFDLD en cualquier momento del año (130W/m2)13, el 50% de los encuestados que prescribe la TFDLD autoaplicada prefiere realizarlo durante los meses de mayor intensidad solar (de abril a octubre), pero puede prescribirla también el resto del año (de noviembre a marzo).
En relación con la hora del día preferida para la autoaplicación de TFDLD el 70,8% de los dermatólogos encuestados recomienda a sus pacientes que hagan el tratamiento por la mañana a partir de las 10:00h, el 19,4% a cualquier hora del día y un 9,8% al mediodía.
Uso de fotoprotector con la TFDLD autoaplicadaEl consenso de TFDLD acuerda que es necesario aplicar un fotoprotector con un factor de protección solar (FPS)≥30 con filtros orgánicos o químicos al menos 15min antes de iniciar el tratamiento14.
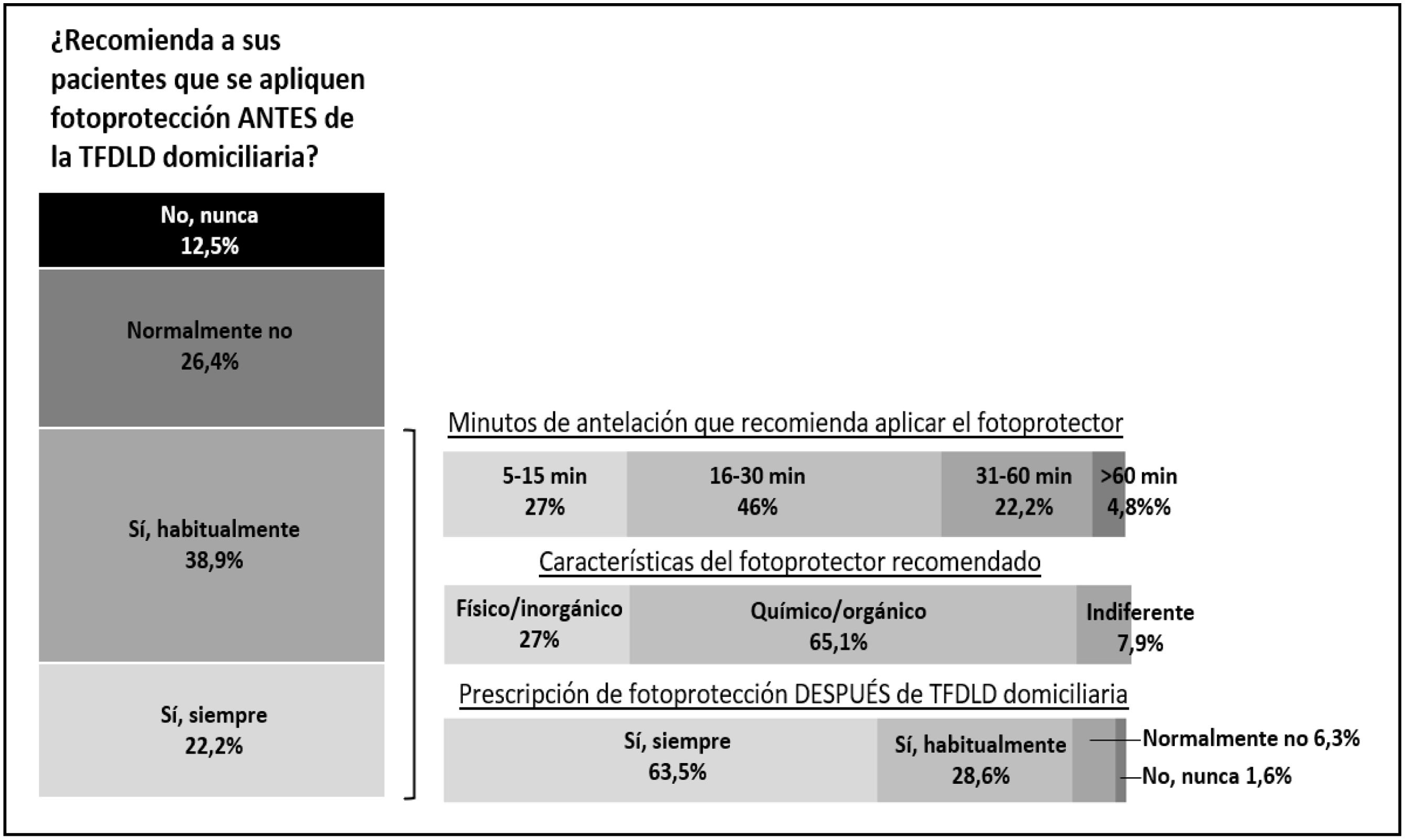
Entre los encuestados que prescriben la TFDLD autoaplicada, un 61,1% recomienda a sus pacientes que se apliquen fotoprotección antes del tratamiento. De ellos, el 46% recomienda que la pongan entre 16 y 30min antes de aplicar el fotosensibilizante, el 65,1% recomienda un filtro solar químico u orgánico y el 92,1% recomienda fotoprotección después de la TFDLD autoaplicada (fig. 4).
Recomendaciones de curetaje o preparación de las lesiones con la TFDLD autoaplicadaEl protocolo para la TFDLD establece que la zona a tratar se debe preparar antes de aplicar el fotosensibilizante eliminando las escamas o costras presentes. Para ello se puede usar papel de lija, curetas, cremas queratolíticas con urea o ácido salicílico, micropunciones e incluso láser14.
En el caso de la TFDLD autoaplicada, el 79,2% de los dermatólogos encuestados que la prescriben realiza algún tipo de curetaje o preparación de las lesiones a sus pacientes en el hospital/consulta antes de que ellos se autoapliquen el tratamiento. Casi la mitad (47,2%) de los dermatólogos que realizan curetaje previo, lo hacen entre 1-3 días antes de la TFDLD autoaplicada.
Adicionalmente, el 76,4% de los dermatólogos encuestados que prescriben la TFDLD autoaplicada, también recomienda a sus pacientes que realicen algún tipo de preparación de las lesiones para quitar escamas o costras antes de autoaplicarse el tratamiento, siendo el uso de una crema con ácido salicílico la opción preferida para el 78,2%.
Fotosensibilizantes utilizados con la TFDLD autoaplicadaPara la TFDLD hospitalaria se recomienda aplicar una capa fina de fotosensibilizante sobre las QA, sin oclusión, y que el paciente se exponga a la luz del día en la próxima media hora y no más tarde14.
En línea con esas recomendaciones, el 80,8% de los dermatólogos encuestados que prescriben la TFDLD autoaplicada, recomienda a sus pacientes que se apliquen el fotosensibilizante en la zona de las QA, como máximo, 30min antes de la exposición y el 70,8% especifica a sus pacientes que se apliquen una capa fina de fotosensibilizante.
Tiempo de exposición solar con la TFDLD autoaplicadaPor norma general, el paciente debe permanecer 2h al aire libre para permitir la acumulación suficiente de protoporfirina IX (PpIX) en sus lesiones y conseguir un tratamiento fotodinámico satisfactorio14. Sin embargo, la TFDLD no es recomendable con temperaturas por debajo de los 10°C (ya que no es agradable estar en la calle con temperaturas tan bajas y se dificulta la metabolización del fotosensibilizante) ni tampoco con temperaturas superiores a los 35°C (exceso de sudoración y calor extremo).
De acuerdo con la evidencia científica disponible, la tasa de respuesta de la TFDLD en QA leves y moderadas no se ve influida por las distintas condiciones meteorológicas del día del tratamiento (soleado, nublado o parcialmente nublado)14. Sin embargo, el 62,5% de los dermatólogos encuestados que prescriben TFDLD autoaplicada varían sus recomendaciones de exposición a la luz del día en función de las condiciones climatológicas, y un 65,3% suele consultar la previsión meteorológica antes de prescribir la TFDLD autoaplicada.
Si es un día soleado de verano, el 63,9% de los encuestados recomienda una exposición de 2h y el 36,1% de menos horas. En un día soleado de invierno, el porcentaje de dermatólogos que recomienda 2h de exposición al sol aumenta hasta el 86,1% de los encuestados e, incluso, un 12,5% recomendaría más de 2h. Por el contrario, solo el 1,4% de los encuestados recomienda menos de 2h de exposición al sol en un día soleado de invierno.
En un día nublado, con temperatura entre 10-35°C, el 79,2% recomienda a sus pacientes con TFDLD autoaplicada que estén expuestos a la luz 2h y el 19,4% recomienda más de 2h.
Recomendaciones relacionadas con el seguimiento de la TFDLD autoaplicadaEl consenso de TFDLD en la consulta establece que las lesiones tratadas deberían ser evaluadas después de 3 meses13. En línea con esta recomendación, cuando se realiza TFDLD autoaplicada, el 76,4% de los encuestados suele citar a su paciente para valorar su estado tras un mes o más después del tratamiento.
El 62,5% de los encuestados considera que se puede empezar a valorar la efectividad de la TFDLD autoaplicada a partir de 6-8 semanas tras el tratamiento.
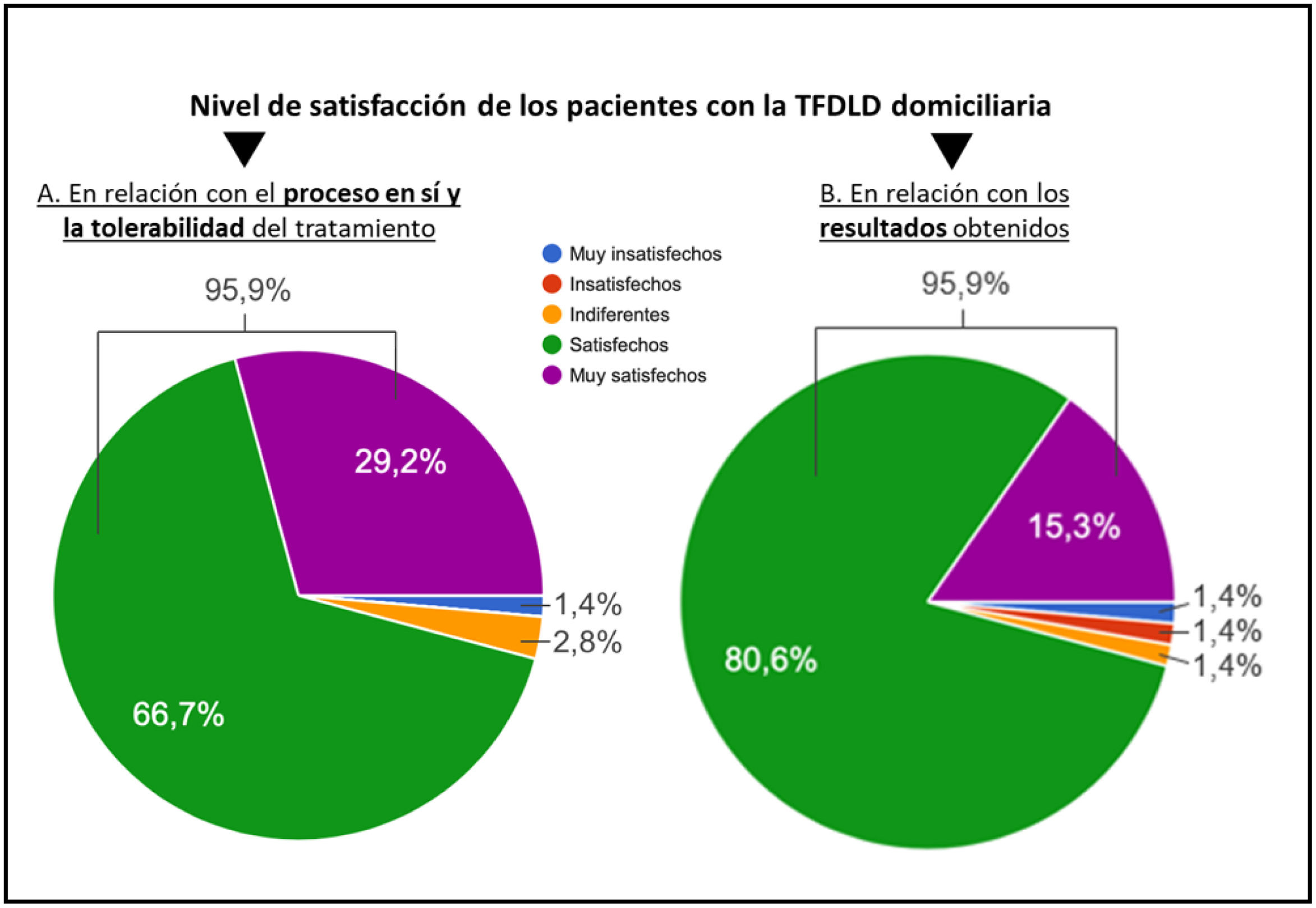
Satisfacción de la TFDLD autoaplicadaSegún los dermatólogos encuestados que prescriben TFDLD autoaplicada, el 95,9% de los pacientes se encuentran satisfechos o muy satisfechos, en cuanto al proceso en sí, a la tolerabilidad y a los resultados del tratamiento (fig. 5).
A la hora de comparar el grado de satisfacción de los dermatólogos encuestados entre la TFDLD hospitalaria y la autoaplicada, el 47,2% están igual de satisfechos con ambas, un 37,5% está más satisfecho con la TFDLD hospitalaria que con la autoaplicada y un 15,3% prefiere la TFDLD autoaplicada a la hospitalaria. En cualquier caso, el 97,2% considera que la TFDLD autoaplicada es un tratamiento que va a potenciar en su servicio.
Consultas sobre las buenas prácticas en la TFDLD autoaplicada en el domicilioFinalmente, se preguntó cómo deberían ser algunos aspectos de la TFDLD autoaplicada de cara a la elaboración de un protocolo. A continuación, se presentan las respuestas más frecuentemente obtenidas (tabla 4).
Temáticas más relevantes para tener en cuenta a la hora de elaborar un protocolo de buenas prácticas en TFDLD autoaplicada
| 1. Selección del paciente |
| - Personas con problemas de movilidad y/o dificultades para desplazarse |
| - Personas sin dificultades cognitivas |
| - Que cuenten con ayuda o soporte familiar |
| - Con lesiones leves y que ya hayan recibido antes TFD convencional o TFDLD en la consulta/hospital |
| 2. Profesional responsable de explicar al paciente las instrucciones |
| - La participación del personal de enfermería es fundamental para garantizar la efectividad del tratamiento y mejorar la satisfacción del paciente |
| 3. Composición del kit de los pacientes |
| - Fotoprotector, una crema queratolítica y/ o lijas, un cosmético emoliente postratamiento e instrucciones (mejor en forma de infografía) de todo el protocolo de tratamiento |
| 4. Época del año para realizar el tratamiento |
| - Se recomienda evitar realizar el tratamiento cuando la temperatura es <10 y >35°C, evitando especialmente las horas más calurosas del día en verano |
| 5. Condiciones meteorológicas necesarias o a evitar |
| - Las recomendaciones para TFDLD en el domicilio no difieren respecto las recomendaciones de la TFDLD hospitalaria. Es preferible realizar la exposición a la luz del día entre las 10 y las 19h en verano y entre las 10-15h en invierno |
| 6. Preparación de las lesiones |
| - Las cremas con ácido salicílico aplicadas los días antes del tratamiento son la opción preferida para preparar la piel. En cuanto a la realización de curetaje, podría no realizarse, pero incubando el fotosensibilizante durante 1h antes de la exposición a la luz del día16. Esta modificación de la TFDLD sin preparación previa de las lesiones puede facilitar la autoaplicación del tratamiento |
| 7. Fotoprotección ANTES y/o DESPUÉS del tratamiento |
| - Aplicar un fotoprotector químico u orgánico con FPS≥30 en todas las áreas fotoexpuestas unos 15min antes de aplicar el fotosensibilizante, y aplicar un fotoprotector de al menos FPS 50+ de amplio espectro tras el tratamiento |
| 8. Aplicación del fotosensibilizante |
| - El paciente debe aplicarse una capa final de fotosensibilizante y salir al exterior en los siguientes 30min tras la aplicación (60min si elegimos no hacer curetaje) |
| 9. Seguimiento |
| - Revisar al paciente al mes para valorar su estado y ver si necesita una nueva sesión de TFDLD autoaplicada. Se puede empezar a observar la efectividad de la TFDLD autoaplicada a partir de 6-8 semanas tras el tratamiento |
FPS: factor de protección solar; TFD: terapia fotodinámica; TFDLD: terapia fotodinámica con luz de día.
En el tratamiento de las QA y el campo de cancerización, la irrupción de la TFDLD hospitalaria supuso un importante avance respecto a la TFD convencional14. En los últimos años, la posibilidad de que el propio paciente realice la TFDLD en su domicilio añade ventajas tanto para los dermatólogos como para algunos pacientes en los que está indicado este tratamiento. Los dermatólogos reconocen que obtienen resultados similares con la TFDLD autoaplicada cuando los pacientes o sus familiares y/o cuidadores están implicados. Sin embargo, la pérdida del control sobre la realización del protocolo, las dudas acerca de la influencia de las variables meteorológicas y la imposibilidad de algunos pacientes de hacerlo sin supervisión ni ayuda constituyen incertidumbres para el dermatólogo que hacen necesarias herramientas que le ayuden a un mejor control del tratamiento y guíen al paciente de forma sencilla en su realización.
En 2015 se publicó un protocolo de actuación de la TFDLD hospitalaria14. A pesar de que los procedimientos en el hospital y en el domicilio son parecidos, es importante protocolizar el tratamiento de la TFDLD domiciliaria para que los dermatólogos puedan ser más eficientes a la hora de elegir el tratamiento para los diferentes pacientes con QA y obtener resultados satisfactorios y seguros cuando el paciente se autoaplica el tratamiento15.
La QA es una enfermedad crónica cuyo tratamiento debe ser individualizado atendiendo a las necesidades y expectativas del paciente11. La posibilidad de poder realizar la TFDLD de forma domiciliaria convierte un tratamiento hospitalario en un tratamiento tópico más, con la ventaja adicional de realizarse en un solo día16. La adherencia al tratamiento de la QA, la satisfacción del paciente y la mejora en su calidad de vida general son mejores con regímenes de tratamiento simples y de corta duración13.
Recientemente se ha comparado la TFDLD autoaplicada frente a la hospitalaria con con gel BF-200 ALA, concluyendo que es igual de eficaz y segura que la hospitalaria para el tratamiento de las queratosis actínicas. Además, la alta satisfacción y conveniencia del tratamiento en casa pueden mejorar la adherencia de los pacientes17.
La principal limitación de este estudio es la selección de la muestra, los participantes no fueron seleccionados al azar y solo disponemos de información de los dermatólogos que aceptaron participar.
En conclusión, el presente estudio muestra la práctica clínica actual de la TFDLD domiciliaria en España, sus ventajas e incertidumbres. Asimismo, basado en las opiniones de los dermatólogos participantes, se dan algunas recomendaciones que pueden servir tanto en la selección del paciente como en la realización del tratamiento. Todo ello pretende ser la base de un protocolo para realizar TFDLD domiciliaria adaptada a las características de nuestros pacientes y a las condiciones climatológicas de nuestro país.
FinanciaciónGalderma ha colaborado en la financiación del proyecto. El laboratorio financiador no ha participado en la redacción del artículo.
Conflicto de interesesPara la elaboración de este artículo, ninguna de las autoras declara tener conflicto de intereses alguno con relación a los temas expuestos, los cuales han defendido exclusivamente con relación a su experiencia clínica.
La Dra. Tamara Gracia-Cazaña ha colaborado con SiHealth, Galderma, Cantabria Labs, Almirall e Isdin. La Dra. Yolanda Gilaberte ha colaborado con SiHealth, Galderma, Isdin, La Roche Posay, IFC, Rilastil, Uriage, Abbvie y Cantabria Labs.
Las autoras del trabajo agradecen a los dermatólogos participantes por su inestimable colaboración, y a Galderma por el soporte logístico en el reclutamiento y contacto de los participantes en el estudio, así como el apoyo económico para su realización.