El consumo de drogas para mantener relaciones sexuales durante periodos prolongados de tiempo se conoce como chemsex. Es más frecuente entre hombres que tienen sexo con hombres. Las sesiones de sexo (SS), conocidas como «chills» o «fiestas», pueden durar desde unas horas hasta varios días. Las drogas más consumidas son el ácido gamma-hidroxibutírico (GHB), la mefedrona, la metanfetamina de cristal (tina) y la cocaína. Su administración por vía intravenosa en las SS se conoce como slamsex, slam o slamming1-3.
La mefedrona, conocida como «comida para cactus», «sales de baño», «miau» o «CatMef», es una droga de síntesis química derivada de las catinonas4. Es una de las alternativas más usadas a otras psicoestimulantes como la cocaína o la 3,4-metilendioximetanfetamina (MDMA, éxtasis) y es una de las más usadas en chemsex1,2. Puede administrarse por vía oral, intranasal o intravenosa. Por vía intravenosa, los efectos máximos se alcanzan a los 5-10 min y duran 15-30 min. Por la corta duración de los efectos y la rápida tolerancia que produce, se consumen dosis sucesivas de forma compulsiva. Llegan a inyectarse hasta 10 veces al día en una SS2,4.
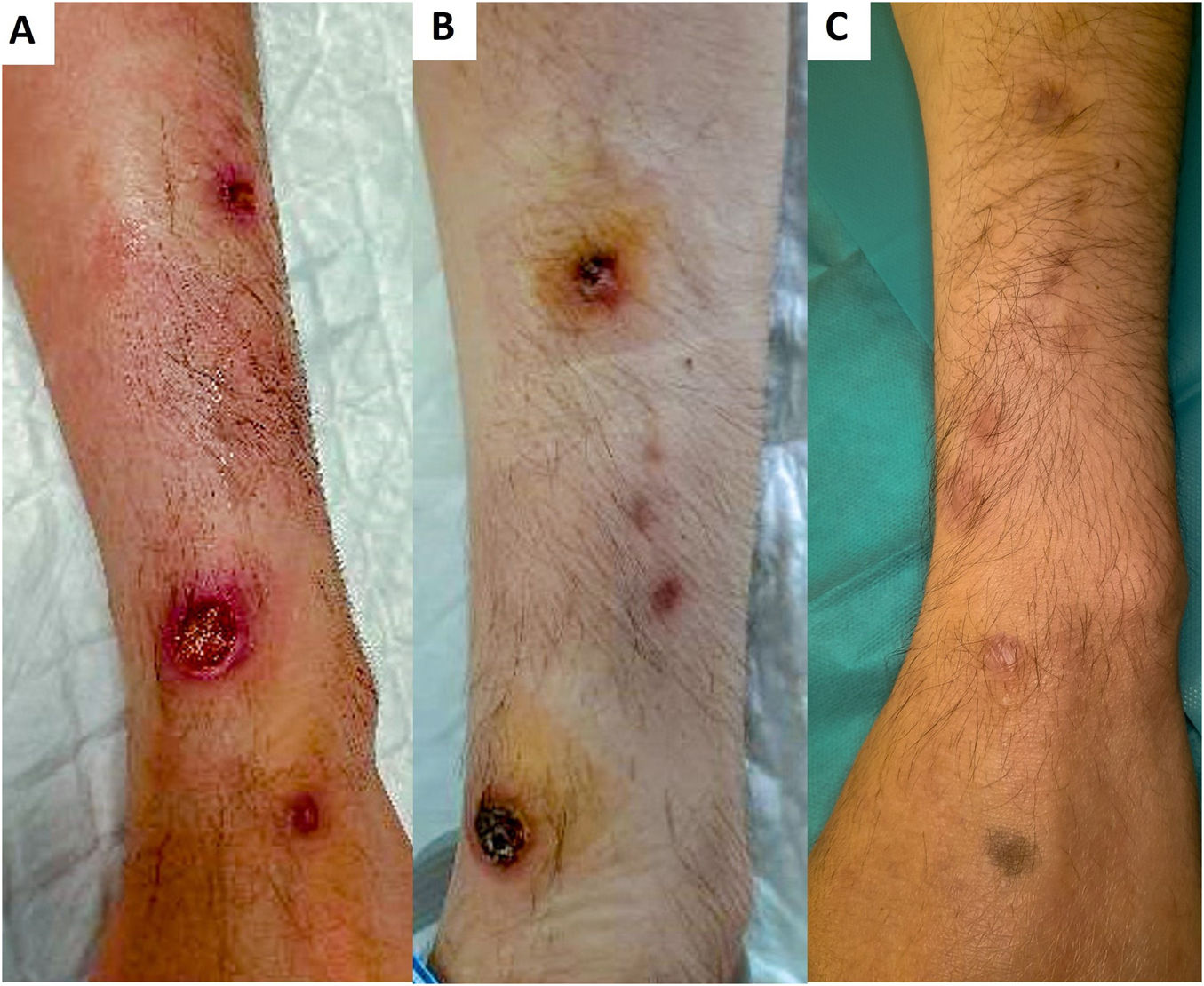
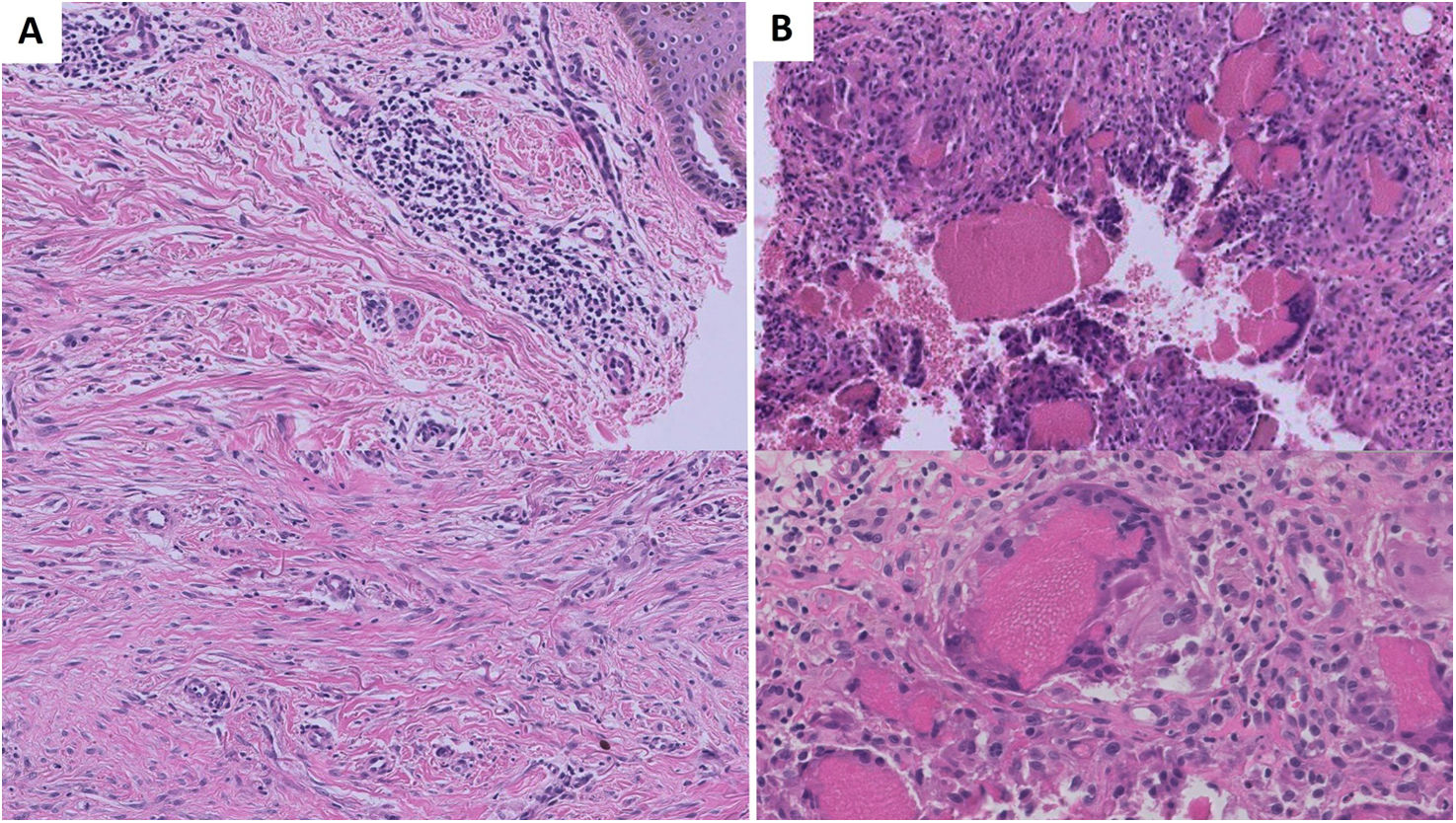
Caso 1: Un varón de 30 años, con antecedentes personales de infección por VIH, VHB pasada y sífilis secundaria, práctica de sexo con hombres y práctica de slamsex con GHB y mefedrona intravenosas, consultó por unas lesiones dolorosas localizadas en el antebrazo izquierdo de un mes de evolución, que le habían aparecido tras la inyección de mefedrona. Presentaba 2úlceras redondeadas de 1 y 1,5cm de diámetro, con unos bordes eritematovioláceos que evolucionaron a la formación de una costra negra, junto con máculas violáceas menores de 5mm en ambos antebrazos. Recibió tratamiento tópico con betametasona/gentamicina 0,5mg/g y 1mg/g en crema, con cicatrización completa a las 2-3 semanas, que dejó cicatrices residuales deprimidas (fig. 1). En la histología se observó una fibrosis superficial cicatricial y una reacción gigantocelular a cuerpo extraño en la unión entre la dermis y el tejido subcutáneo. No se objetivaron signos de vasculitis ni trombos intravasculares (fig. 2). Las técnicas para microorganismos y la inmunofluorescencia directa fueron negativas.
Casos 2 y 3: Una pareja de 2varones de 39 y 40 años, con antecedentes personales de infección por VIH y práctica de slamsex, acudieron a urgencias por unas úlceras similares a las del paciente del caso 1, localizadas en las extremidades superiores e inferiores, tras la administración de mefedrona en una SS. Se indicó antibioterapia por la sospecha de abscesos. No fue posible valorar su evolución por pérdida de seguimiento.
Los pacientes negaron el consumo de otras drogas y desconocían si la droga estaba adulterada. El primer paciente participaba en SS de varios días con varias inyecciones al día. Los pacientes 2 y 3 participaban en SS de 24 h y se inyectaban 5-6 veces/día. Las lesiones aparecieron en la primera semana en los sitios de inyección. Identificaban la incorrecta administración al no haber notado los efectos inmediatos.
La casuística de complicaciones cutáneas por la inyección de mefedrona es escasa. Frances et al., en 2018, comunicaron el caso de un paciente con necrosis del pulpejo del primer dedo de la mano tras la inyección accidental de mefedrona intraarterial5. Recientemente se ha descrito un paciente con púrpura retiforme y un segundo paciente con úlceras crónicas en sacabocados en los antebrazos como complicaciones de la inyección de mefedrona6.
En el diagnóstico diferencial se incluyen complicaciones descritas con otras drogas. Con el consumo de cocaína-levamisol se pueden producir lesiones destructivas de la línea media facial, complicaciones autoinmunes, como la vasculitis leucocitoclástica, vasculopatía trombótica con púrpura retiforme (lesiones bilaterales en miembros inferiores, tronco, pabellones auriculares y zonas acrales) o dermatosis neutrofílicas (lesiones múltiples de pioderma gangrenoso)7,8. En los puntos de inyección, como los pliegues del codo, antebrazos y piernas, se producen complicaciones infecciosas y no infecciosas. Las complicaciones infecciosas son frecuentes en usuarios de drogas por vía parenteral, el 60% tienen antecedentes de infecciones, como abscesos en los puntos de punción, celulitis o tromboflebitis8,9. El ectima gangrenoso es otra entidad que tener en cuenta en las úlceras necróticas10. En los sitios de inyección también se desarrollan úlceras crónicas y esclerosis. Estas lesiones podrían deberse a una reacción de la dermis a la droga o los adulterantes8,9. El mecanismo por el que se produce la necrosis no está claro, puede ser multifactorial debido a vasoespasmo, embolismo de la droga, vasculopatía trombótica o vasculitis5,8,9. Puede que en nuestros pacientes no se objetivaran hallazgos de vasculopatía trombótica en el tejido subcutáneo debido a la poca profundidad de la biopsia.
Aportamos 3 nuevos casos de complicaciones cutáneas tras la inyección de mefedrona. Probablemente estas complicaciones están infradiagnosticadas debido al desconocimiento de los médicos de este tipo de prácticas y a la omisión de información por parte de los pacientes, dado el estigma que pueda suponer. Los dermatólogos debemos actualizarnos sobre estas prácticas y sobre la aparición de nuevas drogas para ser capaces de reconocer estas complicaciones.
FinanciaciónEl presente artículo no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial ni entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.