INTRODUCCION
La calcifilaxis es un raro síndrome, potencialmente mortal, que afecta casi en exclusiva a pacientes con insuficiencia renal y diálisis, caracterizado por calcificación vascular de arterias de pequeño y mediano calibre, con posterior proliferación, fibrosis y trombosis que conducen finalmente a necrosis y úlceras cutáneas1,2.
Presentamos los datos clínicos y patológicos de 4 pacientes con calcifilaxis todas ellas en diálisis, que corresponden a un 2 % de los pacientes en programa de diálisis de nuestro centro.
DESCRIPCION DE LOS CASOS
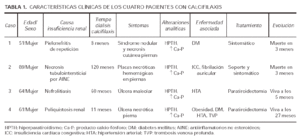
Se trata de 4 pacientes, todas ellas mujeres, con insuficiencia renal en programa de diálisis (3 pacientes con hemodiálisis y una con diálisis peritoneal) cuyas características clínicas se resumen en la tabla 1.
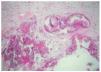
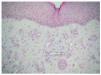
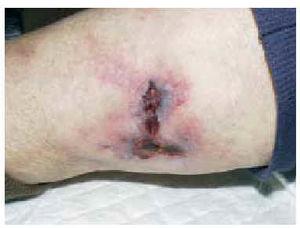
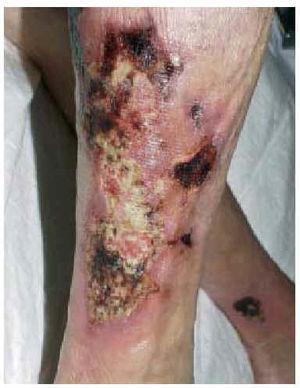
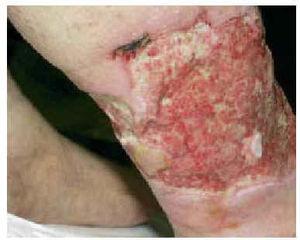
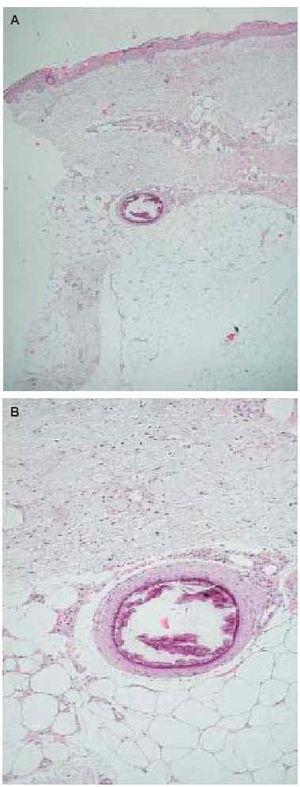
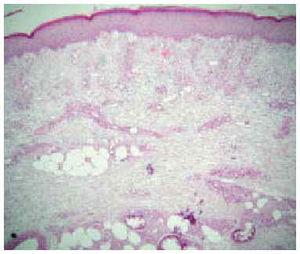
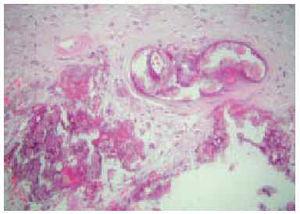
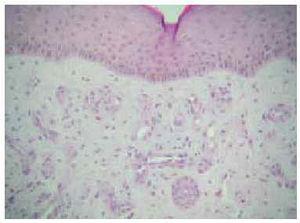
La totalidad de los casos fueron remitidos por la unidad de nefrología por presentar lesiones ulcerosas en miembros inferiores (figs. 1 a 3). Estas lesiones eran dolorosas, con halo violáceo y habían aumentado de tamaño progresivamente. En una paciente se precedieron de un síndrome nodular doloroso. En las 4 pacientes las lesiones afectaban a los miembros inferiores. Con el diagnóstico de sospecha de calcifilaxis se realizó una biopsia cutánea del borde de la úlcera, que confirmó el diagnóstico. En los 4 casos se encontró calcificación en las paredes de los vasos hipodérmicos, acompañada de depósitos de calcio extravasculares en 2 casos (figs. 4 a 6). En 3 pacientes se acompañaba de cambios de paniculitis, preferentemente lobulillar. En la dermis superficial, se observó neoformación capilar y cambios indicativos de dermatitis de estasis en 3 biopsias (fig. 7).
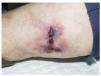
Fig. 1.--Placa irregular, de bordes purpúricos y zona de necrosis central situada en la cara posterior de la pierna (caso 4).
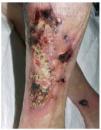
Fig. 2.--Extensa lesión ulcerosa de bordes irregulares y violáceos, con escaras necróticas situada en la cara anterior de la pierna (caso 1).
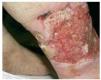
Fig. 3.--Úlcera de bordes netos e irregulares, con islotes de piel sana en su interior y fondo con tejido de granulación que abarca la práctica totalidad de la circunferencia a nivel de la pierna (caso 3).
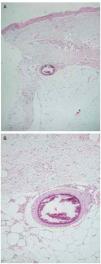
Fig. 4.--A) Biopsia cutánea del caso 4, en la que se aprecia un vaso de mediano calibre en la unión dermohipodérmica, con calcificación de su pared. (Hematoxilina-eosina, x20.) B) Detalle de la anterior donde se objetiva el depósito cálcico a nivel de la capa media. (Hematoxilina-eosina, x80.)
Fig. 5.--Biopsia cutánea del caso 2 con calcificación vascular afectando a vasos de la hipodermis y cambios de paniculitis asociada, junto con infiltrado perivascular dérmico. (Hematoxilina-eosina, x40.)
Fig. 6.--Biopsia cutánea del caso 1 donde se observa calcificación tanto a nivel vascular como extravascular. (Hematoxilina-eosina, x100.)
Fig. 7.--Dermis papilar con neoformación capilar, con vasos de paredes gruesas hialinas indicativas de dermatitis de estasis. (Hema-toxilina-eosina, x100.)
Dado que en todas las pacientes había hiperparatiroidismo secundario con aumento del producto calcio-fósforo (Ca-P) se propuso tratamiento quirúrgico mediante paratiroidectomía. Dos de ellas rechazaron la cirugía y recibieron tratamiento sintomático con curas locales, antisépticos, desbridamiento, diálisis baja en calcio y quelantes del fósforo, a pesar de lo cual fallecieron en pocos meses por sepsis con foco de entrada cutáneo. En una de las pacientes se realizó estudio necrópsico, sin encontrarse calcificación en ningún órgano interno. Las otras 2 pacientes a quienes se les realizó la paratiroidectomía, permanecen vivas hasta la fecha (5 y 27 meses después de la intervención, respectivamente). No ha habido recidiva de las lesiones ulcerosas, pero una de ellas ha presentado un síndrome nodular doloroso en abdomen (caso 4), con histología de paniculitis, predominantemente lobulillar, pero en la que no hemos podido demostrar calcificación y que cedió por completo tras un ciclo de 15 días de esteroides orales.
DISCUSION
El término calcifilaxis fue acuñado por Seyle en 1962 para describir un fenómeno puramente experimental observado en ratas, y lo definió como un estado de hipersensibilidad sistémica en la que los tejidos responden frente a agentes desencadenantes concretos con un rápido depósito de calcio1. Estos animales fueron «sensibilizados» por vitamina D, hormona paratiroidea (PTH) y diversas «injurias» nefrotóxicas. Posteriormente fueron tratados con diversos productos («provocadores») que indujeron una inflamación y calcificación en casi todos los órganos examinados, incluyendo la piel.
Se desconoce la etiopatogenia de la calcifilaxis. En la insuficiencia renal crónica, la alteración en la producción de la vitamina D provoca una menor absorción de calcio en el intestino y, en consecuencia, una hipocalcemia; estas concentraciones de calcio sérico disminuidas estimulan la producción de PTH y provocan un hiperparatiroidismo secundario, que acentúa la resorción ósea para compensar los valores bajos de calcemia. Sin embargo, la mayor resorción ósea origina una hiperfosfatemia que puede verse agravada por la disminución del aclaramiento renal de fosfatos que existe en la insuficiencia renal crónica. Todas estas alteraciones del metabolismo fosfocálcico pueden promover calcificaciones metastásicas, las cuales son más frecuentes si se encuentra elevado el producto Ca-P. No obstante, no en todos los casos de calcifilaxis ha podido demostrarse una alteración del producto Ca-P2.
En los seres humanos, la mayoría de los casos se dan en pacientes con insuficiencia renal terminal, con hipercalcemia, hiperfosfatemia, aumento del producto Ca-P e hiperparatiroidismo secundario («sensibilizantes») a los que se les añaden de forma exógena calcio, sales minerales, vitamina D y diversos medicamentos («provocadores»). No obstante, aunque estas alteraciones son muy frecuentes en pacientes con insuficiencia renal terminal la calcifilaxis es un fenómeno raro3. Además hay importantes diferencias, tanto histológicas (en las ratas calcificaba el tejido conjuntivo mientras que en los seres humanos lo hacen fundamentalmente las paredes de los vasos) como clínicas (en los animales no había extensa afectación cutánea con necrosis y se afectaban numerosos órganos, al contrario que en los seres humanos), lo que hace que no puedan ser considerados el mismo proceso4. No obstante, en algunas autopsias se ha observado la presencia de focos de calcificación en localizaciones extracutáneas, aunque las manifestaciones clínicas sistémicas durante el curso de la enfermedad son muy raras5. Probablemente se trate de un proceso multifactorial, donde también se ha implicado de forma hipotética la obesidad, diabetes mellitus, enfermedad vascular periférica, un estado de hipercoagulabilidad, microtraumatismos y ciertos microorganismos6-10. En los seres humanos es un fenómeno raro, que afecta al 1-4 % de pacientes dializados según las diferentes series3,11, lo que coincide con el porcentaje de prevalencia de alrededor del 2 % de nuestra serie. Estos porcentajes, teniendo en cuenta el cada vez mayor número de pacientes dializados hace pensar que probablemente este cuadro no sea tan poco frecuente como reflejan los escasos casos publicados, de ahí la importancia de su conocimiento12. Se afectan sobre todo pacientes en hemodiálisis, pero también en diálisis peritoneal como uno de nuestros casos13. Se ha descrito una frecuencia significativamente más elevada entre los pacientes más jóvenes y que más tiempo llevaban en hemodiálisis. En nuestros pacientes el tiempo desde la diálisis hasta el comienzo de la enfermedad varió entre 8 y 120 meses, con una media de 50 meses. La edad media de aparición fue 64 años (límites, 51-79). Todos nuestros pacientes fueron mujeres. Se ha descrito un predominio de mujeres (3 a 6: 1) que se ha tratado de explicar por su mayor depósito de grasa en el tejido subcutáneo, al igual que ocurre en pacientes obesos, aunque podrían existir otros factores3,6,14.
En todas nuestras pacientes la sintomatología fue similar, en forma de placas necróticas que posteriormente se ulceraban; en una de ellas las lesiones se precedieron de un síndrome nodular paniculítico. En todos los casos las úlceras asentaban en miembros inferiores, lo cual es congruente con lo descrito en la literatura médica, aunque se han descrito lesiones en cualquier localización3,15,16. No se han encontrado en ninguna paciente las clásicas lesiones iniciales descritas en la literatura especializada, consistentes en máculas violáceas dolorosas que confluyen en un patrón retiforme semejante al de la livedo reticularis, a pesar de haber visto a todos los pacientes en menos de una semana desde que fueron remitidos.
La histología muestra un depósito de calcio en la capa media de arterias de pequeño y mediano calibre de la dermis y tejido subcutáneo, que puede estar acompañado de hiperplasia de la íntima, fibrosis, trombosis, calcificación extravascular e infiltrado inflamatorio en tejido subcutáneo, predominantemente lobulillar. En ocasiones se pueden ver imágenes de dermatitis de estasis y/o paniculitis esclerosante. De los anteriores, la calcificación de la capa media de los vasos es el primer hecho detectable, y es un hallazgo universal en todas las fases, incluso en ausencia de otras alteraciones patológicas17. En ocasiones sólo se calcifican, o lo hacen preferentemente, los vasos hipodérmicos, por lo que la biopsia debe realizarse siempre en profundidad, llegando hasta tejido celular subcutáneo. A veces es necesario realizar cortes seriados de la pieza para poder encontrar los hallazgos histológicos característicos12.
El pronóstico de las calcifilaxis es malo, con una mortalidad del 60-80 %, sobre todo por sepsis secundaria a infecciones cutáneas. Algunos autores hacen una distinción a efectos pronósticos diferenciando entre dos grupos según la localización de las lesiones. Si se localizan sólo en zonas distales (piernas, antebrazos, manos, pies) puede producirse gangrena y ser necesaria la amputación quirúrgica, pero la supervivencia del paciente es mayor. Si predominan en zonas proximales (tronco, muslos, brazos) la tasa de mortalidad suele ser más elevada5,18.
Las opciones terapéuticas son limitadas y en gran medida de soporte. Consisten en diálisis baja en calcio, dieta baja en fosfatos, cuidados locales, prevención y tratamiento de infecciones, quelantes del fósforo y paratiroidectomía6. No está claro el papel de la paratiroidectomía, pero hay evidencias de que realizada de forma precoz puede mejorar el pronóstico3,11. Dos de nuestras pacientes rehusaron la intervención y fallecieron pocos meses después, mientras que en las dos en las que se ha realizó viven 5 y 27 meses después sin recidiva. No obstante, una de ellas ha desarrollado una paniculitis en abdomen, que recientemente se ha descrito como manifestación de calcifilaxis19, y que puede preceder a las lesiones ulcerosas de miembros inferiores.