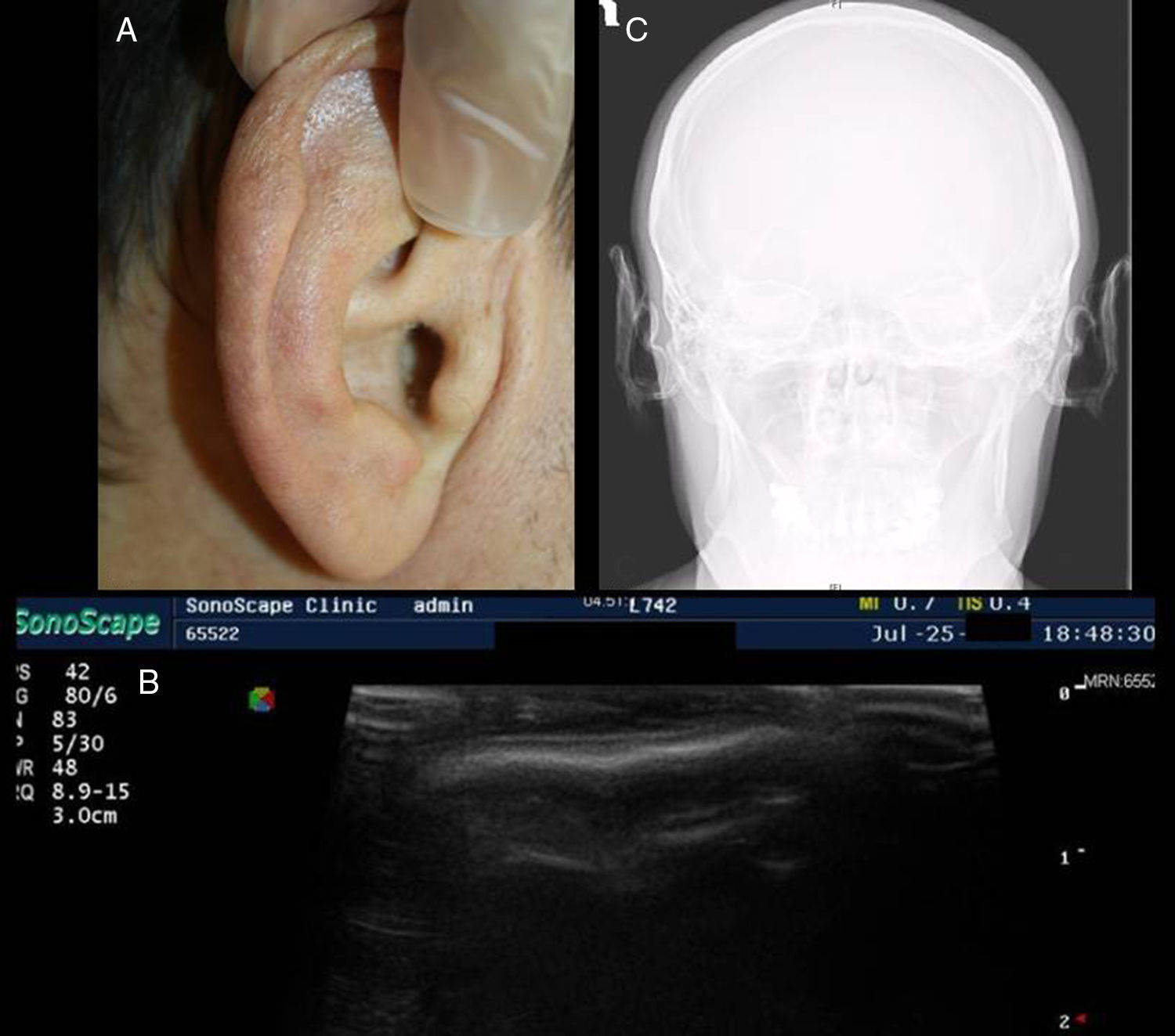
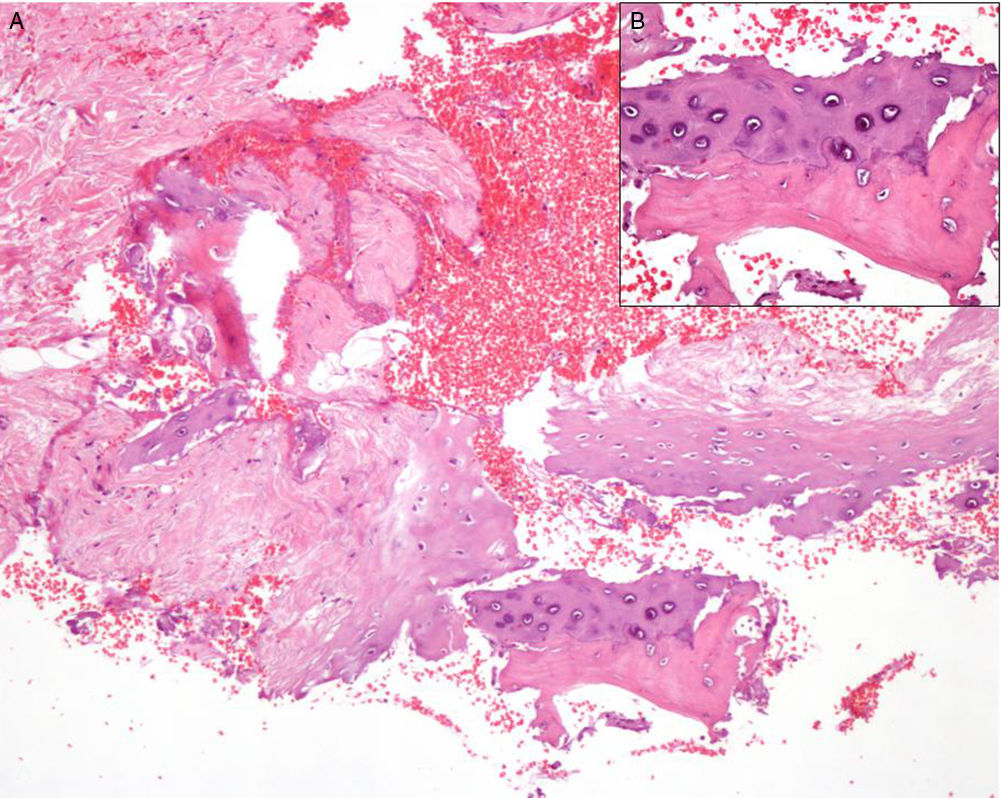
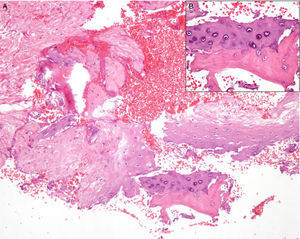
Presentamos un varón de 45 años, ingresado por hiponatremia de etiología indeterminada, que nos fue remitido por parte de medicina interna para valoración al observar que presentaba induración de los pabellones auriculares. A la exploración se observaron unas orejas de aspecto normal, sin afectación cutánea visible, y a la palpación se hizo evidente la rigidez de la porción auricular cartilaginosa de las mismas, con afectación bilateral y difusa, respetando los lóbulos (fig. 1A). El paciente manifestó la instauración progresiva y asintomática de estos cambios en los últimos 2 años. En la ecografía cutánea se observó una zona hipoecogénica correspondiente al cartílago auricular normal y sobre esta, una imagen en banda hiperecogénica sugestiva de transformación del cartílago por mineralización (fig. 1B). En la radiografía de cráneo se observó un aumento de la densidad de los pabellones auriculares de forma difusa y homogénea, con densidad comparable a la del hueso (fig. 1C). El estudio histopatológico de la piel y del cartílago auricular demostró una epidermis y una dermis sin alteraciones significativas y fragmentos de cartílago elástico con focos de osificación, con formación de trabéculas óseas maduras (fig. 2 A y B).
A. Orejas de aspecto aparentemente normal, de consistencia rígida a la palpación. B. Ecografía cutánea con una imagen hiperecogénica en banda sobre el cartílago auricular normalmente hipoecogénico. C. Radiografía de cráneo con aumento de densidad tipo hueso de los pabellones auriculares.
En la analítica se encontraron cifras de cortisol basal casi indetectables <0,4μg/dl (4,3-22,4), con un nivel de ACTH en el rango bajo de la normalidad: 9,5pg/ml (8-46) y una inadecuada respuesta de cortisol en el test de estimulación con ACTH 1,11μg/dl, además de un nivel de prolactina ligeramente elevado: 47,8ng/ml (2,6-13,1). El estudio del metabolismo del calcio, demás marcadores hormonales, autoinmunidad y serologías infecciosas fueron normales o negativos. No se encontraron alteraciones en la ecografía abdominal, la TAC cerebral ni en la RMN de hipófisis. Se realizó el diagnóstico de osificación auricular bilateral secundaria a insuficiencia suprarrenal central de etiología indeterminada.
Desde la primera descripción de petrificación auricular (PA) realizada por Bochdalek1 en 1866, se han descrito más de 160 casos en la literatura. La causa más frecuente de PA es la calcificación auricular (CA); esta se asocia a múltiples enfermedades, y al igual que la calcificación cutánea puede ser metastásica, distrófica o idiopática. La osificación auricular (OA), por el contrario, es una causa excepcional de PA. La formación ectópica de hueso se da como respuesta a la liberación de la proteína morfogenética de hueso por tejidos dañados1. La formación de nuevo hueso se produce sobre tejidos que normalmente no se osifican, gracias al depósito de sales de calcio y de fósforo en una matriz proteinácea de cristales de hidroxiapatita. La hipotermia grave o recurrente es la causa más frecuente de OA2,3; se ha descrito también como resultado de traumatismos y procesos inflamatorios locales. La insuficiencia suprarrenal es la enfermedad sistémica más frecuentemente relacionada con la OA4–6 y, aunque el mecanismo fisiopatológico no está claro, se plantea que la disminución aguda o crónica de cortisol produce una hipercalcemia reactiva que favorece los depósitos cálcicos en tejidos predispuestos por mala circulación periférica, como las partes acras; sin embargo, en muchos pacientes no logra objetivarse dicha hipercalcemia, por lo que esta hipótesis se encuentra aún debatida.
A la exploración se encuentra una induración parcial o completa y generalmente asintomática del pabellón auricular respetando el lóbulo, sin alteraciones cutáneas visibles. Algunos pacientes manifiestan dolor a la presión, y en pocos casos se observan úlceras por presión, además de otalgia y disminución de la audición4 secundarias a compromiso del conducto auditivo externo. Afecta principalmente a varones. La rigidez suele ser progresiva y el compromiso generalmente bilateral. Los hallazgos clínicos permiten establecer un diagnóstico de sospecha que se apoya en los hallazgos en imágenes radiológicas; no obstante, el diagnóstico definitivo de OA se establece mediante estudio histológico7,8, en el que se observa la sustitución del cartílago auricular por verdadero hueso lamelar, con presencia de trabéculas óseas y osteocitos. Para el diagnóstico etiológico es imprescindible una correcta anamnesis sobre posibles procesos inflamatorios o traumáticos previos. Solo en caso de no identificar una causa local deberá realizarse un estudio analítico de extensión en busca de enfermedades metabólicas o endocrinológicas subyacentes. No existe un tratamiento específico para esta condición y su curso es irreversible7,8. Algunos autores plantean la reducción quirúrgica del pabellón auricular afecto8,9 como tratamiento de aquellos casos que asocian dolor.
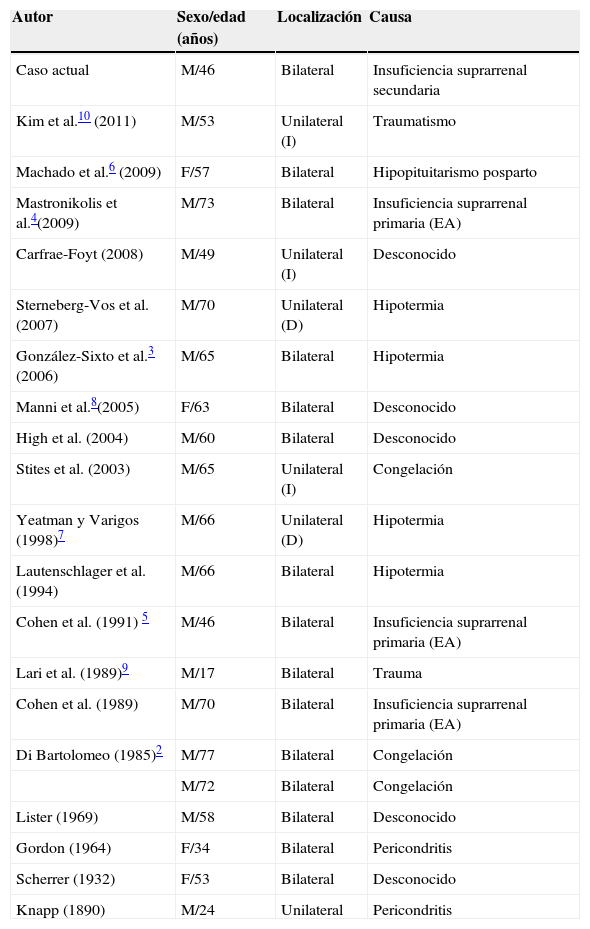
Hasta la actualidad se han descrito en la literatura 20 casos de OA, documentados histológicamente (tabla 1). De estos, 4 casos están asociados a enfermedades sistémicas, 3 de ellos correspondientes a insuficiencia suprarrenal primaria4,5 y uno a insuficiencia suprarrenal secundaria en el contexto de un hipopituitarismo posparto6. Describimos el segundo caso de OA asociado a insuficiencia suprarrenal secundaria. Es importante el reconocimiento de este proceso patológico por parte de los dermatólogos, ya que podría en algunos casos ser la manifestación única de una enfermedad metabólica o endocrinológica subyacente, en muchos casos subclínica.
Datos de 21 casos documentados de osificación auricular
| Autor | Sexo/edad (años) | Localización | Causa |
|---|---|---|---|
| Caso actual | M/46 | Bilateral | Insuficiencia suprarrenal secundaria |
| Kim et al.10 (2011) | M/53 | Unilateral (I) | Traumatismo |
| Machado et al.6 (2009) | F/57 | Bilateral | Hipopituitarismo posparto |
| Mastronikolis et al.4(2009) | M/73 | Bilateral | Insuficiencia suprarrenal primaria (EA) |
| Carfrae-Foyt (2008) | M/49 | Unilateral (I) | Desconocido |
| Sterneberg-Vos et al. (2007) | M/70 | Unilateral (D) | Hipotermia |
| González-Sixto et al.3 (2006) | M/65 | Bilateral | Hipotermia |
| Manni et al.8(2005) | F/63 | Bilateral | Desconocido |
| High et al. (2004) | M/60 | Bilateral | Desconocido |
| Stites et al. (2003) | M/65 | Unilateral (I) | Congelación |
| Yeatman y Varigos (1998)7 | M/66 | Unilateral (D) | Hipotermia |
| Lautenschlager et al. (1994) | M/66 | Bilateral | Hipotermia |
| Cohen et al. (1991) 5 | M/46 | Bilateral | Insuficiencia suprarrenal primaria (EA) |
| Lari et al. (1989)9 | M/17 | Bilateral | Trauma |
| Cohen et al. (1989) | M/70 | Bilateral | Insuficiencia suprarrenal primaria (EA) |
| Di Bartolomeo (1985)2 | M/77 | Bilateral | Congelación |
| M/72 | Bilateral | Congelación | |
| Lister (1969) | M/58 | Bilateral | Desconocido |
| Gordon (1964) | F/34 | Bilateral | Pericondritis |
| Scherrer (1932) | F/53 | Bilateral | Desconocido |
| Knapp (1890) | M/24 | Unilateral | Pericondritis |
D: derecho; EA: enfermedad de Addison; F: femenino I: izquierdo; M: masculino.