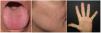
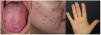
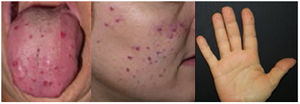
La telangiectasia hemorrágica hereditaria (THH) se caracteriza por la presencia de telangiectasias y malformaciones arteriovenosas de mayor tamaño en diferentes órganos. Las telangiectasias a nivel mucocutáneo pueden sangrar y convertirse en un problema estético, afectando la calidad de vida (CdV). Sin embargo, aún no se ha definido su mejor enfoque terapéutico.
ObjetivoEvaluar la eficacia y la seguridad del láser dual secuencial de longitud de onda de 595/1064nm (DWSL) en comparación con el láser de 1064nm (Nd:YAG) solo. Por otro lado, evaluar el deterioro de la calidad de vida en los pacientes con THH y su mejora tras la terapia con láser.
MétodosEstudio prospectivo, doble ciego, aleatorizado, comparativo, de cuerpo dividido (DWSL vs. Nd:YAG). Se registraron las características demográficas, clínicas y del tratamiento. La gravedad y el grado de mejora fueron evaluados por tres examinadores ciegos que calificaron las imágenes previas al tratamiento y posteriores al tratamiento en una escala de 5 puntos. Los pacientes cumplimentaron las pruebas Skindex-29 y FACE-Q® y se evaluó el dolor asociado al procedimiento y la satisfacción del paciente.
ResultadosSe analizaron 111 áreas de tratamiento (55 tratadas con DWSL y 56 con Nd:YAG) de 26 pacientes. La mediana del número de sesiones de láser fue de 2 (rango intercuartílico [RIC] 2-4; media 2,90 vs. 2,88, respectivamente). La mediana de la puntuación de mejora, independientemente de la ubicación, fue significativamente mayor para Nd:YAG en comparación con DWSL: 3 (IQR 2-3; media 2,61) frente a 2 (IQR 2-3; media 2,32), p=0,031. Tanto el índice FACE-Q como los resultados de la prueba Skindex-29 mejoraron significativamente (p<0,001), y el 92,4% de los pacientes informaron un alto grado de satisfacción (≥8). No se informaron eventos adversos graves.
ConclusionesEl láser Nd:YAG y el DWSL son opciones de tratamiento adecuadas, seguras y efectivas para las telangiectasias mucocutáneas en pacientes con THH. Sin embargo, el láser Nd:YAG obtuvo mejores resultados con una mejor tolerabilidad. La calidad de vida mejoró significativamente con ambos tratamientos.
Hereditary haemorrhagic telangiectasia (HHT) is characterized by the presence of telangiectases and larger arteriovenous malformations in different organs. Mucocutaneous telangiectases can bleed and become an aesthetic concern, impairing quality of life (QoL). However, the best treatment approach has not been defined yet.
ObjectiveTo evaluate the efficacy and safety of dual wavelength sequential 595/1064nm laser (DWSL) compared to 1064nm laser (Nd:YAG) alone. Secondarily, to evaluate QoL impairment in HHT patients, and its improvement with laser therapy.
MethodsA comparative randomized split-body double-blinded prospective study (DWSL vs Nd:YAG). Demographic, clinical and treatment characteristics were recorded. The severity and degree of improvement were evaluated by three blinded examiners who scored pre-treatment and post-treatment pictures on a 5-point scale. Patients fulfilled Skindex-29 and FACE-Q® tests and assessed procedure-associated pain and patient satisfaction.
Results111 treatment areas (55 treated with DWSL and 56 with Nd:YAG) from 26 patients were analyzed. The median number of laser sessions was 2 (interquartile range [IQR] 2–4; mean 2.90 vs 2.88, respectively). The median improvement score, irrespective of location, was significantly higher for Nd:YAG compared to DWSL: 3 (IQR 2–3; mean 2.61) vs 2 (IQR 2–3; mean 2.32), p=0.031. Both FACE-Q index and Skindex-29 test results improved significantly (p<0.001), and 92.4% patients reported a high degree of satisfaction (≥8). No severe adverse events were reported.
ConclusionsDWSL and Nd:YAG laser are convenient, safe and effective treatment options for mucocutaneous telangiectases in HHT patients. However, Nd:YAG delivered better results with better tolerability. QoL was significantly improved by both treatments.
La telangiectasia hemorrágica hereditaria (THH), también conocida como el síndrome de Rendu-Osler-Weber (ORPHA774), es una enfermedad autosómica dominante caracterizada por la presencia de malformaciones arteriovenosas (MAV) en diferentes localizaciones, como el tracto gastrointestinal, el sistema nervioso central, los pulmones y la piel1. La THH puede diagnosticarse clínicamente o mediante pruebas genéticas moleculares. Para el diagnóstico clínico se utilizan los criterios de Curaçao (epistaxis recurrente, telangiectasia mucocutánea, afectación vascular visceral y un familiar de primer grado afectado): cumplir tres o más de estos criterios implica el diagnóstico definitivo de THH2,3. Las MAV mucocutáneas de la THH, comúnmente conocidas como telangiectasias, son propensas a hemorragias graves, principalmente epistaxis. Las lesiones faciales y digitales son estigmatizantes, con un profundo impacto en la calidad de vida (CdV). A pesar de estas importantes preocupaciones funcionales y estéticas, la evidencia sobre el tratamiento de las telangiectasias mucocutáneas es escasa. El láser de neodimio: itrio-aluminio-granate (Nd:YAG) ha demostrado su eficacia para el tratamiento de la THH, pero la seguridad en su utilización es una de las principales preocupaciones.
El uso del láser secuencial de longitud de onda dual (DWSL) con láser de colorante pulsado (PDL) - láser Nd:YAG podría ser una alternativa más segura y eficaz que el Nd:YAG solo4,5. El DWSL tiene la ventaja de emitir secuencialmente longitudes de onda de 595nm PDL y 1064nm Nd:YAG desde la misma pieza de mano. De este modo, el PDL transforma primero la oxihemoglobina en metahemoglobina, aumentando de tres a cinco veces la absorción de Nd:YAG por la estructura objetivo. En consecuencia, permite el uso de fluencias más bajas de láser Nd:YAG, reduciendo así considerablemente el riesgo de efectos secundarios5. El PDL se ha utilizado con buenos resultados en múltiples afecciones vasculares5. También se ha utilizado para tratar la THH con muy buena respuesta, similares o incluso superiores a las de otros láseres6 (tabla 3). Sin embargo, que nosotros sepamos, hasta la fecha no se han publicado estudios comparativos entre el láser Nd:YAG y el DWSL para el tratamiento de las telangiectasias de la THH.
El objetivo de este estudio fue comparar la eficacia y seguridad del DWSL frente al Nd:YAG para el tratamiento de las telangiectasias mucocutáneas en pacientes con THH. Los objetivos secundarios fueron evaluar la satisfacción global con la terapia láser, la mejora de la calidad de vida con el tratamiento láser y las diferencias en la respuesta y la tolerancia entre las distintas áreas terapéuticas (manos, boca y cara).
MétodosDiseño del estudio y pacientesSe realizó un estudio prospectivo aleatorizado doble ciego comparativo con división de cuerpo en pacientes con THH entre octubre del 2018 y junio del 2022 en el Departamento de Dermatología del Hospital de la Santa Creu i Sant Pau (Barcelona, España). Los criterios de inclusión fueron una edad superior a los 18 años, diagnóstico confirmado de THH con telangiectasias activas que requieren tratamiento y la aportación del consentimiento informado firmado. Los criterios de exclusión fueron la presencia de fotosensibilidad (por enfermedad o inducida por fármacos) y los fototipos IV-VI de Fitzpatrick (debido al riesgo de hipopigmentación permanente).
La unidad de aleatorización fue el lado del cuerpo individual, con una proporción de asignación de 1:1, utilizando un tamaño de bloque aleatorio de 2. Se utilizó un generador de números aleatorios para generar 0s y 1s, que se designaron como izquierda o derecha. Cada asignación aleatoria se incluyó como tal en el formulario de investigación. Las asignaciones se hicieron consecutivamente, recibiendo los sujetos DWSL en el lado izquierdo o derecho del cuerpo, y láser Nd:YAG en el lado contralateral.
Los sujetos se cegaron mediante el uso de protección ocular en cuanto a qué lado del cuerpo recibió qué tratamiento con láser. Los investigadores que evaluaron la respuesta terapéutica no estuvieron presentes durante los tratamientos y se cegaron en cuanto a la identificación, el tipo de láser aplicado y la asignación. El Comité Ético del Hospital de la Santa Creu i Sant Pau aprobó este estudio.
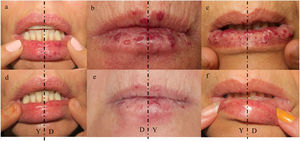
Especificaciones del tratamientoNuestro protocolo de tratamiento con láser para las telangiectasias THH estaba predefinido antes del inicio del estudio y no se modificó. Las lesiones del lado del cuerpo de cada paciente se trataron en una sola pasada por sesión, durante todo el estudio, con láser PDL-Nd:YAG secuencial de doble longitud de onda (595 y 1064nm, respectivamente) (Cynergy con Multiplex™, Cynosure Ltd., Massachusetts, EE.UU.) y las lesiones del otro lado del cuerpo con láser Nd:YAG solo (1064nm, Cynergy, Cynosure Ltd., Massachusetts, EE.UU.), respectivamente. Para la evaluación, todas las lesiones vasculares se agruparon en tres zonas diferentes: cara, boca (incluidos labios y lengua) y manos. Para proteger la epidermis o la mucosa se utilizó un sistema de refrigeración por aire (Cryo 6©, Zimmer MedizinSysteme GmbH, Neu-Ulm, Alemania), con una potencia de 4 a 9 grados. Se tomaron fotografías clínicas antes de cada sesión de tratamiento. En cada consulta de seguimiento se completaron las pruebas Skindex-29 y Face-Q® Appearance-related Distress (independientemente del tipo de láser) para evaluar la calidad de vida relacionada con la salud (CdV). No se utilizaron sedantes ni anestesia local durante el procedimiento. La elección de los parámetros láser se individualizó para cada paciente según los detalles clínicos y los criterios dermatológicos. Los parámetros láser se registraron con la energía máxima utilizada para cada individuo (independientemente para el láser DWSL y el láser YAG). El dolor del paciente en cada lado del cuerpo y zona terapéutica se registró mediante una escala de valoración numérica (NRS), valorada de 0 (ausencia de dolor) a 10 (dolor más intenso).
Las visitas de seguimiento del tratamiento se programaron normalmente a intervalos de 4-8 semanas. En cada visita de seguimiento, antes de un nuevo tratamiento, se evaluaron las complicaciones de la sesión de láser anterior en cuanto a edema postratamiento, ampollas, costras, ulceración, hemorragias, cicatrices e hiper o hipopigmentación. La satisfacción de los pacientes se evaluó mediante una escala de valoración numérica (NRS), calificada de 0 (extremadamente insatisfecho) a 10 (extremadamente satisfecho). Una vez obtenida la respuesta final, se tomaron más fotografías y se programaron más visitas en caso de recaída. Todos estos datos se registraron en formularios de investigación y -con una plantilla- en la historia clínica electrónica.
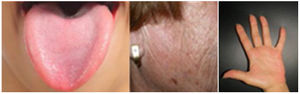
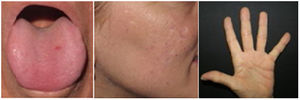
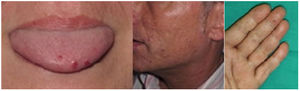
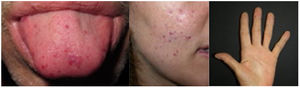
Datos demográficos, parámetros del láser y evaluación clínicaLos datos demográficos básicos de todos los pacientes, la localización de las lesiones vasculares, los tratamientos previos, los parámetros del láser, el número de sesiones, las complicaciones y el grado de satisfacción se obtuvieron de los formularios de datos del estudio y de las historias clínicas. La gravedad clínica inicial y final y el grado de mejora se evaluaron revisando las imágenes iniciales y finales de cada zona tratada. La gravedad clínica y el grado de mejoría se evaluaron y analizaron por separado para cada zona topográfica: cara, boca y mano, registrando el lado del cuerpo y el tipo de láser. La gravedad clínica se evaluó con una escala ordinal de evaluación global del médico (0-4) (tabla 1)6. La mejoría se categorizó utilizando una escala relativa ordinal de 5 puntos. La gravedad clínica y los índices de mejoría fueron evaluados por dos cirujanos especializados en láser y un dermatólogo general que no conocían los detalles del tratamiento. Las decisiones se basaron en el acuerdo mayoritario; en caso de discordancia total, otro dermatólogo general desempató. Las respuestas a la prueba Skindex-29 se valoraron en una escala tipo Likert de cinco puntos y la puntuación global se transformó en una puntuación de escala de 100 puntos. Las respuestas a la prueba FACE-Q® se valoraron en una escala tipo Likert de cuatro puntos y se transformaron en una puntuación de escala de 100 puntos, de acuerdo con la tabla de conversión FACE-Q®7.
Escala de evaluación global del médico
| Puntuación | Categoría | Descripción | Ejemplos |
|---|---|---|---|
| 0 | No afectado | Sin lesiones | |
| 1 | Mayormente no afectado | Telangiectasias mínimas, no palpables, rojo claro | |
| 2 | Leve | 3–5 telangiectasias, mínimamente palpables, rojaso<3 lesiones, pero con más volumen | |
| 3 | Moderado | 5–10 lesiones, palpables, rojo oscuro/granateo3–5 lesiones, pero con mayor volumen | |
| 4 | Grave | >10 lesiones, claramente voluminosas, costras en la superficie, granate/morado; o5–10 lesiones, pero de gran tamaño |
Se utilizaron valores de 0 a 4, teniendo en cuenta el tamaño, el volumen, el color y el número de lesiones. Véanse los ejemplos de las regiones de la cara y la boca.
Se calculó un tamaño muestral de 28 pacientes sobre la base de un intervalo de confianza del 95% y una precisión del 85%, con una tasa de deserción de pacientes prevista del 5%. En este estudio, cada lado de los pacientes se analizó mediante pruebas de muestras apareadas. Los datos demográficos, los parámetros del láser y la respuesta al tratamiento se sometieron a análisis estadísticos descriptivos e inferenciales. Para el análisis de las variables categóricas se utilizó la prueba de Chi-cuadrado con la corrección de Yates. Para el análisis de variables cuantitativas u ordinales se utilizaron las pruebas de Wilcoxon, Kruskal-Wallis y Rho de Spearman. Todas las pruebas fueron de dos colas y un valor de p≤0,05 se consideró estadísticamente significativo. El análisis estadístico se realizó con el programa SPSS v. 22 (IBM SPSS Statistics, Nueva York, EE.UU.).
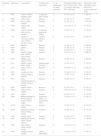
ResultadosSe recuperaron 29 historias clínicas y se excluyeron 3 pacientes por pérdida de seguimiento. Finalmente, se analizaron los datos de 26 pacientes (17 mujeres y 9 hombres) con telangiectasias cutáneas y/o mucosas (tabla 2). La mediana de edad era de 58 años (rango intercuartílico [RIQ]: 45-66). Las telangiectasias se localizaban predominantemente en la boca (24 pacientes), seguidas de la cara (20 pacientes) y las manos (13 pacientes). En total, se analizaron 111 zonas tratadas (55 tratadas con DWSL y 56 con láser Nd:YAG). La terapia láser en el escenario de este estudio fue el primer tratamiento para la mayoría (20, 76,9%) de los pacientes. Cuatro pacientes habían sido tratados previamente con láser (Nd:YAG o DWSL), uno con electrocirugía y otro con cirugía.
Datos demográficos y parámetros de tratamiento
| Paciente N° | Edad/sexo | Localización | Tratamientos anteriores | N° de tratamientos con láser (sesiones) | Parámetros DWSL (spot (mm); fluencia PDL, YAG (J); duración del pulso PDL, YAG (ms)) | Parámetros láser YAG (spot (mm); fluencia (J); duración del pulso (ms)) |
|---|---|---|---|---|---|---|
| 1 | 66/H | Labios, barbilla, mejillas, frente | Cirugía del labio inferior | 5 | 7; 8, 45; 10, 15 | 7; 200; 15 |
| 2 | 66/M | Labio inferior | Ninguno | 1 | 7; 8, 45; 10, 15 | 7; 90; 20 |
| 3 | 52/M | Boca, manos, mejillas | Ninguno | 4 | 7; 8, 50; 10, 15 | 3; 150; 20 |
| 4 | 45/M | Labios, nariz, mejilla | Ninguno | 4 | 7; 8.5, 45; 10, 15 | 5; 130; 20 |
| 5 | 52/M | Labios, mejillas, nariz, frente y mentón | 2 sesiones previas de DWSL | 4 | 7; 8, 45; 10, 15 | 7; 100; 20 |
| 6 | 71/H | Labios no mucosos, mejillas, nariz, frente y mentón, manos | 1 sesión DWSL y YAG | 2 | 7; 8, 55; 10, 15 | 5; 140; 20 |
| 7 | 69/M | Mejillas | Ninguno | 1 | 7; 8, 45; 10, 15 | 3; 190; 20 |
| 8 | 45/M | Labios | Ninguno | 2 | 7; 7, 55; 10, 15 | 7; 160; 15 |
| 9 | 52/M | Boca | Ninguno | 3 | 7; 8, 45; 10, 15 | 7; 130; 20 |
| 10 | 69/H | Mejillas, orejas, nariz, barbilla, boca, manos | Ninguno | 7 | 7; 9.5, 70; 10, 15 | 3; 225; 20 |
| 11 | 65/M | Mejillas, labio inferior, manos | Ninguno | 2 | 7; 8, 60; 10, 15 | 3; 225; 20 |
| 12 | 87/H | Mejillas, orejas, frente, labios | Electrocirugía de labios | 2 | 7; 8, 50; 10, 15 | 3; 135; 15 |
| 13 | 51/H | Labios, nariz y manos | Ninguno | 2 | 7; 8.5, 60; 10, 15 | 3; 225; 20 |
| 14 | 63/H | Lengua y manos | Ninguno | 5 | 7; 8.5, 60; 10, 15 | 3; 150; 20 |
| 15 | 76/M | Labios, lengua y mejillas | Ninguno | 2 | 7; 8, 50; 10, 15 | 3; 200; 20 |
| 16 | 65/H | Nariz, mejillas/mandíbula, barbilla, labios y manos | Ninguno | 2 | 7; 8, 65; 10, 15 | 3; 160; 15 |
| 17 | 42/H | Labios, manos | Ninguno | 2 | 7; 8, 50; 10, 15 | 3; 170; 15 |
| 18 | 39/M | Labios, nariz y mejillas | Ninguno | 6 | 7; 8.5, 60; 10, 15 | 3; 150; 20 |
| 19 | 40/H | Labios | Ninguno | 1 | 7; 8, 50; 10, 15 | 3; 150; 15 |
| 20 | 53/M | Mejillas/mandíbula, frente, párpado, lengua, manos, orejas | 3 sesiones DWSL + 6 sesiones de YAG | 1 | 7; 8.5, 50; 10, 15 | 3; 135; 15 |
| 21 | 41/M | Labio inferior y barbilla | Ninguno | 1 | 7; 8, 50; 10, 15 | 3; 150; 15 |
| 22 | 64/M | Mejillas/mandíbula, labios, lengua, manos | Ninguno | 3 | 7; 8, 50; 10, 15 | 3; 150; 15 |
| 23 | 48/M | Labios, orejas | Ninguno | 2 | 7; 8, 50; 10, 15 | 3; 135; 15 |
| 24 | 65/M | Mejillas/mandíbula, labios, lengua, manos | Ninguno | 3 | 7; 8.5, 50; 10, 15 | 3; 135; 15 |
| 25 | 45/M | Nariz, frente, labios, lengua, manos | Ninguno | 2 | 7; 8.5, 50; 10, 15 | 3; 135; 15 |
| 26 | 67/M | Lengua y manos, mejillas | Láser 3 YAG/DWSL | 3 | 7; 8.5, 55; 10, 15 | 3; 150; 15 |
Abreviaturas: ms: milisegundo; DWSL: láser PDL-Nd:YAG secuencial de longitud de onda dual; YAG: neodimio dopado: itrio-aluminio-granate; PDL: láser de colorante pulsado; H: hombre; M: mujer.
El número de sesiones de láser en nuestro estudio fue similar para Nd:YAG y DWSL: mediana 2, IQR 2-4 media 2,88 vs 2,9, respectivamente. Los parámetros del láser se detallan en la tabla 2. La mediana de los parámetros láser en los tratamientos DWSL fue de un “spot” de 7mm, de una de fluencia 8J y 50J, una duración de 10ms y 15ms, para el PDL y el Nd:YAG, respectivamente, y un “spot” de 3mm, de 150J y de 17,5ms para láser Nd:YAG. No hubo correlación significativa entre la fluencia y la mejoría, ni para el DWSL ni para el Nd:YAG (p=0,45 y 0,92, respectivamente).
Las puntuaciones medias de gravedad global al inicio del estudio fueron de 2 (IQR 2-3; media 2,4) para el DWSL y de 2 (IQR 2-3; media 2,3) para el láser Nd:YAG; al final del estudio fueron de 1 (IQR 0-1; media 0,74) frente a 0 (IQR 0-1; media 0,52), respectivamente. Hubo una tendencia estadística a la correlación entre la edad de los pacientes y la gravedad al inicio del estudio (p=0,078). No hubo diferencias estadísticas de la gravedad al inicio del estudio entre los tratamientos con DWSL y Nd:YAG. Sin embargo, hubo una tendencia estadística a las diferencias de gravedad entre el grupo de Nd:YAG y el DWSL (p=0,067) en el punto final. Los datos de puntuación de gravedad por áreas de tratamiento se proporcionan en la tabla 3. El cambio en la gravedad desde el inicio hasta el punto final fue significativo tanto en general (subgrupos DWSL y Nd:YAG), para cada subgrupo (p<0,0001), como para cada localización considerada por separado (p<0,0005).
Resultados del tratamiento
Las áreas sombreadas indican ausencia de tratamiento. La mejoría se clasificó utilizando una escala relativa ordinal de 5 puntos: 0-20%, sin respuesta (0); 21-40%, mala respuesta (1); 41-60%, respuesta parcial (2); 61-80%, buena respuesta (3); y 81-100%, respuesta excelente (4).
Abreviaturas: DWSL: láser PDL-Nd:YAG secuencial de longitud de onda dual; YAG: dopado con neodimio: granate de itrio-aluminio; PDL: láser de colorante pulsado; V0: visita inicial; VF: visita final; NA: no aplicable/disponible.
La puntuación mediana de mejoría, independientemente de la localización, fue de 2 (IQR 2-3; media 2,32) en DWSL frente a 3 (IQR 2-3; media 2,61) en el tratamiento con Nd:YAG (fig. 1). Las diferencias de mejoría entre el subgrupo Nd:YAG y el DWSL fueron estadísticamente significativas (p=0,03). Por áreas de tratamiento, las tasas de mejora se detallan en la tabla 3. No hubo diferencias significativas entre áreas en cuanto a la mejoría (Kruskal-Wallis p=0,299). No hubo correlación entre el número de sesiones y la mejoría, independientemente de la modalidad de láser (p=0,142), para Nd:YAG (p=0,384), o para DWSL (p=0,188).
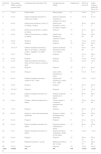
Veinticuatro de 26 pacientes declararon un alto grado de satisfacción con el tratamiento láser (puntuación NRS≥8; mediana 10 (IQR 9-10, media 8,9). El dolor fue soportable en todos los casos, con una mediana del valor NRS de 5 (IQR 4-7, media 5,65) en el DWSL frente a 5 (IQR 3-6, media 4,86) en los lados tratados con Nd:YAG. El dolor fue significativamente más intenso en los lados tratados con DWSL (p=0,003). Por zonas de tratamiento, el dolor fue más intenso en las manos (mediana 6, IQR 5-7, media 6), seguidas de la boca (mediana 5,5, IQR 3,5-7, media 5,38) y la cara (mediana 5, IQR 3-5, media 4,59). Las diferencias entre regiones rozaron la significación estadística (p=0,054). No se registraron efectos adversos graves. Algunos pacientes informaron de edema transitorio y dolor leve durante los primeros días, tras el tratamiento de las lesiones bucales (once pacientes de 24). El paciente 2 tuvo una cicatriz palpable ligeramente visible en el labio en el lado Nd:YAG. Los pacientes 4 y 11 presentaron un edema transitorio y costras en los labios, sólo en el lado Nd:YAG, mientras que el paciente 13 sólo tenía costras en las manos en el lado DWSL. Tres de los 13 pacientes presentaron costras en las manos. No se registraron otros acontecimientos adversos. Un paciente tenía cicatrices de tratamientos anteriores que persistían en la visita final (paciente 20).
En cuanto al deterioro de la calidad de vida, la puntuación media de la prueba FACE-Q fue de 28,5 sobre 100 (IQR 0,75-47, media 28,85) al inicio y de 0 (IQR 0-13, media 12,69) al final del estudio. Por otra parte, la mediana de la puntuación global de skindex-29 fue de 21,5 (IQR 7-42, media 27,65) al inicio del estudio y de 3,5 (IQR 2-14, media 14,73) al final. Tanto para el índice FACE-Q como para la prueba Skindex-29, las diferencias entre las puntuaciones basales y finales fueron estadísticamente significativas (p<0,001). Los acontecimientos adversos, la satisfacción y los resultados de la evaluación de la calidad de vida se detallan en la tabla 4.
Resultados de la evaluación de acontecimientos adversos, satisfacción y calidad de vida
| Paciente N° | Dolor global DWSL vs YAG (escala NRS) | Complicaciones del láser YAG | Complicaciones DWSL | Satisfacción | FACE-Q V0 vs VF | Índice cutáneo global 29 V0 vs VF |
|---|---|---|---|---|---|---|
| 1 | 7 vs 8 | Edema labial | Edema labial | 8 | 0 vs 0 | 12 vs 3 |
| 2 | 5 vs 3 | Edema moderado transitorio y costras en el labio | Edema moderado transitorio y costras en el labio | 9 | 0 vs 0 | 3 vs 0 |
| 3 | 5 vs 3 | Edema leve transitorio y dolor (7) en labios y lengua | Edema leve transitorio y dolor en labios y lengua | 9 | 35 vs 0 | 28 vs 3 |
| 4 | 4 vs 6 | Edema leve transitorio y costras en labios | Ninguno | 10 | 31 vs 3 | 50 vs 14 |
| 5 | 2 vs 2 | Edema leve transitorio y costras en labios | Edema leve transitorio y costras en labios | 10 | 59 vs 45 | 63 vs 50 |
| 6 | 5 vs 3 | Ninguno | Ninguno | 8 | 0 vs 0 | 2 vs 0 |
| 7 | 7 vs 4 | Ninguno | Ninguno | 10 | 47 vs 39 | 50 vs 42 |
| 8 | 10 vs 10 | Edema moderado transitorio y dolor (7) en labios, 1 pequeña cicatriz - palpable, no visible | Edema moderado transitorio y dolor (7) en labios | 0 | 26 vs 26 | 15 vs 13 |
| 9 | 4 vs 7 | Ninguno | Ninguno | 7 | 47 vs 13 | 39 vs 10 |
| 10 | 5 vs 3 | Ninguno | Ninguno | 8 | 0 vs 0 | 4 vs 2 |
| 11 | 6 vs 6 | Edema moderado transitorio y dolor (2/10) en labios y costra en dedo | Ninguno | 10 | 0 vs 0 | 10 vs 2 |
| 12 | 5 vs 5 | Ninguno | Ninguno | 10 | 57 vs 0 | 20 vs 0 |
| 13 | 2 vs 5 | Ninguno | Leve costra transitoria en mano | 10 | 0 vs 0 | 0 vs 0 |
| 14 | 8 vs 4 | Edema moderado transitorio, costra en el 2° dedo | Edema leve transitorio y costra en 5° dedo | 10 | 0 vs 0 | 0 vs 0 |
| 15 | 4 vs 2 | Ninguno | Ninguno | 9 | 47 vs 0 | 23 vs 0 |
| 16 | 7,5 vs 5 | Ninguno | Ninguno | 10 | 13 vs 0 | 15 vs 3 |
| 17 | 8 vs 6 | Edema moderado transitorio en labios | Edema moderado transitorio en labios | 9 | 50 vs 0 | 64 vs 47 |
| 18 | 5 vs 4 | Costras y edema transitorios en labios | Costra, edema y ulceración transitorios en labios | 10 | 73 vs 57 | 42 vs 38 |
| 19 | 7 vs 4 | Ninguno | Ninguno | 10 | 35 vs 0 | 19 vs 3 |
| 20 | 8 vs 4 | Ninguno, cicatriz de tratamientos anteriores | Ninguno, cicatriz de tratamientos anteriores | 10 | 64 vs 50 | 32 vs 30 |
| 21 | 6 vs 4 | Ninguno | Ninguno | 9 | 31 vs 3 | 41 vs 12 |
| 22 | 6 vs 5 | Edema moderado transitorio en labios | Edema transitorio moderado en labios | 10 | 26 vs 3 | 23 vs 9 |
| 23 | 5 vs 1 | Edema moderado transitorio en labios | Edema transitorio moderado y costra en los labios | 10 | 3 vs 0 | 7 vs 4 |
| 24 | 5 vs 3 | Ninguno | Ninguno | 10 | 26 vs 13 | 52 vs 10 |
| 25 | 9 vs 7 | Malestar transitorio 1-2 días | Malestar transitorio de 1-2 días | 6 | 77 vs 73 | 99 vs 86 |
| 26 | 5 vs 4 | Ninguno | Ninguno | 10 | 3 vs 0 | 6 vs 2 |
| Valor p | 0,0028 | NA | NA | NA | <0,001 | <0,001 |
Abreviaturas: DWSL: láser PDL-Nd:YAG secuencial de longitud de onda dual; YAG: dopado con neodimio: granate de itrio-aluminio; PDL: láser de colorante pulsado; V0: visita basal; VF: visita final; NRS: escala de calificación numérica, NA: no aplicable/disponible.
El láser Nd:YAG puede considerarse el tratamiento de referencia para las telangiectasias mucocutáneas de la HHT, ya que alcanza una profundidad de 5-6mm, que corresponde a la localización habitual de las telangiectasias de la HHT8. Sin embargo, a pesar de los beneficios demostrados del láser Nd:YAG para el tratamiento de la HHT, con más de 50 pacientes descritos9–11, los problemas de seguridad limitan su uso. Su pequeña ventana terapéutica puede provocar necrosis tisular y cicatrices debido a un daño térmico no deseado5. Por lo tanto, sería conveniente encontrar una alternativa igual de eficaz pero más segura.
Aunque el DWSL parecía ser un buen candidato según las pruebas disponibles6, en nuestro estudio el láser Nd:YAG presentó mejores tasas de respuesta, junto con una mejor tolerabilidad (menos dolor) y una seguridad ligeramente inferior (más efectos secundarios como cicatrices, edema, etc.). La gravedad de nuestros pacientes mejoró de una mediana de 2 en el subgrupo Nd:YAG a una mediana de 0, en comparación con la mejora de 2 a 1 en el grupo DWSL respectivamente, tras una mediana de 2 sesiones en el “endpoint”. Nuestras respuestas con láser Nd:YAG pueden ser comparables a las de los estudios disponibles9–11 (tabla 5), aunque los criterios de evaluación difieren, lo que limita su comparación. Sin embargo, las respuestas al DWSL en nuestro estudio fueron inferiores en comparación con las pruebas publicadas con los mismos criterios de evaluación6. Esto podría explicarse por el menor número de sesiones, con fluencias similares, en nuestro estudio en comparación con las publicaciones anteriores (número medio de sesiones, 2,77 frente a 3,73)6. Como se informó anteriormente12, menos sesiones pueden disminuir las puntuaciones de respuesta, lo que podría explicar nuestros resultados. En el presente estudio, las diferencias en la respuesta entre el DWSL y el Nd:YAG pueden explicarse por las menores fluencias de Nd:YAG en el DWSL en comparación con el Nd:YAG solo (52,31J frente a 156,54J). A pesar de la propuesta teórica de que la metahemoglobina aumentaría la absorbancia del Nd:YAG, este efecto podría ser insuficiente para explicar tal diferencia de fluencia. En nuestra opinión, el Nd:YAG sería el principal protagonista del DWSL en el tratamiento de las lesiones más gruesas de los pacientes con THH. Las imágenes publicadas de pacientes tratados sólo con Nd:YAG9–11 sugieren que sus lesiones son más gruesas que las de los pacientes tratados con PDL13,14. En consecuencia, fluencias más bajas de Nd:YAG en el DWSL podrían tener una eficacia global menor, aunque las respuestas conseguidas se considerarían satisfactorias. Las comparaciones con los informes publicados sobre otras modalidades de láser (tabla 5) no son posibles debido a los diferentes criterios de evaluación.
Detalles de series previamente publicadas sobre el tratamiento con láser de lesiones cutáneas en la Telangiectasia Hemorrágica Hereditaria
| Número de artículo | Autores | Número de pacientes | Número de sesiones | Tipo de láser | Parámetros | Tasa de respuesta | Recaída | Anestesia | Efectos adversos |
|---|---|---|---|---|---|---|---|---|---|
| 1 | Lyons et al.24 (1981) | 2 | 2 | Argon (514.5nm) | 1–2mm, 1,5W, 0,2s | 1 respuesta completa, otros ND | No, 6-24 meses de seguimiento | No | Hipopigmentación en 1p |
| 2 | Dave et al.25 (2000) | 12 | 2 | Tunable dye laser, SPTL-1B Candela | 3–5mm, 6–7J | 10 respuesta completa, 2 perdidos | ND | 3 niños con AG, otros sin anestesia | ND |
| 3 | Werner et al.9 (2007) | 4 | ND, 1–2 sesiones? | Nd: YAG (1064nm), Mydon | 3mm, 90ms 180–200J | 2p con mejoría>75%, 2p mejoría parcial 25-75% | ND | No | Ligera atrofia e hipopigmentación |
| 4 | Fernández-Jorge et al.26 (2007) | 3 | 2 (2p) y 3 (1p) | Dual IPL – Nd:YAG (2p) – Lumenis | Nd YAG 7mseg 96J/IPL 3+3,5ms 49J or 7+7ms 65J | Respuesta completa | No, 2 años de seguimiento | No | Edema y eritema moderados y transitorios |
| 5 | Becher et al.27 (2013) | 3 | ND | KTP (532nm), Aura | ND | 2 marcada mejoría, 1 seguimiento perdido | ND | No | Efectos adversos mínimos, ND |
| 6 | Halachmi et al.28 (2013) | 8 | 2.6 (rango 1–8) | PDL 595nm, Candela Vbeam Perfecta | 5–7mm, 9,5–11J, 1,5ms, 2 pulsos apilados/tratamiento | Todos respuesta excelente (75-100%) | No, 3 meses de seguimiento | No | Pupura transitoria |
| 7 | Cheung et al.14 (2015) | 1 | 1 | PDL 595nm, Candela Vbeam Perfecta | 5mm, 7–8J, 1,5ms | Respuesta excelente | ND | No | Pupura transitoria |
| 8 | Quintana-Sancho et al.10 (2015) | 9 | 2.2 (rango 1–7) | Nd:YAG (1064nm), Cynergy | 3–5mm, 15–20ms, 115–145J/cm2 | Mediana 4 (rango 1-4), (media 3,44), equivalente a 75-100% | ND | No, excepto 1p con anestesia tópica y 2p con sedación | No, excepto edema transitorio en lengua y hemorragia limitada en 1p |
| 9 | Papaspyrou et al.11 (2016) | 38 | 1 (31p), 2 (6p) y 3 (1p) | Nd:YAG (1064nm) | 15–25W, 0,1–0,5s | Marcada mejoría | 7p (4 lesiones nuevas y 3 recidivas), 36 meses de seguimiento | Todos los pacientes con AG | No |
| 10 | Favia et al.29 (2016) | 24 | 2 (8p), 3 (13p) y 4 (4p) | Laser Diodo (800nm), GaAlAs – A2GLaser “Surgery 35” | 1mm, 8W, 150–200ms | ¿Completa?, ND | Todas recidivas, seguimiento medio de 40 meses | Anestesia local | No |
| 11 | Nishikawa et al.13 (2017) | 1 | 5 | PDL 595nm, Candela Vbeam Perfecta | 7mm, 11J, 3ms | Buena respuesta | ND | No | Púrpura transitoria |
| 12 | Bowers and Lee30 (2020) | 1 | 1 | KTP+bevazizumab | 2–4W, un total de 206J+100mg de bevacizumab | ¿Respuesta completa?, detención completa de la hemorragia | ND | Anestesia local | Dolor 3/10 |
| 13 | Cubiró et al.6 (2021) | 26 | 3 (IQR 2–4; mean 3.7) | Láser PDL-Nd:YAG secuencial de doble longitud de onda | 7mm PDL 8J (rango 7–9J) 10ms y Nd:YAG 50J (rango 40–60J) 15ms. | 4 (IQR 3–4; media 3,3 | 15 pacientes tras una mediana de 365 días (IQR 135-675; media de 456) | No | Ninguno |
| 14 | Cubiró et al. (current) | 26 (111 areas) | 2 (IQR 2–3.75; mean 2.77) | Láser PDL-Nd:YAG secuencial de doble longitud de onda frente a Nd:YAG solo | 7mm PDL 8J (IQR 8–8,5J) 10ms y Nd:YAG 50J (rango 50–55J) 15ms vs | 2 (IQR 2–3; media 2,32) vs 3 (IQR 2–3; media 2,61) | ND | No | Cicatriz palpable Nd:YAG en labios |
Abreviaturas: p: paciente; ms: milisegundo; DWSL: dual wavelength sequential PDL-Nd:YAG laser; Nd:YAG: neodymium-doped: yttrium-aluminium-garnet; PDL: pulsed dye laser; IPL: intense pulsed light; KTP: potassium-titanyl-phosphate; AG: anestesia general; ND: no descrito.
En cuanto a la tolerabilidad, la NSR del dolor fue menor con Nd:YAG (media 4,86 frente a 5,65, p=0,046). Los datos de los estudios publicados son incoherentes: algunos autores no encontraron diferencias en el dolor15,16, otros informaron de más dolor con Nd:YAG17 y otros más con PDL solo18. En nuestra experiencia, la tolerancia al DWSL puede verse afectada por los dos disparos secuenciales de láser en comparación con un solo disparo en Nd:YAG18. Por regiones topográficas, el tratamiento de las lesiones de la mano fue el más doloroso (p=0,054). Las diferencias en el dolor referido pueden explicarse por diferencias en la nocicepción, ya que la sensibilidad al dolor es mayor en la piel glabra19.
En general, nuestros pacientes no notificaron efectos adversos graves en ninguno de los grupos. Las costras o el edema fueron menos graves y frecuentes en la cara. Según nuestros resultados, cabría esperar un menor riesgo de cicatrices con la DWSL, pero incluso en el grupo de Nd:YAG sólo un paciente (el paciente 2) tuvo una pequeña cicatriz palpable ligeramente visible. Esto es coherente con un mayor riesgo de daño tisular causado por fototermólisis cuando se utilizan fluencias más altas del láser Nd:YAG solo, lo que puede dar lugar a la formación de cicatrices.
El deterioro de la CdV en pacientes con HHT, en la mayoría de los casos relacionado con la epistaxis, se ha descrito ocasionalmente en la literatura16,20–22. En el presente estudio, no se compararon los efectos de cada tratamiento con láser sobre la CdV debido a la dificultad para discernir los efectos sobre la CdV para cada subtipo de láser (y lado del cuerpo). Teniendo en cuenta los puntos de corte del Skindex-29 descritos por Prinsen et al23 se consideraría que nuestros pacientes con THH presentan un deterioro de la CdV de leve a moderado. Sin embargo, actualmente no existe un método estándar definido para evaluar el Skindex-2923. Por otro lado, el test FACE-Q® obtuvo valores elevados al inicio del estudio que confirman el alto impacto estético y el malestar psicológico que sufren los pacientes con THH, principalmente cuando la cara está afectada, tal y como se evaluó específicamente mediante el test FACE-Q®. Las diferencias desde el inicio hasta el final del estudio resultaron ser estadísticamente significativas para las pruebas, lo que demuestra que la terapia láser puede mejorar el deterioro de la calidad de vida de los pacientes con THH. Probablemente, esta mejora esté relacionada no sólo con el beneficio sobre la estética general y el aspecto físico, sino también con la disminución de la frecuencia y la intensidad -e incluso la desaparición- del sangrado de las telangiectasias mucocutáneas, según informaron los pacientes. Esto también podría explicar en parte los elevados índices de satisfacción de nuestro estudio.
Nuestro estudio tiene algunos puntos fuertes y limitaciones que deben mencionarse. Se trata del primer estudio aleatorizado doble ciego que incluye una evaluación de la calidad de vida en el tratamiento con láser de las telangiectasias en pacientes con THH. La baja prevalencia de la THH y la pandemia concurrente de COVID-19 explican el reducido número de pacientes reclutados y limitan su seguimiento.
ConclusionesTanto la DSWL como el Nd:YAG son opciones de tratamiento seguras, eficaces y satisfactorias para tratar las telangiectasias mucocutáneas en pacientes con THH. Sin embargo, el Nd:YAG proporcionó mejores resultados con mejor tolerabilidad, pero un perfil de seguridad ligeramente inferior en nuestro estudio. Las tasas de satisfacción fueron elevadas y la mejora de la CdV significativa con ambas modalidades de láser.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.