En la literatura se ha descrito exacerbación de la psoriasis durante la infección por SARS-CoV-2. Sin embargo, la incidencia de eritrodermia sigue siendo una manifestación muy rara, con muy pocos casos a nivel mundial1,2. Reportamos un caso de psoriasis eritrodérmica tras una infección moderada por SARS-CoV-2. Se ha sugerido el rol del estrés y los tratamientos utilizados, aunque existe otra hipótesis que incrimina directamente al virus en sí mismo.
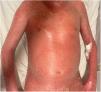
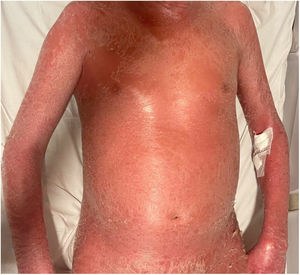
Caso clínicoUn paciente de 55 años, con seguimiento durante tres años debido a psoriasis en placas localizada, y tratado con dermocorticoides en el momento de los brotes, acudió a la unidad de urgencias debido a empeoramiento de su psoriasis, con desarrollo de eritrodermia. La presentación clínica se produjo transcurridos diez días de una forma simple de Covid, consistente en síndrome de tipo gripal, mialgias, fiebre y tos. El paciente fue tratado sintomáticamente con paracetamol y vitamina C, sin recurrir a fármacos antimaláricos sintéticos ni corticosteroides orales. La exploración general reveló un paciente hemodinámicamente estable, con fiebre de 38°C. El examen dermatológico reveló eritrodermia seca (fig. 1). El paciente fue hospitalizado durante dos semanas, iniciándose primeramente tratamiento sintomático basado en dermocorticoides, y seguidamente tratamiento específico con anti-interleucina 12/23 (Ustekinumab) tras el examen general, que no contraindicó su uso.
Su evolución fue notable, iniciándose la mejora desde la primera inyección de ustekinumab, blanqueándose la piel transcurridos dos meses de la segunda inyección.
DiscusiónLa psoriasis eritrodérmica es una forma grave de psoriasis. Puede ser una manifestación de psoriasis no reconocida, o una complicación de psoriasis diagnosticada. Se han implicado diversos factores en la aparición de esta complicación, tales como mutación genética, especialmente del gen CARD 143, ciertas infecciones bacterianas (estreptocócicas y estafilocócicas) o víricas (VIH, CMV y virus de Epstein-Barr)4 y ciertas medicaciones tales como corticosteroides orales, antimaláricos sintéticos, betabloqueantes, terbinafina, ciclinas, y antiinflamatorios no esteroideos5. La incidencia de eritrodermia en los pacientes, seguida de psoriasis durante la infección por Covid-19, es un episodio muy raro. A nuestro saber, solo se han descrito dos casos en la literatura. Ghalamkarpour1 fue el primero en reportar un caso de eritrodermia psoriásica transcurridas tres semanas de una forma leve de infección por Covid-19. En enero de 2022, Demiri2 reportó un segundo caso en un paciente que acudió con eritrodermia seca transcurridos cinco días de una forma moderada de infección por Covid-19. Diversas hipótesis patofisiológicas pueden explicar el vínculo entre la infección por Covid-19 y la incidencia de esta complicación. En primer lugar, la infección por Covid-19 se considera un estado muy estresante para el cuerpo, originando un descenso de la inmunidad. Sin embargo, el estrés en solitario no puede considerarse un factor directamente responsable de la incidencia de eritrodermia psoriásica. En segundo lugar, existe la influencia agravante de ciertos fármacos utilizados para el tratamiento de la infección por SARS-CoV-2, en particular los corticosteroides orales, con efecto recidivante, e hidroxicloroquina, sabiéndose que causa disregulación de transglutaminasa epidérmica, causando hiperproliferación queranocítica. Una tercera hipótesis implica al virus SARS-CoV-2 como factor agravante de psoriasis mediante respuesta del sistema inmune antivírica con incremento de la producción de citocinas proinflamatorias tales como interleucina 17, interleucina 23, interleucina 6, TNF alfa e INF alfa, implicadas en la patofisiología de la psoriasis, y en especial interferón gamma, implicado en la forma eritrodérmica6. Esta hipótesis está respaldada por ciertos informes publicados, que han demostrado que los pacientes psoriásicos que reciben bioterapias, tales como anti-interleucina 17, desarrollaron menores formas severas de Covid-19 que aquellos que recibieron terapia tópica únicamente7. Existe también el rol de las citocinas de tipo Th2, implicadas tanto en la respuesta anti-Covid del sistema inmune8 como en la forma eritrodérmica de la psoriasis9. También parece que, al igual ocurre con los estreptococos, la espícula de la proteína de la superficie del virus SARS-CoV-2 se comporta como un superantígeno10, lo que estaría respaldado por los casos de exacerbación de la psoriasis tras la vacuna frente a la Covid-19.
En nuestro paciente, no puede eliminarse formalmente la coincidencia, pero la hipótesis que se mantiene explicaría que la aparición de esta eritrodermia es la infección por SARS-CoV-2, debido a la relación temporal, pero también porque el paciente no recibió ninguno de los tratamientos a los que se atribuye la incidencia de esta complicación.
Contribuciones de los autoresTodos los autores contribuyeron a la realización de este trabajo, declarando que han leído y aprobado la versión final del documento.
FinanciaciónLos autores no recibieron financiación alguna.
Conflicto de interesesLos autores no tienen conflictos de intereses que declarar.
Agradecemos al paciente el otorgamiento de consentimiento para publicación.