Analizar los datos de pacientes sometidos a cirugía dermatológica en quirófano.
Material y métodoEstudio descriptivo, retrospectivo, de la actividad quirúrgica programada realizada en quirófano en el Servicio de Dermatología del Hospital Universitario de Fuenlabrada desde enero de 2005 a diciembre de 2010. Se analizan distintas variables relativas al paciente y a la cirugía. La medición de las variables se realiza mediante frecuencias relativas. Se estudian los índices de sustitución y de suspensión, el riesgo proporcional de complicaciones y el rendimiento quirúrgico.
ResultadosDurante el periodo de estudio fueron intervenidos 11.516 pacientes, 9.351 en la modalidad de cirugía menor, 1.998 mediante CMA y 167 precisaron cirugía con hospitalización. La patología tratada fue en su gran mayoría de naturaleza benigna (85%) y la escisión simple el procedimiento más realizado (64,7%). El número medio de pacientes/jornada fue de 9,7. El rendimiento quirúrgico medio fue del 71,9%.
ConclusionesEl registro adecuado es fundamental para conocer la actividad realizada y poder comparar con otros centros. El análisis evolutivo de los datos registrados permite observar el efecto que las medidas adoptadas tienen sobre los distintos indicadores. En nuestro caso el rendimiento del quirófano en porcentaje de ocupación disminuye al aumentar el número de pacientes intervenidos por jornada.
To analyze data corresponding to patients who underwent dermatological surgery in an operating room.
Material and methodsThis was a descriptive, retrospective study of operating room activities in the dermatology department of Hospital Universitario de Fuenlabrada in Madrid between January 2005 and December 2010. We analyzed the relative frequency of a range of patient and procedure-related variables, as well as substitution and cancellation rates, the proportional risk of complications, and operating room efficiency.
ResultsIn the period analyzed, 11 516 patients underwent surgery: 9351 required minor surgery, 1998 major ambulatory surgery, and 167 surgery requiring hospitalization. Simple excision was the most common procedure (64.7%), and in the majority of cases (85%), the condition was benign. The mean number of patients treated per day was 9.7, and mean operating room efficiency was 71.9%.
ConclusionsAccurate record-keeping is essential for analyzing operating room activities and comparing results with those from other centers. The analysis of patterns over time shows the effect of changes made on different indicators. In our case, a decrease in operating room efficiency was seen with an increase in the number of patients per day undergoing surgery.
La Dermatología es una especialidad médico-quirúrgica en la que la cirugía supone una parte importante de la práctica diaria del dermatólogo. En las últimas décadas la incidencia mundial del cáncer de piel, tanto melanoma como cáncer cutáneo no melanoma (CCNM) ha ido en aumento y se espera que esta tendencia continúe en los próximos años1. En España las lesiones cutáneas malignas y premalignas suponen ya el tercer motivo de consulta en Dermatología, y este volumen previsiblemente crecerá debido al envejecimiento de la población. La cirugía es la opción terapéutica empleada habitualmente en el tratamiento de estas afecciones2. Además, muchas de las lesiones tumorales benignas que observamos en nuestra consulta diaria son también susceptibles de ser sometidas a tratamiento quirúrgico, por lo que el campo de acción de la cirugía dermatológica es muy amplio. El diagnóstico de la lesión cutánea, la indicación y la realización del tratamiento quirúrgico y el control de la evolución posquirúrgica por el propio dermatólogo suponen una continuidad asistencial percibida como positiva por el paciente3.
La mayoría de las intervenciones de cirugía dermatológica se realizan de manera ambulatoria, sin hospitalización y mediante anestesia local. En algunos casos, sin embargo, por características propias del paciente o por complejidad de la técnica quirúrgica empleada, la cirugía debe realizarse con la intervención de un anestesiólogo, en régimen de cirugía mayor ambulatoria (CMA), o mediante cirugía con hospitalización posterior para un adecuado control posquirúrgico.
El registro adecuado de la actividad es fundamental para objetivar la práctica quirúrgica realizada, y poder gestionar y organizar los recursos humanos y materiales disponibles para llevarla a cabo. El porcentaje de tiempo que está ocupado el quirófano por el paciente respecto al total de tiempo disponible o «índice de ocupación» es la forma más utilizada de medir el rendimiento quirúrgico, lo que permite estimar el número de pacientes que un servicio quirúrgico es capaz de intervenir en un periodo de tiempo4. Este indicador se calcula a posteriori y refleja exclusivamente el tiempo utilizado sin discriminar y sin tener en cuenta el tiempo que realmente se debería emplear según la complejidad de cada procedimiento.
El objetivo de este trabajo es exponer los resultados obtenidos del análisis de los datos de los pacientes sometidos a cirugía dermatológica en quirófano. El análisis evolutivo de los distintos índices va a permitir tomar las medidas adecuadas para mejorar el rendimiento y la calidad asistencial en la cirugía dermatológica.
Material y métodosPresentamos un estudio descriptivo, retrospectivo, de la actividad quirúrgica realizada en quirófano en el Servicio de Dermatología del Hospital Universitario de Fuenlabrada desde enero de 2005 a diciembre de 2010. El diagnóstico clínico y la indicación del tratamiento quirúrgico se establecen en la consulta por los facultativos del Servicio de Dermatología, tras lo cual el paciente es incluido en la lista de espera quirúrgica según el protocolo establecido, para ser posteriormente incluidos en la programación de quirófano. Los procedimientos a realizar se clasifican según los criterios de Davis en función de las características propias del paciente (edad, otras enfermedades concomitantes) y de la complejidad esperable de la intervención (lesiones de gran tamaño, tiempo quirúrgico prolongado, necesidad de sedación o anestesia general…). Los procedimientos grado i de Davis (intervenciones que se pueden practicar con anestesia local y que no requieren ningún cuidado especial posoperatorio) se incluyen para ser realizados en régimen de cirugía menor y los de grado ii (intervenciones que se pueden practicar con anestesia local, regional, general o sedación y que requieren cuidados postoperatorios específicos, pero no intensivos ni prolongados y la analgesia, si precisa, puede ser oral) o grado iii (los que requieren cuidados prolongados del entorno hospitalario en el postoperatorio) se incluyen para CMA o cirugía con ingreso programado. Los pacientes menores de 14 años que van a ser sometidos a cualquier tipo de intervención quirúrgica, según el protocolo del Hospital, se incluyen en CMA para una adecuada monitorización anestésica. Los casos previstos inicialmente como cirugía menor o CMA en los que durante la intervención, por complejidad de la misma, se decide ingresar para llevar a cabo un adecuado control postoperatorio se consideran en este estudio dentro del grupo de cirugía con hospitalización. Se incluyen también en el estudio los pacientes intervenidos con carácter urgente, no incluidos en una jornada quirúrgica programada previamente.
La valoración preanestésica de los pacientes sometidos a CMA se realiza por el Servicio de Anestesiología mediante realización de analítica preoperatoria, electrocardiograma, radiografía de tórax y/o los estudios necesarios según la comorbilidad asociada. Así mismo, el Servicio de Anestesiología indica la aplicación de la profilaxis antibiótica o las pautas de sustitución de anticoagulación o antiagregación, según los protocolos del hospital, en los casos que sea necesario. El control postoperatorio se realiza en el hospital de día quirúrgico en el caso de los pacientes intervenidos en régimen de cirugía menor o en la unidad de recuperación anestésica (REA) en el resto de los pacientes, según el protocolo quirúrgico del hospital, antes del alta hospitalaria o el traslado a la unidad de hospitalización correspondiente. Tras la cirugía se realiza un control postoperatorio a todos los pacientes intervenidos en régimen de CMA y cirugía con hospitalización a las 48h y 7 días. Los pacientes sometidos a cirugía menor son instruidos para acudir a la consulta en el caso de la aparición de cualquier nuevo síntoma.
Los datos recogidos en este estudio se extraen de la historia informatizada (Selene) que incluye información clínica, protocolos de enfermería y registro de anatomía patológica y de la base del conjunto mínimo básico de datos (CMBD) de hospitalización. Se analizan variables relativas al paciente (edad, sexo, antecedentes personales y diagnóstico dermatológico) y a la cirugía (procedimiento realizado, modalidad quirúrgica, anestesia aplicada y complicaciones). La medición de las variables se realiza mediante frecuencias relativas. Se estudian los índices de sustitución (cirugías realizadas mediante CMA respecto al total de intervenciones realizadas en el Servicio) y de suspensión (intervenciones no realizadas en el día previsto), el riesgo proporcional de complicaciones y el rendimiento quirúrgico
ResultadosEn el periodo de tiempo estudiado se programaron en el Servicio de Dermatología del Hospital Universitario de Fuenlabrada 11.993 intervenciones quirúrgicas, de las cuales se realizaron 11.516. El 45,26% (5.213/11.516) de las operaciones se practicaron en hombres y el 54,26% (6.303/11.516) en mujeres.
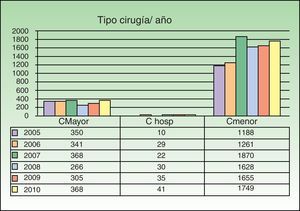
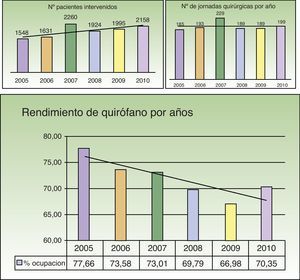
El 81,2% (9.351/11.516) de las intervenciones se llevaron a cabo en la modalidad de cirugía menor, el 17,34% (1.998/11.516) en CMA (índice de sustitución) y el 1,45% (167/11.516) se realizó con ingreso (fig. 1).
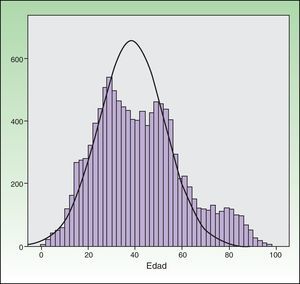
La edad media de todos los pacientes intervenidos fue de 41,49 años y la desviación estándar de 18,66 años (41,49±18,66), no habiendo diferencia significativa entre hombres y mujeres (fig. 2). La edad media considerando los pacientes intervenidos mediante cirugía menor fue de 38,60±14,85 años; mientras que la de los pacientes sometidos a CMA y cirugía con hospitalización fue de 52,45±26,64 años y 72,53±17,71 años respectivamente.
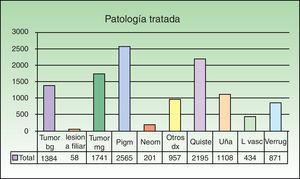
Las lesiones más habituales extirpadas en el conjunto de nuestros pacientes fueron las melanocíticas benignas (22% de las intervenciones), seguidas de las lesiones quísticas (19%) y los tumores malignos (15%) (fig. 3). En los pacientes intervenidos en régimen de cirugía menor las lesiones más observadas fueron igualmente las lesiones melanocíticas benignas (25%). Sin embargo, entre los pacientes intervenidos mediante CMA y mediante cirugía con ingreso fueron los tumores malignos (52 y 71% respectivamente) los diagnósticos más frecuentes.
El 79% de los pacientes intervenidos no presentaba antecedentes personales de interés, siendo la hipertensión arterial (HTA) la afección asociada más frecuente, observándose en el 15% de los pacientes. Entre los pacientes intervenidos en la modalidad de CMA encontramos que el porcentaje de HTA sube hasta el 37%, seguido de las cardiopatías (12%) y la diabetes mellitus (12%) como otras enfermedades asociadas. En el grupo de pacientes sometidos a cirugía con hospitalización observamos que el 40% asocia HTA, el 24% alguna cardiopatía y el 19% diabetes mellitus.
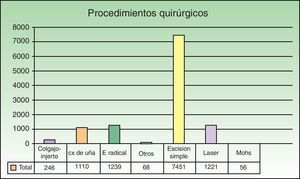
El procedimiento quirúrgico más habitual realizado fue la escisión simple de lesión cutánea en el 64,7% de los pacientes, seguido de la escisión radical con márgenes oncológicos en el 10,75% de los casos (fig. 4). Considerando los datos por separado, entre los pacientes incluidos en cirugía menor el tratamiento con láser de colorante pulsado fue el segundo procedimiento en frecuencia (13%) tras la escisión simple (68,93%). Los procedimientos más habituales en el grupo sometido a CMA fueron también la escisión simple de lesión cutánea (48,24%) y la extirpación radical con márgenes oncológicos (28,97%), estando el orden de frecuencias de los mismos invertido en los pacientes intervenidos con ingreso (24,55% y 28,74%). La realización de colgajos-injertos se llevó a cabo de forma predominante en los regímenes de cirugía con ingreso y en CMA, aplicándose en el 20,95% y en el 8,85% de los pacientes respectivamente, suponiendo el tercer procedimiento en frecuencia en estos grupos.
La mayoría de las intervenciones, el 84%, se realizó con anestesia local administrada por el propio dermatólogo, siendo precisa la actuación de un anestesiólogo en el 7% de las intervenciones para aplicar diversas técnicas de sedación, anestesia general o epidural-intradural. El anestesiólogo practicó algún procedimiento anestésico al 32% de los pacientes del grupo de los intervenidos en la modalidad de CMA y al 57% de los que precisaron cirugía con ingreso.
Los pacientes que sufrieron alguna complicación tras la cirugía fueron 33 (tabla 1), de los cuales la mayoría (27) habían sido intervenidos mediante cirugía con ingreso (riesgo proporcional 1:6). Entre los pacientes intervenidos en régimen de CMA 4 de ellos presentaron alguna complicación (riesgo proporcional 1:499) y solo 2 en el grupo de cirugía menor (riesgo proporcional 1:4.675). La complicación más frecuente fue la aparición de hemorragia en 16 pacientes. Se registró el exitus de 2 pacientes por complicaciones cardiovasculares mayores durante el periodo estudiado.
Complicaciones durante las cirugías
| C. hospitalización | |
| Exitus | 1 |
| Complicación injerto | 1 |
| Complicación neom | 2 |
| Complicación respiratoria | 2 |
| HTA | 1 |
| Dehiscencia herida | 2 |
| Hemorragia-hematoma | 16 |
| Infección herida | 2 |
| Total c. hospitalización | 27 |
| CMA | |
| Exitus | 1 |
| Complicación neom | 2 |
| Hemorragia-hematoma | 1 |
| Total CMA | 4 |
| C. menor | |
| HTA | 1 |
| Hemorragia-hematoma | 1 |
| Total c. menor | 2 |
Neom: No especificada de otra manera.
Esta actividad se llevó a cabo en 1.184 jornadas quirúrgicas, durante las cuales se intervino a 11.481 (99,7%) pacientes. El resto de las cirugías (35) se realizaron de forma urgente no incluida en una jornada quirúrgica programada. El número medio de pacientes intervenidos por jornada durante el periodo de estudio fue de 9,7, con un aumento progresivo desde 8,34 pacientes/jornada en el año 2005 hasta 10,73 pacientes/jornada en el año 2010. El rendimiento quirúrgico medio en este periodo, calculado mediante el índice de ocupación del quirófano, fue del 71,9%. Se observó una tendencia decreciente del rendimiento a lo largo de los años del periodo de estudio, con un mínimo del 66,97% en el año 2009 (fig. 5).
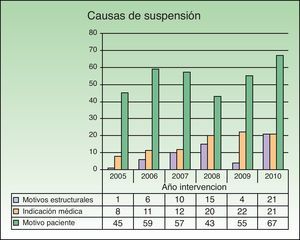
Durante el periodo estudiado se suspendieron 477 intervenciones quirúrgicas programadas (índice de suspensión global del 4%). El 46% (220) de los casos suspendidos fueron hombres y el 54% (257) fueron mujeres, con una media de edad de 39,95±18,79 años. La gran mayoría de las intervenciones suspendidas, el 85% (404), deberían haberse realizado mediante cirugía menor (índice de suspensión en cirugía menor 4,3%) mientras que solo el 15% (70) se habrían llevado a cabo mediante CMA (índice de suspensión en CMA 3,5%) y solo 3 casos mediante cirugía con ingreso programado. El motivo de la suspensión de las intervenciones fue en el 68,3% (326) de los casos la falta de asistencia del paciente a quirófano (fig. 6).
Causas de suspensión de las cirugías por años.
Motivos estructurales: error de programación, falta de instrumental, falta de tiempo. Indicación médica: enfermedad intercurrente, no indicación quirúrgica, rechazo del Servicio de Anestesia.
Motivo paciente: rechazo de la cirugía, no asistencia a quirófano.
La actividad quirúrgica realizada en quirófano ha supuesto una parte considerable de la actividad del Servicio de Dermatología. La mayor parte de la patología dermatológica susceptible de tratamiento quirúrgico se resuelve mediante cirugía menor. La CMA y la cirugía con ingreso programado son opciones seguras y eficientes en función del tipo de cirugía y las comorbilidades asociadas del paciente. La realización de las intervenciones quirúrgicas dermatológicas más complejas en régimen de CMA disminuye las posibles complicaciones y los costes de hospitalización5. El número total de pacientes intervenidos al año se ha ido incrementando progresivamente a lo largo del periodo de estudio, debido fundamentalmente al incremento de los pacientes incluidos en cirugía menor. Entre otros factores, la realización de tratamientos con láser de colorante pulsado en el quirófano de cirugía menor, a partir del año 2006, puede haber contribuido a aumentar el número de pacientes intervenidos al año mediante esta modalidad quirúrgica.
El Hospital de Fuenlabrada atiende una población predominantemente joven. Los mayores de 65 años suponen solo alrededor del 6% del total de los habitantes censados en la zona. La edad determina el tipo de patología dermatológica desarrollada, de manera que población más joven va a presentar más patología benigna, y por tanto susceptible de ser solucionada con procedimientos quirúrgicos menos complejos. Esto explicaría el alto porcentaje de intervenciones realizadas mediante cirugía menor respecto al total.
La edad media de los pacientes en nuestro estudio se correlaciona con el tipo de cirugía a la que son sometidos. Los pacientes intervenidos con cirugía menor tienen una media de edad menor que los pacientes de las otras modalidades quirúrgicas. Esto se explica porque los pacientes de más edad habitualmente asocian mayor comorbilidad y patología más compleja, lo que supone indicación de inclusión en CMA o en cirugía con hospitalización, según el protocolo.
También se puede observar relación entre los diagnósticos más frecuentes en cada grupo, el procedimiento realizado y la modalidad quirúrgica bajo la que se interviene a los pacientes. Así, en cirugía menor, es más frecuente tratar tumores benignos mediante extirpación simple. Sin embargo, los tumores malignos que habitualmente aparecen en pacientes de mayor edad, y cuyo tratamiento supone una mayor complejidad técnica, son el primer diagnóstico en frecuencia entre los pacientes sometidos a CMA y cirugía con hospitalización. En esta última modalidad quirúrgica el procedimiento más realizado es la escisión radical con márgenes oncológicos. La realización de colgajos-injertos y la cirugía de Mohs se ha llevado a cabo de forma prácticamente exclusiva en CMA y en cirugía con hospitalización. Los tumores malignos (carcinoma basocelular y carcinoma espinocelular) son también el diagnóstico más frecuente en los casos que precisan apoyo del anestesiólogo en otras series publicadas6.
El 1,4% de los pacientes sometidos a las cirugías más complejas, en régimen de CMA o cirugía con hospitalización, presentaron alguna complicación perioperatoria, lo que supone un porcentaje de complicaciones similar o menor5 al publicado en la literatura. Las complicaciones perioperatorias parecen estar más directamente relacionadas con la complicación de la cirugía realizada que con las características médicas del paciente. Su incidencia se estima en un 3%, siendo la pérdida del injerto, la infección de la herida quirúrgica y la hemorragia las consideradas como más frecuentes en la literatura7. En nuestro estudio la mayoría de las complicaciones fueron menores, siendo la hemorragia, presente en el 0,8% de los pacientes, la más habitual. La mortalidad tras CMA es muy rara y considerablemente menor a la observada tras cirugía con ingreso tradicional8. La mortalidad se debe principalmente a casusas cardiovasculares en pacientes de edad avanzada. El pequeño número de pacientes que presentaron complicaciones en nuestra serie impide realizar estudios comparativos para extraer conclusiones acerca del tipo de paciente, localización de la lesión o procedimiento realizado, más susceptibles de complicarse. Es posible que algunas de las complicaciones menores aparecidas en el grupo de pacientes intervenidos mediante cirugía menor fueran atendidas en Atención Primaria, y por tanto no recogidas, lo que puede suponer un sesgo en el estudio. Para intentar evitar dicho sesgo se indicó a los pacientes que acudieran a nuestra consulta ante la aparición de cualquier nuevo síntoma.
El rendimiento quirúrgico medio de los Servicios de Dermatología en las distintas series publicadas oscila alrededor del 70-85%9. La adopción de medidas destinadas al comienzo puntual de la jornada quirúrgica, a la disminución de los tiempos muertos entre cirugías y al aumento del número de pacientes programados por jornada se consideran herramientas útiles para mejorar la ocupación de quirófano de todos los servicios quirúrgicos8.
En nuestra serie se observa a lo largo del periodo de estudio un aumento progresivo del número de pacientes intervenidos por jornada, asociado a una disminución del índice de ocupación quirúrgica. La explicación a este hecho podría deberse al aumento del número de tiempos muertos entre las cirugías y a considerar el rendimiento de quirófano de cirugía menor, que en nuestro estudio tiene un gran peso relativo, a diferencia de las series que solo estudian pacientes intervenidos en régimen de CMA.
El índice de ocupación posiblemente no sea el indicador más adecuado para medir el rendimiento de quirófano en Dermatología por las características de la cirugía dermatológica, especialmente de la cirugía menor. Otros indicadores como el rendimiento de quirófano medido mediante los tiempos quirúrgicos estándar (TQE) probablemente sean más útiles en cirugía dermatológica. El TQE se asigna en función de la codificación CIE-9-MC de diagnósticos y de los procedimientos de la intervención4. Los criterios de asignación de TQE se han definido por consenso clínico y suman al tiempo estándar de la intervención el tiempo muerto asociado a la misma. Sería necesario continuar analizando los datos de actividad, comparando los distintos indicadores, para ver cuál refleja más fielmente el rendimiento quirúrgico en la cirugía dermatológica. El indicador de rendimiento ideal debería considerar el tiempo estándar necesario para realizar cada procedimiento. Este tiempo debería calcularse en función de la complejidad del procedimiento, las características del paciente y la habilidad del cirujano. En los hospitales universitarios, donde la actividad docente y la participación de los residentes influyen en la duración de las intervenciones, el tiempo calculado debería ser mayor. Este dato se ajustaría más fielmente a las características de la cirugía dermatológica, permitiendo establecer comparaciones y determinar qué hospital, e incluso qué cirujano, sería el más eficiente en términos de actividad quirúrgica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.