Los hematomas profundos disecantes y la fascitis necrosante requieren un desbridamiento temprano que suele provocar grandes defectos cutáneos1,2. El cierre por segunda intención de estas úlceras suele conllevar curas dolorosas y mucho tiempo hasta su completa resolución. La terapia de presión negativa (TPN) ha sido usada clásicamente para favorecer la creación de tejido de granulación y mejorar el lecho de la úlcera, pero también es útil para fijar un injerto cutáneo3. El uso de presión negativa en el injerto puede aumentar la adhesión, a la vez que aspira los exudados y reduce la maceración4. Presentamos 4 casos de pacientes tratados con esta técnica con úlceras en miembros inferiores tras el desbridamiento de un hematoma profundo disecante o una fascitis necrosante.
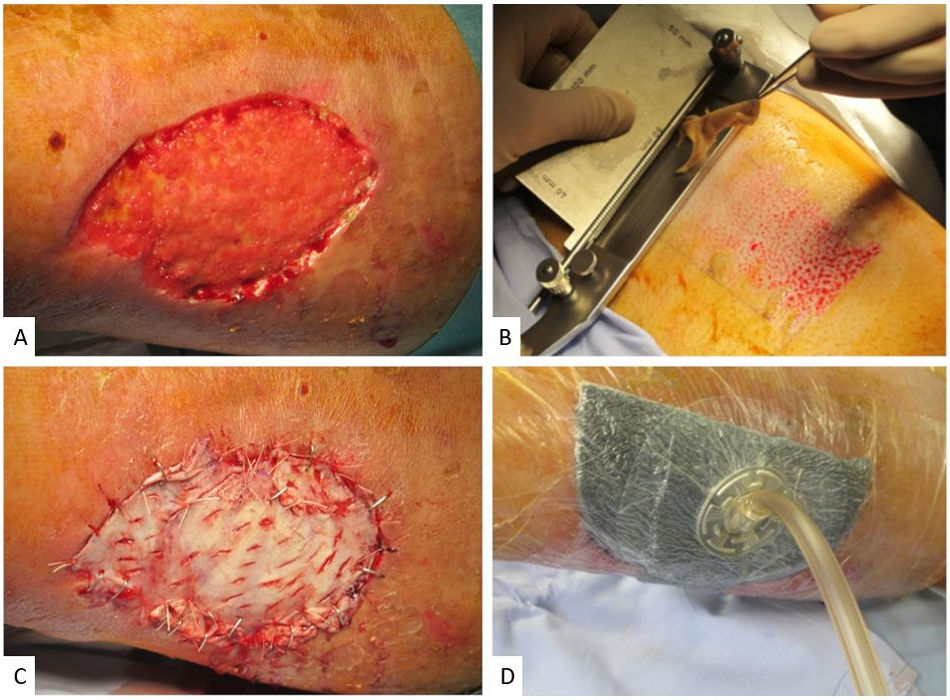
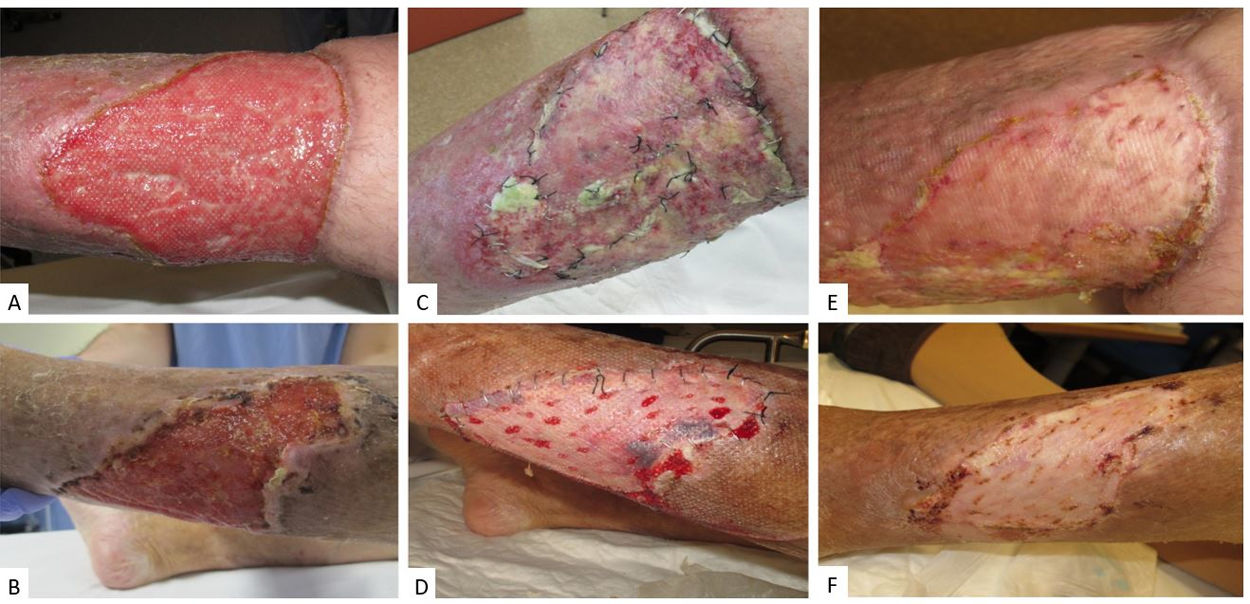
Las características de los pacientes, sus úlceras y el tipo de injerto se muestran en la tabla 1. Todos los pacientes presentaban las úlceras en los miembros inferiores y estas eran de tamaño variable (de 65 a 210 cm2) (fig. 1 A, B). El tipo de injerto se decidió según el tamaño de la úlcera y la experiencia del dermatólogo; se usó un injerto laminar en 3 de los 4 casos. Se colocó un apósito no adhesivo (Atrauman®) y toda la zona se selló con un sistema de TPN (VAC®) (fig. 2). El sistema de presión negativa se programó a una presión continua de −75mmHg. Durante 5 días todos los pacientes permanecieron hospitalizados, sin necesitar ningún tipo de cura adicional. En el quinto día del posoperatorio se retiró el sistema de TPN y los pacientes pasaron a un régimen de curas ambulatorias a días alternos usando apósitos convencionales y compresión, según el aspecto del injerto. En todos los pacientes el injerto prendió al quinto día (tabla 1, fig. 1 C, D) y la úlcera estaba totalmente resuelta en el día 30 del posoperatorio (fig. 1 E, F). Presentaron complicaciones 3 de los 4 pacientes, en 2 de ellos fueron menores, tal y como se resume en la tabla 1. El paciente 2 presentó infección de la zona donante por Pseudomonas areuginosa, que se trató con apósitos de plata y ciprofloxacino oral, sin repercutir en el resultado final de la intervención.
Características de los pacientes, tipo de úlcera y complicaciones
| Paciente | Sexo | Edad | Causa del defecto | ACO | Otros | Tamaño/área | TPN previa | Tipo de injerto | Injerto viable | Complicaciones |
|---|---|---|---|---|---|---|---|---|---|---|
| 1 | M | 91 | Hematoma profundo disecante | Sí | HTADL | 12×10cm/120cm2 | Sí | Laminar | Sí | Maceración de los bordes |
| 2 | H | 79 | Fascitis necrosante | Sí | HTAIVC | 15×14cm/210cm2 | Sí | Laminar | Sí | Infección de la zona donante por P. aeruginosa |
| 3 | M | 85 | Hematoma profundo disecante | Sí | HTADMERCEAP | 13×5cm/65cm2 | No | Piel total | Sí | Hematoma de la zona donante |
| 4 | H | 57 | Fascitis necrosante | No | HTAIVC | 12,5×7cm/87,5cm2 | Sí | Laminar | Sí | Ninguna |
ACO: anticoagulantes orales; DL: dislipidemia; DM: diabetes mellitus; EAP: enfermedad arterial periférica; ERC: enfermedad renal crónica; H: hombre; HTA: hipertensión arterial; IVC: insuficiencia venosa crónica; M: mujer.
El desbridamiento quirúrgico del hematoma profundo disecante y la fascitis necrosante provocan grandes defectos cutáneos, generalmente de espesor total. La reparación del tejido perdido se inicia mediante el tejido de granulación para que, después, se desencadene el recubrimiento epitelial5. La TPN puede ser usada para estimular la formación del tejido de granulación6, mientras que los injertos cutáneos son una técnica que sustituye al recubrimiento epitelial y acelera el proceso de cicatrización7. Es, por tanto, esencial saber cómo maximizar la viabilidad del injerto a la vez que se minimizan las complicaciones de la cirugía. La presión y el tiempo que se mantiene la TPN sobre el injerto son las principales variables en esta técnica. Existen datos que indican que una presión continua negativa de −75mmHg en los injertos cutáneos provoca menos inflamación y aumenta la producción de fibrinógeno respecto a presiones mayores o a no aplicar ninguna presión8. Sin embargo, no hay datos que demuestren el tiempo óptimo que debe mantenerse sobre el injerto; lo más frecuente es retirarlo entre los días 4 y 7 tras la intervención7.
El incremento en el coste con respecto a un injerto convencional sin presión negativa es de unos 400 dólares (338,72 euros)9, por lo que su eficiencia depende del ahorro de otros costes, como el tiempo de ingreso y la necesidad de repetir la intervención quirúrgica. Un metaanálisis reciente mostró que la TPN aumenta la posibilidad de que el injerto sea viable y reduce la ratio de reintervención10. Sin embargo, es importante destacar la heterogeneidad de los estudios incluidos, especialmente en cuanto a la etiología de las úlceras, para interpretar estos resultados con cautela.
Las principales limitaciones de nuestro estudio son, en primer lugar, el bajo número de pacientes incluidos, y, en segundo lugar, la ausencia de un grupo control.
En resumen, presentamos 4 casos en los que se fijó un injerto cutáneo con TPN en pacientes con úlceras secundarias a hematoma profundo disecante o a fascitis necrosante. Este es un procedimiento sencillo, basado en técnicas ampliamente conocidas por los dermatólogos, que puede ser una alternativa a la técnica tradicional. Sin embargo, se necesitan más estudios para asegurar su eficacia y eficiencia en este tipo de úlceras.